|
||||
|
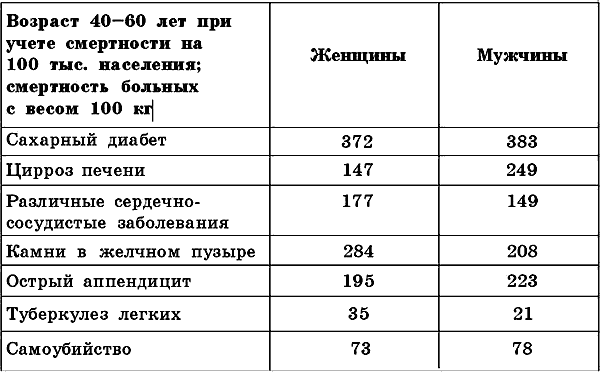
Ожирение Это заболевание характеризуется избыточным отложением жировой ткани в подкожной клетчатке и других тканях организма. Ожирение развивается на фоне нарушения обмена веществ. Как правило, оно возникает у лиц старше 40 лет и чаще у женщин, чем у мужчин, хотя за последнее время число больных ожирением возросло и среди более молодых людей, и даже среди школьников. Это заболевание является наиболее распространенным среди болезней, связанных с нарушением обмена веществ. Рост числа страдающих ожирением можно объяснить условиями современного образа жизни. Это и сниженная мышечная активность (малоподвижный образ жизни и пр.), и некачественные продукты питания, и нарушение режима питания (обильная еда перед сном), избыточное и несбалансированное питание (преобладание жирной и углеводистой пищи, а также высококалорийных продуктов – шоколада, конфет, пирожных и т. п.), и стрессы. По мнению некоторых психологов, именно стрессы способствуют стремительному увеличению веса у отдельных людей, для которых сам процесс поглощения пищи и повышение аппетита являются своего рода защитной реакцией на стрессы. Злоупотребление высококалорийной, углеводистой и жирной пищей приводит к повышенному образованию и отложению жиров в организме и, как следствие, к развитию ожирения. Медицинские наблюдения показали, что рост количества больных ожирением отмечается в особенности после войны и связанных с нею лишений. Последние статистические данные указывают на развитие ожирения преимущественно у материально обеспеченных людей, у которых развита привычка к чрезмерному потреблению высококалорийных продуктов и отсутствует в большинстве случаев должная физическая нагрузка. К так называемой группе риска можно отнести и работников пищевой промышленности и пищеблока. Это повара, дегустаторы, мастера кондитерских или колбасных производств и т. д. К этой же группе относятся люди, занимающиеся сидячей работой. Довольно часто больные, впрочем, как и врачи, недооценивают серьезность заболевания. Большинство людей, страдающих ожирением, начинают серьезно относиться к своему состоянию лишь после того, как замечают неприятные симптомы, свойственные уже запущенной форме ожирения. В результате подобного халатного отношения к собственному здоровью развиваются труднообратимые нарушения в организме, которые нередко ведут в дальнейшем к инвалидности. При стабильном ожирении и умеренном избытке веса больные долгое время остаются достаточно энергичными, подвижными и работоспособными. Если же ожирение развивается довольно быстро, то больной стремительно утрачивает работоспособность, в итоге приобретая раннюю инвалидность. Прогрессирующее ожирение провоцирует преждевременное старение организма: рано появляются и развиваются атеросклероз, сердечно-сосудистые заболевания, болезни печени, может возникнуть сахарный диабет и прочие серьезные заболевания. По данным медицинских исследований, ранняя смертность наблюдается чаще у тучных людей, чем у людей с нормальным весом. Средняя продолжительность жизни при ожирении сокращается примерно на 7 лет. Смертность у больных ожирением в связи с другими заболевания на 50% выше, чем у людей с нормальной комплекцией (табл. 1). Таблица 1.Сравнительные данные смертности больных с ожирением и без него (по Джослину)
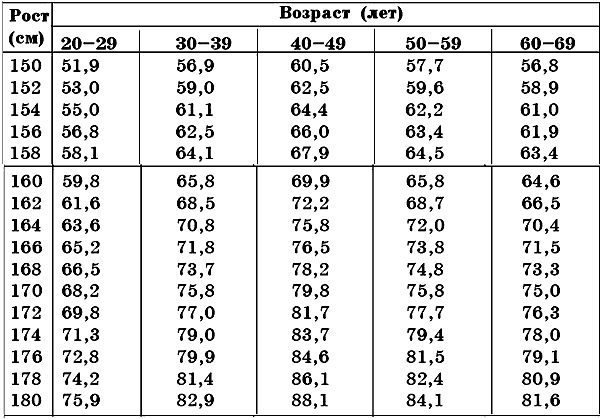
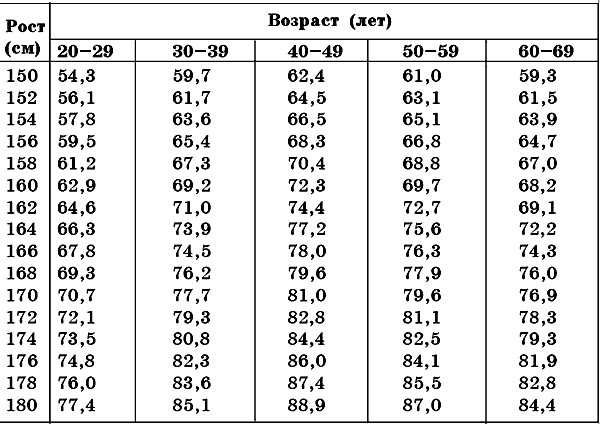
Игнорировать возникновение заболевания и его развитие даже в незначительной степени нельзя. В настоящее время достаточно широко пропагандируется правильное питание, распространяются научно-популярные сведения о нормах рационального питания для любой возрастной категории с учетом физических нагрузок и в зависимости от прочих особенностей состояния больного. Этиология и патогенез Основное место в этиологии ожирения занимает нарушение энергетического баланса, когда существует несоответствие между энергетическими поступлениями в организм и их затратами. Нарушение регуляторных механизмов жирового обмена может возникнуть в любом отделе регуляторного аппарата – центральной или вегетативной нервной системе, в жировой клетчатке, где протекает интенсивный тканевый обмен, и пр. Это явление развивается вследствие беспорядочного избыточного питания, инфекций, травм, интоксикаций, эндокринных расстройств и др. Чаще всего ожирение возникает в результате переедания. Немалую роль играет наследственно-конституциональная предрасположенность, а также пониженная физическая активность, возрастные, половые и профессиональные факторы. У родителей и близких родственников 50% больных ожирением отмечается тучность. Недостаток физической активности является второстепенным фактором, хотя его часто считают первостепенным. Женщины страдают ожирением в два раза чаще, чем мужчины, что связано с особенностями работы организма. Ожирение может возникнуть в результате некоторых физиологических состояний – таких, как беременность, лактация и климакс. Выделяют самостоятельную этиологическую форму ожирения и форму, являющуюся симптомом заболеваний центральной нервной или эндокринной систем. Ожирение относится к гипоталамо-гипофизарным заболеваниям. Ведущее значение в патогенезе этого заболевания отводится нарушениям в работе гипоталамуса, которые могут быть выражены в той или иной степени. Эти нарушения и обуславливают изменение поведенческих реакций, в частности работы пищеварительного тракта, и вызывают гормональные нарушения. Отмечается повышенная активность гипоталамо-гипофизарно-надпочечниковой системы, что выражено в увеличении секреции АКТГ (адренокортикотропного гормона), скорости продукции кортизола (ускорен его метаболизм). Вместе с тем снижается секреция соматотропного гормона, который обладает липолитическим действием; нарушается секреция гонадотропинов и половых стероидов, метаболизм тиреоидных гормонов и чувствительность периферических тканей к ним. Один из характерных признаков развития ожирения – гиперинсулинемия, при которой снижается эффективность действия инсулина. Избыточное отложение жировой клетчатки в ткани различных органов вызывает нарушение их функций. В большей степени страдают сердечно-сосудистая, дыхательная и опорно-двигательная системы, печень и кожа. Выделяют алиментарные, конституциональные, церебральные и эндокринные формы ожирения. Алиментарные и конституциональные формы встречаются среди родственников, часто у членов одной семьи. Они развиваются в результате систематического переедания, нарушения режима питания, при отсутствии должной физической нагрузки с учетом наследственного фактора. Более половины (55–60%) всех случаев ожирения среди взрослых относится именно к этой форме. Церебральные (нервные) формы ожирения раньше диагностировались довольно редко, однако в настоящее время такой формой ожирения страдает около 20% всех больных. Церебральное ожирение возникает в связи с нарушением функций гипоталамуса и имеет ряд клинических особенностей. Эндокринные формы ожирения среди взрослых людей, страдающих этим заболеванием, наблюдаются крайне редко и в два раза чаще встречаются у женщин, чем у мужчин. В данном случае ожирение является одним из симптомов первичной патологии эндокринных желез: гиперкортицизма, гипогонадизма и гипотиреоза. Следует отметить, что при всех формах ожирения наблюдаются нарушения работы гипоталамуса, выраженные в той или иной степени. Они могут возникнуть как первичный фактор или развиться в процессе заболевания. В детском и подростковом возрасте ожирение встречается крайне редко и носит характер вторичного заболевания – развивается в результате заболевания нервно-эндокринной системы. Клиническая картина Ожирение делят на общее и местное (липоматоз). Общий признак для всех форм ожирения – избыточная масса тела. Для характеристики ожирения используются показатели веса больного и особенности течения заболевания. Различают четыре степени ожирения и две стадии заболевания – прогрессирующую, слабо прогрессирующую или непрогрессирующую (стабильную). 1-я степень ожирения характеризуется избыточным весом до 30% (по сравнению с максимально нормальным весом для данной возрастной категории); 2-я степень – 30–50%, 3-я степень – 50–100%; 4-я степень – выше 100%. Прогрессирующая форма ожирения характеризуется быстрым увеличением веса: более 2–3 кг в месяц. При стабильной форме ожирения 1-й и 2-й степени работоспособность и поведение больного не изменяются (это в основном относится к лицам молодого и среднего возраста). Отмечается даже повышенная энергичность и хороший жизненный тонус. Специальное лечение в этом случае не применяется. Однако больным необходимо следить за своим весом, чтобы в дальнейшем избежать нежелательных последствий. Степень ожирения можно оценить по индексу массы тела, используя следующую формулу: масса тела (кг) : рост (м)2. Нормой является индекс массы, равный 20–24,9. При 1-й степени ожирения индекс массы будет составлять 25–29,9, при 2-й – 30–40, при 3-й – выше 40. Как правило, страдающие ожирением 1–2-й степени никаких жалоб не высказывают, но при более массивном ожирении появляются следующие симптомы: – слабость; – сонливость; – пониженное настроение, иногда нервозность и раздражительность; – тошнота, горечь во рту; – одышка; – отеки нижних конечностей; – боль в суставах, позвоночнике. При церебральном ожирении наблюдается повышенный аппетит, особенно во второй половине дня, ночью часто возникает острое чувство голода, мучает жажда. У женщин отмечаются различные нарушения менструального цикла, часто развивается бесплодие, гирсутизм. У мужчин понижается потенция. Диагностирование При наружном осмотре больных наблюдаются трофические дефекты кожи, мелкие розовые стрии на бедрах, животе, плечах, подмышечных впадинах, гиперпигментация шеи, локтей, а также мест трения. Однако внешний вид больного не всегда может обеспечить правильную постановку диагноза, особенно на ранней стадии развития заболевания. В то же время некоторые патологические состояния (лимфостаз, отеки и т. п.) могут дать ложные представления о состоянии больного и симулировать ожирение. Симптомы, характерные для ожирения, могут служить лишь косвенным показателем для постановки диагноза. При диагностировании учитываются многие факторы, в том числе и семейно-наследственные, а также половая принадлежность, возраст, профессия, режим питания и образ жизни. Важное место отводится «пищевому анамнезу» – это любимые блюда больного, его режим питания, привычное переедание, еда ночью и пр. Объективное обследование, включающее внешний осмотр больного, учитывает особенности распределения жировой клетчатки (верхнее, среднее, нижнее, диффузное ожирение), рост, длину туловища, конечностей, объем живота и груди. Наиболее объективным показателем ожирения является вес тела. Для учета избыточного веса используются весоростовые показатели, составленные Броком, Брейтманом, Ноорденом и Одером, а также весоростообъемные показатели Борнгардта. Эти показатели рассчитаны на возраст 25–30 лет. Они характерны для человека с нормостенической конституцией и нормальным (средним) развитием мускулатуры (табл. 2 и 3). Таблица 2.Максимально нормальный вес женщин с учетом возрастных изменений (по Егорову и Левитскому)
Таблица 3. Максимально нормальный вес мужчины с учетом возрастных изменений (по Егорову и Левитскому)
При определении веса надо учитывать особенности конституции: для астеников цифры весовых категорий следует понизить на 2–3%, для гиперстеников увеличить на 1–2%. Правильный расчет массы тела ведется с учетом типов телосложения (табл. 4). Выделяют три основных типа телосложения: 1. Астенический (тонкокостный). 2. Нормостенический (нормокостный). 3. Гиперстенический (ширококостный). Данная классификация разработана Черноруцким и широко используется в медицине. Встречается также смешанный тип телосложения. Тонкокостный тип характеризуется следующими внешними признаками: длинные и тонкие ноги, руки и шея, узкое лицо и плечи, достаточно узкая и плоская грудная клетка. Мышцы развиты сравнительно слабо, у женщин маленький бюст, общий вес небольшой. Ширококостный тип имеет свои отличительные признаки: широкие и тяжелые кости, широкая грудная клетка, у женщин широкие бедра, лицо округлое, шея короткая. Люди данного типа особенно склонны к полноте, большинство из них имеют лишний вес или страдают ожирением. Нормокостный тип характеризуется такими признаками, как пропорциональное телосложение, размеры костей по длине и ширине занимают среднее положение между названными выше типами. Определить тип телосложения можно по окружности запястья. У людей нормокостного типа при росте 160–175 см окружность запястья составляет 16–18 см; к тонкокостному типу – с окружностью запястья менее 16 см; к ширококостному – более 18,5 см. Таблица 4. (из расчета: грамм веса на каждый сантиметр роста)
В том случае, если фактическая масса тела превышает норму, положенную каждому типу, на 10%, значит, у человека развивается ожирение. Наиболее распространенные виды жировых отложений: – женоподобный, по типу груши; характеризуется узкой грудной клеткой, тонкой талией и полными бедрами и тазом; – мужеподобный, по типу яблока; характеризуется наличием существенных жировых отложений в области плеч, грудной клетки и живота, конечности остаются тонкими по сравнению с верхней частью туловища; – промежуточный; люди, относящиеся в данному виду, страдают обычно поверхностным целлюлитом, распространенным равномерно по всему телу. Для диагностики ожирения используются следующие клинико-лабораторные исследования: 1. Определяется основной и газовый обмены (их показатели находятся в тесной связи с процессами общего питания больного). 2. Выясняется состояние щитовидной железы и возможные отклонения в ее работе. Используется метод радиоиндикации: у страдающих ожирением (почти у 86%) показатель радиоиндикации умеренно снижен. 3. Выявляются биохимические сдвиги. У больных наблюдаются существенные нарушения углеводного и жирового обменов. Нарушение углеводного обмена выражено в повышенной толерантности к углеводам и пониженной реактивности гликогеновых депо в печени и других тканях к различным раздражителям. Переход углеводов в жиры повышен, что наиболее ярко выражено во время прогрессирующего развития заболевания. Уровень нейтральных жиров в крови больных ожирением ненамного превышает норму (600–700 мг%). Уровень холестерина умеренно повышен, количество кетоновых тел не превышает верхнего предела нормы (9–11 мг% при ограничении углеводов). В отдельных случаях эти показатели более высокие, особенно в период проведения разгрузочных дней и в течение нескольких дней голодания. В данном случае у больных в моче даже появляется ацетон. Иногда у больных наблюдается увеличение уровня мочевой кислоты в крови и моче, что бывает вызвано нарушением пуринового обмена. Нарушается также водно-солевой обмен: процесс выведения воды и поваренной соли из организма затормаживается. Обмен воды во многом зависит от количества употребляемых углеводов: быстрее выводится вода при низкокалорийном питании с ограниченным количеством углеводистой пищи, а также при повышенном содержании в пище белка. Нередко у больных ожирением отмечается повышенное артериальное давление. Электроэнцефало-графическое исследование больных с церебральным ожирением выявляет признаки поражения диэнцефальных структур мозга. Во время дифференциальной диагностики церебрального ожирения и гиперкортицизма проводится малый дексаметазоновый тест, а также рентгенологическое исследование черепа и позвоночника. Если больной жалуется на сильную жажду, сухость во рту, то определяется содержание сахара в крови натощак и в течение суток. В дальнейшем, в зависимости от показаний, проводится глюкозотолерантный тест. Если отмечаются нарушения менструального цикла, проводится гинекологическое исследование: с помощью ультразвукового исследования (УЗИ) обследуются органы малого таза, проводится измерение ректальной температуры, применяются также и другие тесты функциональной диагностики. Возможные осложнения Осложнения при ожирении могут развиться при запущенной форме заболевания и при наличии других болезней, которые способствуют ожирению. Осложненная форма ожирения сопровождается множественными нарушениями в работе органов и систем. Нередко развиваются функциональные нарушения центральной нервной системы: ослабевает память, возникают головокружения, больной испытывает сонливость и быстро утомляется, наблюдается сглаженность мимики. Больной довольно легко переходит в дремотное состояние. Исследования оптической адекватной хронаксии показывают сдвиг в сторону тормозных реакций. Биологическая активность коры снижена, в показаниях преобладают медленные колебания. Взаимодействие процессов возбуждения и торможения в пищевых нервных центрах (в понимании Павлова) нарушено, что выражено в резком повышении аппетита, ведущем к перееданию. Высокая возбудимость нервных пищевых центров, провоцирующая аппетит, сопровождается ослаблением процессов торможения, при этом больной достаточно долго не может насытиться. Данные нарушения могут носить как первичный, так и вторичный (рефлекторный) характер. В определенных случаях повышение аппетита и полифагия бывают вызваны нарушением деятельности ядер гипоталамуса. Достаточно часто у страдающих ожирением наблюдаются нарушения функций сердечно-сосудистой системы. Повышенное отложение жиров в области эпикарда и листков перикарда приводит к поражению сосудов и сердца. Очень часто отмечается смещение сердца, вызванное высоким стоянием диафрагмы. При прослушивании сердечные тоны звучат глухо, что говорит об изменениях в миокарде и увеличении слоя подкожной жировой клетчатки. Наблюдается склонность к брадикардии. При ожирении 3–4-й степени практически всегда имеет место нарушение периферического кровообращения, при этом минутный объем и скорость кровотока соответствуют нормам. Показания электрокардиограммы свидетельствуют о снижении величины зубцов во всех отведениях почти у 35% больных. Самая распространенная форма поражения сердца при ожирении – дистрофические изменения миокарда. За этим следуют ранние атеросклеротические изменения. Во многих случаях ожирения, когда масса тела превышает норму в два раза, наблюдается смертность в результате сердечно-сосудистых заболеваний. Повышенное артериальное давление (гипертония) у больных ожирением бывает в три раза чаще, чем у здоровых людей. Нередко развивается гипотонический синдром, наблюдается венозная гипертония, так называемые венозные застои. Со стороны органов дыхания наблюдаются нарушения, связанные с высоким стоянием диафрагмы, что существенно влияет на снижение жизненной, дыхательной и запасной емкости легких. В результате в дыхательной системе развиваются различные катаральные процессы, носящие характер вторичных. Нарушения функций органов пищеварения чаще всего вызваны постоянным вздутием кишечника, при этом мышцы брюшной стенки сильно ослаблены, что приводит к отвисанию живота. В некоторых случаях ожирения кожа живота, отягощенная большим количеством жировой ткани, свисает вниз в виде фартука, прикрывая собой половые органы. Повышенное отложение жировой клетчатки вызывает смещение некоторых внутренних органов, повышает внутрибрюшное давление, в результате нарушается кровообращение и развиваются венозные застои и прочие нарушения. Более чем у 60% больных отмечается повышенная кислотность желудочного сока, однако явления ацидоза или гастрита не наблюдаются. От того, что желудок регулярно растягивается, его слизистая страдает, снижается ее интерорецепция, поэтому для возникновения чувства насыщения требуется большое количество пищи. Моторика кишечника у больных ожирением часто замедлена, что провоцирует запоры. Вместе с венозными застоями это явление может в дальнейшем привести к возникновению геморроя, который, безусловно, еще более способствует развитию запора (рефлекторного). Со стороны поджелудочной железы отмечается изменение ферментативной функции: снижается секреция липазы, повышается выведение амилазы и трипсина. Подобные факторы влияют на усиление всасывания жиров лимфатическим путем. К сопутствующим заболеваниям при ожирении относятся следующие: хронический холецистит, желчно-каменная болезнь и т. п. Высокая степень ожирения может спровоцировать костно-суставные нарушения. При этом наблюдается умеренная болезненность в суставах и их ограниченная подвижность, температура поднимается в редких случаях. Рентгенограмма показывает наличие солевых отложений, а также сужение межсуставных щелей. Нередко в связи с сильными жировыми отложениями в области живота изменяется конфигурация позвоночника. Свисающий живот способствует развитию поясничного лордоза, в качестве компенсации этого явления развиваются грудной кифоз и шейный лордоз. Из-за этого деформируется грудная клетка, приобретая характерный при данном заболевании (спондилоартрит) бочкообразный вид. Вторичные деформации могут привести к возникновению невритов и радикулоневралгий. Нарушения функций кожи связаны в первую очередь с гиперфункцией сальных и потовых желез. В связи с пониженной отдачей влаги кожа не отдает тепло, в результате развивается компенсаторный гипергидроз. Потливость, в свою очередь, ведет к мацерации кожи и развитию вторичных воспалительных процессов – таких, как опрелость, экземы и пр.; возникают также очаговые нагноения – фурункулезы, пиодермиты и т. п. В местах наибольшего отложения жира, особенно в нижних отделах живота, кожный покров изменяется по типу беременных – возникают множественные стрии. У беременных женщин, имеющих избыточный вес, предродовой, родовой и послеродовой периоды протекают гораздо сложнее и тяжелее, чем в обычном случае. Оперативные роды случаются в четыре раза чаще, чем у обычных женщин, также несколько повышена смертность как рожениц, так и плода. В целом ожирение существенно осложняет жизнь больного и приносит ему немало трудностей. Течение ожирения во многом зависит от собственной дисциплины больного, желания поддерживать себя в форме и, безусловно, от сопутствующих заболеваний и осложнений, устранить которые или предотвратить вполне в его силах. Помимо медленно развивающегося ожирения, бывает и быстроразвивающееся (прогрессирующее), а также волнообразное с ремиссиями. Как и любое другое заболевание, ожирение требует повышенной отдачи от самого больного. Указания и рекомендации врача вряд ли помогут, если учет съедаемой пищи ведется не для себя, а для отчетности перед лечащим доктором. |
|
|||
|
Главная | Контакты | Прислать материал | Добавить в избранное | Сообщить об ошибке |
||||
|
|
||||