|
||||
|
ЧАСТЬ III ДЕТСКИЕ БОЛЕЗНИ ГЛАВА 1. БОЛЕЗНИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ ВОСПАЛЕНИЕ СЕРДЕЧНОЙ МЫШЦЫ (МИОКАРДИТ) Миокардит – заболевание миокарда, не связанное с ?-гемолитическим стрептококком группы А, системными заболеваниями соединительной ткани или другими системными заболеваниями. Миокардит представляет собой воспаление сердечной мышцы инфекционно-аллергической или инфекционно-токсической природы. Распространенность. Миокардиты встречаются довольно часто. Чаще наблюдаются у мальчиков, чем у девочек. Они нередко возникают в 4–5 лет и в подростковом возрасте. Причины заболевания. Механизмы развития заболевания. Миокардиты часто развиваются под воздействием различных факторов. Это могут быть: 1) вирусная инфекция; 2) бактерии, риккетсии и спирохеты; 3) различные виды простейших; 4) грибковая инфекция; 5) токсические агенты; 6) биологически активные вещества. Для большинства миокардитов характерен аллергический и аутосомный компонент. При вирусной, риккетсиозной, трипаносомной инфекции возбудитель локализуется внутриклеточно в кардиомиоцитах или интерстициальной ткани миокарда, где образуются микроабсцессы. При воздействии токсинов при миокардитах дифтерийной этиологии, стрептококковой, стафилококковой инфекции развивается инфекционно-токсический шок. При риккетсиозных инфекциях повреждается эпителий сосудов и развивается воспаление, при этом цитотоксины негативно влияют на миокардит. Различают паренхиматозный и интерстициальный миокардиты. Миокардит может быть очаговым или распространенным. По данным миокардиальной биопсии миокардит может быть лимфоцитарным – при вирусной инфекции; нейтрофильным – при бактериальной инфекции; эозинофильным – при повышенной чувствительности при паразитарной инвазии, приеме лекарственных препаратов. Классификация. Имеется классификация на основе МКБ-10 (Коваленко В. Н., 2000 г.). 1. Острый миокардит: 1) с установленной этиологией; 2) неуточненной этиологией. 2. Хронический неуточненный миокардит. 3. Миокардиофиброз. 4. Распространенность: изолированный (очаговый). 5. Течение: легкое, среднее, тяжелое. 6. Клинические варианты: аритмия, нарушение реполяризации, кардиалгии. 7. Сердечная недостаточность (СН 0-III степени). Признаки сердечной недостаточности при неревматических кардитах делятся на следующие стадии. I стадия. Признаки сердечной недостаточности отсутствуют и появляются после нагрузки в виде тахикардии или одышки. IIА стадия. При левожелудочковой недостаточности число сердечных сокращений и число дыханий в минуту увеличены соответственно на 10–20 и 30–50 % относительно нормы. При правожелудочковой недостаточности печень выступает на 2–3 см из-под реберной дуги. IIБ стадия. При левожелудочковой недостаточности число сердечных сокращений увеличено на 30–50 и 50–70 % от нормы, появляются акроцианоз, навязчивый кашель, влажные мелкие пузырчатые хрипы в легких. При правожелудочковой недостаточности желудочки увеличены на 50–60 и 70-100 % и более относительно нормальных величин. При правожелудочковой недостаточности отмечаются увеличение печени и отечный синдром, сопровождающийся отеками на лице, ногах, гидраборакс, гидроперикард, асцит. III стадия – тяжелые нарушения гемодинамики, нарушения обменных процессов и функций всех органов. Клиника. Клиническая картина частично зависит от врожденного или приобретенного характера миокардита. Внутриутробный миокардит часто диагностируется в первые недели или месяцы жизни обычно в связи с появлением сердечной недостаточности. Различают ранние и поздние кардиты. Ранние кардиты возникают на 4-7-м месяцах внутриутробной жизни и характеризуются развитием эластичной и фиброзной ткани в слоях миокардита без проявлений воспаления. Поздние кардиты возникают после 7-го месяца внутриутробной жизни. В этих случаях имеет место воспаление миокардита без образования эластичной и фиброзной ткани. Признаки раннего врожденного кардита отмечаются уже во внутриутробном периоде, но обычно он проявляется в первые недели жизни развитием острой сердечной недостаточности. У ребенка в первые часы жизни могут появиться следующие симптомы: 1) вялость; 2) мышечная гипотония; 3) пастозность или отечность лица; 4) одышка; 5) частые срыгивания; 6) цианоз; 7) отечность мягких тканей; 8) увеличение печени. Границы сердца смещаются влево, отмечаются глухие тоны, учащение сердцебиения. На верхушке прослушивается систолический шум. Рентгенологически устанавливается гипертрофия сердца и левого желудочка. На ЭКГ определяются снижение вольтажа зубцов, преобладание биопотенциалов левого желудочка, удлинение интервала Q T, смещение сегмента ST, зубца Т. На ФКГ отмечается снижение амплитуды I тона у верхушки. ЭХО КГ отмечает расширение полости и гипертрофию миокарда левого желудочка при нормальных размерах правого желудочка. В дальнейшем прогрессирует сердечная недостаточность. При поздних кардитах в первые месяцы жизни выявляются утомляемость ребенка при кормлении, отставание физического развития, потливость, признаки сердечной недостаточности. Границы сердца умеренно расширены, тоны громкие или приглушенные. На рентгенограмме определяется увеличение размеров сердца. На ЭКГ регистрируются тахикардия, атриовентрикулярные блокады. При эхокардиографии отмечается расширение полости левого желудочка и левого предсердия. Лечение. При тяжелых формах назначаются оксигенотерапия, антибактериальные препараты. В качестве противовоспалительной терапии – вольтарен и индометацин. Витаминотерапия. В тяжелых случаях применяются глюкокортикоиды, антиагреганты, препараты калия. При аритмиях показаны антиритмические средства. В периоде обратного развития используются производные хинолина 6-12 месяцев, анаболические препараты. В течение 5 лет проводится динамическое наблюдение с осмотром 1 раз в 3–6 месяцев. Исходом неревматического кардита являются кардиосклероз, гипертрофия миокарда, слипчивый перикардит или клапанный порок. Прогноз скорее неблагоприятный, но в некоторых случаях возможно выздоровление. Клиника приобретенных миокардитов. Различают острый, подострый и хронический кардиты. Клиника заболевания зависит от возраста больного, характера течения болезни. Острый неревматический миокардит развивается в первые 2–3 года жизни вскоре после перенесенной инфекции. На первый план при развитии приобретенных миокардитов выступают экстракардиальные симптомы: 1) вялость; 2) утомляемость; 3) понижение аппетита; 4) срыгивания, рвота; 5) бледность; 6) цианоз в виде приступов. На этом фоне нарастают симптомы левожелудочковой недостаточности. Выражены следующие симптомы: 1) одышка; 2) шумы слабого наполнения; 3) ослабление сердечного толчка; 4) тахикардия; 5) ритм галопа; 6) короткий систолический шум на верхушке; 7) приглушенность тонов сердца. Часто к приобретенному миокардиту присоединяются эндокардит и перикардит. Подострый неревматический миокардит наблюдается у детей старшего возраста. Он отличается от острого миокардита более длительным течением и неэффективностью медикаментозной терапии. В этих случаях на первый план выступают поражения проводящей системы сердца с нарушениями ритма и формирования блокад. Хронический рецидивирующий кардит встречается у детей старше трехлетнего возраста как результат острого или подострого кардита или как первично-хронический процесс. При первично-хроническом кардите начальный период протекает скрытно, он распознается при появлении признаков недостаточности кровообращения. Обычно появляются жалобы на повышенную утомляемость, боли в области сердца, одышку, учащенное сердцебиение, иногда – навязчивый кашель. У детей выявляется отставание в физическом развитии, пульсация в эпигастральной области, цианоз с малиновым оттенком. При обследовании отмечаются увеличение сердца, аритмия, систолический шум на верхушке или другие сердечные шумы. У детей дошкольного и школьного возраста миокардиты протекают доброкачественно. Различают три степени тяжести миокардита: 1) легкую; 2) среднюю; 3) тяжелую. При легкой степени отмечаются очаговое поражение миокарда без расширения границ сердца, слабая выраженность клинических и параклинических признаков, отсутствие сердечной недостаточности. Средняя тяжесть характеризуется многоочаговым поражением миокарда, выраженными общими симптомами, увеличением сердца, сердечной недостаточностью без застойных явлений. В случае тяжелой степени отмечается диффузное поражение миокарда с увеличением сердца и выраженной сердечной недостаточностью с застойными явлениями. Различают большие и малые признаки поражений миокарда. К большим признакам относят: 1) патологические изменения на ЭКГ; 2) изменение в сторону повышения активности ферментов и коферментов в сыворотке крови; 3) кардиомегалии; 4) застойную сердечную недостаточность или кардиогенный шок. К малым признакам относятся: 1) тахикардия; 2) ослабление I тона на верхушке; 3) ритм галопа. Диагностика проводится путем: 1) исследования клинических анализов крови и мочи; 2) исследования биохимических анализов крови, в том числе протеинограммы, коагулограммы, С-реактивного белка, серомукоида, сиаловых кислот, лабораторных исследований на выявление возбудителя; 3) иммунологических обследований; 4) инструментальных обследований ЭКГ, ФКГ, ЭХО КГ, рентгенографии органов грудной клетки и др.; 5) медико-генетического консультирования. Лечение. На госпитальном этапе назначается строгий постельный режим до ликвидации признаков сердечной недостаточности. Назначаются ограничение соли, повышенное содержание витаминов, солей калия. Диета предусматривает уменьшение объема жидкости с целью уменьшения диуреза на 200–300 мл. Проводится этиотропная терапия в зависимости от выявленного возбудителя (иммуноглобулины, антибиотики и другие средства). При грибковой этиологии назначаются противогрибковые препараты. Из патогенетической терапии назначаются: 1) противовоспалительные средства (салицилаты, индометацин и др.); 2) глюкокортикоиды при тяжелом миокардите; 3) антиопротекторы (пармодин и др.); 4) антиагреганты; 5) антикоагулянты по показаниям при высокой активности процесса в миокарде; 6) антиоксиданты (?-токоферол, эссенциале, аскорутин). При сердечной недостаточности назначаются сердечные гликозиды. Они показаны при выраженной систолической дисфункции, наджелудочковой тахикардии. Диуретики назначаются по показаниям. Антиаритмические средства назначаются при аритмиях. После проведенного лечения при отсутствии активного воспалительного процесса в миокарде, признаков сердечной недостаточности дети направляются на долечивание в местный санаторий. В случае установления этиологического фактора назначаются следующие препараты курсом 2–3 недели (см. табл. 19). Таблица 19Антибактериальная терапия миокардитов (А. В. Ваганова, 1999 г.)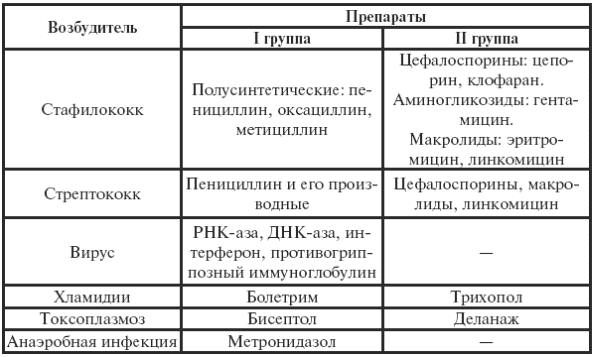 Препараты назначаются в среднетерапевтических дозах. Кроме того, показаны кардтиотрофические препараты: кокорбоксилаза, панангин, рибоксин, фолиевая кислота, витамины В1, В3, В12, В15, аскорутин. Курсы повторяются 2–3 раза в год. Из физиопроцедур рекомендуются гальванизация, электрофорез лекарственных средств. Из фитотерапии применяются: 1) астрагал шерстистый (при сердечной недостаточности с тахикардией, отеками и венозным застоем); 2) боярышник (плоды и цветки) – при тахикардии, слабости сердечной мышцы; 3) горицвет весенний (назначается при сердечной недостаточности); 4) желтушник сероватый (входит в состав кардиовалена, так как улучшает функции нервно-мышечных волокон миокарда); 5) ландыш майский (оказывает кардиотическое седативное действие); 6) рододендрон золотистый (оказывает бактерицидное действие на стафилококки, стрептококки, синегнойную палочку, понижает одышку, уменьшает отеки); 7) черноплодная рябина (показана при повышении артериального давления); 8) чеснок (понижает артериальное давление, замедляет частоту сердечных сокращений). При миокардитах рекомендована санация очагов инфекции. Вторым этапом является местное санаторное лечение. Его проводят после купирования воспалительного процесса в сердечной мышце при отсутствии признаков сердечной недостаточности. Здесь продолжается начатое в стационаре лечение. Показанием для лечения в санаториях является инфекционно-аллергический миокардит в период стихания активности. Противопоказанием является миокардит в острой стадии. Показанием для детей на курортах является неактивная фаза миокардита без недостаточности кровообращения, без нарушений проводимости. Противопоказаниями для лечения детей на курортах являются: 1) недостаточность кровообращения любой степени; 2) органические и стойкие нарушения ритма сердца, мерцательная аритмия; 3) атриовентрикулярная блокада, нарушения ритма. Показаниями к госпитализации являются: обострение заболевания, осложнения, побочные действия назначенных препаратов. Стационар на дому может быть организован при отказе от госпитализации и легком течении заболевания. На третьем этапе проводится диспансерное наблюдение детской поликлиники. Клинико-инструментальный контроль осуществляется 2 раза в месяц в течение первых 3 месяцев наблюдения, затем – ежемесячно на протяжении первого года жизни, ежеквартально – на протяжении второго года жизни, затем – по индивидуальному плану. Длительность диспансерного наблюдения составляет не менее 5 лет. При хронических миокардитах больной находится на постоянном диспансерном наблюдении и с учета не снимается. Допуск к занятиям по физическому воспитанию Дети при удовлетворительных функциональных пробах в течение первого года наблюдаются и занимаются в специальной группе. Первичной профилактикой миокардитов являются закаливание, рациональный режим питания, оздоровление группы часто болеющих детей. Особенности миокардитов специфической этиологии Болезнь Чагаса. Встречается эндемично в сельских районах Америки и некоторых других регионах. При хроническом течении заболевания может развиться острое расширение кишечника и пищевода. Это протозойная инфекция, вызываемая Trypanasoma crusi. Это заболевание вызывается застойной сердечной недостаточностью, нарушениями сердечного ритма и проводимости. В области верхушки сердца на ЭХО КГ выявляются аневризмы. Диагноз основывается на повышении титра антител к трипаносомам круза. Лечение проводится нифуртимоксом. Острый токсоплазменный миокардит. Часто развивается после трансплантации сердца, возбудителем является Toxoplasma gondi. Для этого миокардита характерны кисты в эндомиокардиальных биоптатах, повышение титров специфических антител в сыворотке крови. Лечение проводится пиреметамином и сульфадиазином. Цитомегаловирусный миокардит. Он возникает на фоне иммунодефицитных состояний. Лечение проводится специфическим иммуноглобулином. Болезнь Лайма. Вызывается спирохетой Borellia burgolorferi. Заболевание передается укусом клеща. Основными симптомами являются лихорадка, артрит, миалгии, эритема, кардит с развитием атриовентрикулярной блокады. Лечение проводится цефтриаксоном, цефотаксимом, глюкокортикостероидами. Эозинофильный миокардит. Основным признаком является преобладание в воспалительном инфильтрате миокарда эозинофилов, что характерно для аллергического происхождения заболевания. Лечение осуществляется глюкокортикостероидами. Гигантоклеточный миокардит. Возникает на фоне аутоиммунных заболеваний типа миастении, полимиозита. Данный миокардит отличается тяжелым течением, нарушениями ритма, дисфункцией левого желудочка. Миокардит трудно поддается общепринятой терапии. ВОСПАЛЕНИЕ ВНУТРЕННЕЙ ОБОЛОЧКИ СЕРДЦА (ЭНДОКАРДИТ) Эндокардит – воспаление эндокарда, которое может возникать по разным причинам. При поражении створок сердца возникают приобретенные пороки сердца. Эндокардит чаще всего является проявлением поражения сердца при ревматизме, может возникать при болезнях соединительной ткани. Эндокардиты иного происхождения делят на инфекционные и неинфекционные. Острый инфекционный эндокардит Острый инфекционный эндокардит – воспалительное заболевание сердца, характеризующееся формированием на эндокарде (чаще – на клапанах сердца) образований, состоящих из скоплений фибрина, тромбоцитов и микробных тел. Причины заболевания. Эндокардит могут вызывать около 50 возбудителей. Чаще всего встречается бактериальная флора – зеленеющий стрептококк, стафилококк, пневмо– и энтерококки, а также грамотрицательные бактерии: кишечная палочка, синегнойная палочка, протей, клебсиелла. Развитие эндокардита может возникать при воздействии риккетсий, вирусов, грибов и смешанной микрофлоры. В половине случаев эндокардит бывает вторичным при приобретенных и врожденных пороках сердца, пролапсе митрального клапана. Группами риска являются больные с ревматическими пороками сердца. Механизмы развития заболевания. Наряду с инфекцией важную роль играют повреждения клапанного аппарата сердца, снижение иммунологической защиты, аллергические реакции. Определенное значение имеет повреждение эндокарда при гемодинамических микротравмах, эндотелия клапанов и других участков эндокарда при различных заболеваниях. Клиника. Заболевание возможно в любом возрасте, даже внутриутробно. Для клинической картины характерны симптомы острого сепсиса. У всех больных появляются симптомы интоксикации. В типичных случаях появляются лихорадка, озноб, потливость, резкая слабость. Возникают симптомы сердечной недостаточности: одышка, боли в области сердца. Кожа больного желтовато-землистого цвета, у половины больных отмечаются проявления геморрагического синдрома: пятна Лукина-Либмана (петехии на конъюнктиве), петехии на слизистой оболочке щек, дистальных отделах конечностей, туловище, линейные геморрагии над ногтевыми пластинками. Реже на ладонях выявляются болезненные узелки Ослера, пятна Дженуэя – безболезненные красные высыпания. Позднее появляются спленомегалия и изменения в моче. Быстро присоединяются поражения клапанного аппарата сердца, чаще – аортального. Поражение легких протекает по типу бронхопневмонии или инфаркт-пневмонии. Боль в животе может быть связана с инфарктами селезенки, печени, кишечника. Костно-суставной синдром проявляется полиартралгиями, иногда – реактивным артритом, может возникнуть токсическая энцефалопатия, когда появляются жалобы на головную боль, головокружение, бессонницу, обмороки. Клиника подострого затяжного септического миокардита аналогична таковой при остром инфекционном эндокардите. Клинически его характеризуют инфекционно-аллергическими реакциями, в частности распространенным васкулитом, поражением миокарда, костного мозга, а также почек. Больные жалуются на слабость, потерю аппетита, недомогание, повышенную температуру, ознобы. На фоне общих симптомов могут появиться приступы удушья, сердцебиения, неприятные ощущения и боли в области сердца. Позже на первый план выступают жалобы, связанные с тромбоэмболитическими осложнениями. В этих случаях появляются боли в области печени, селезенки, почек, расстройства зрения. В начальной стадии отмечается бледность, затем появляется субиктеричность, кожные покровы приобретают бледно-землистый цвет или цвет кофе с молоком. При сердечно-сосудистой недостаточности наблюдается цианоз губ, ушных раковин, носа, ногтей. Часто выявляются и геморрагические проявления в виде сыпей, носовых кровотечений. При длительном течении затяжного эндокардита наступает истощение больных. В одних случаях лихорадка носит субфебрильный, в других – фебрильный характер. Иногда отмечаются кратковременные подъемы температуры до 38–40 °C. Может быть выражен суставной синдром. Со стороны сердца характерны признаки приобретенного или врожденного порока, предшествовавшего эндокардиту, и новые поражения сердца, вызванные септическим процессом. Характер шумов зависит прежде всего от локализации поражения эндокарда. Чаще поражаются аортальные и митральные клапаны, но могут поражаться и другие изолированно или в сочетании с аортальным. В самом начале болезни выявляются изменения со стороны миокарда и сосудов сердца. При присоединении застойных явлений появляется увеличение печени. В последнее время при затяжном септическом эндокардите обнаруживается диффузный нефрит с быстро развивающейся почечной недостаточностью. Постоянным признаком является прогрессирующая гипохромная анемия. Ценным диагностическим критерием является диспротеинемия со значительным увеличением глобулиновых фракций. В последнее время наблюдаются атипичные стертые формы болезни. При этом течение заболевания характеризуется длительным удовлетворительным состоянием больных, появлением неопределенных жалоб и кратковременным необъяснимым подъемом температуры. На первый план может выступать внесердечная патология (нефрит, геморрагические проявления и др.). Диагностика. Диагноз инфекционного эндокардита основывается на внезапном начале и особенностях температурной реакции, быстром присоединении довольно грубых сердечных шумов, нарастающих в динамике, связанных с поражением клапанов, своеобразии внесердечных проявлений. В общем анализе крови могут обнаруживаться нейтрофильный лейкоцитоз со сдвигом влево, увеличенная СОЭ, анемия. Возрастает уровень С-реактивного белка, наблюдается диспротеинемия в виде гиперальфа– и ?-глобулинемии. В анализе мочи выявляются умеренная протеинурия, микрогематурия и цилиндрурия. Одним из важнейших методов диагностики является исследование гемокультуры. При иммунологическом исследовании отмечается повышение уровня IgM, G. Вторым важным методом диагностики является ЭХО кардиография, при которой обнаруживаются вегетации на клапанном и пристеночном эндокарде. Осложнения встречаются редко, наиболее тяжелыми являются эмболии фрагментами вегетаций селезенки, почек, легочной артерии, сосудов головного мозга, брыжейки и венечных артерий. К другим осложнениям относятся гломерулонефрит, миокардит, неврит, параклапанные абсцессы. Лечение. Лечение эндокардитов проводится только в стационаре. Постельный режим назначается до исчезновения недостаточности кровообращения. Дети до 1 года должны получать грудное молоко матери. Пища должна содержать витамины, микроэлементы, минеральные вещества. Основным в лечении инфекционного эндокардита является назначение антибактериальных средств с учетом чувствительности микробов к антибиотикам и препаратам сочетанного действия. При грибковом инфекционном эндокардите используют амфотерецин в сочетании с флуконазолом в возрастной дозе. В случае недостаточности кровообращения назначаются сердечные гликозиды, диуретики, препараты, улучшающие сократительную функцию миокарда. В случае миокардита, нефрита подключаются негормональные противовоспалительные препараты типа индометацина, вольтарена. При стафилококковом эндокардите производят переливание противостафилококковой плазмы, введение стафилококкового иммуноглобулина, при хроническом течении вводят стафилококковый анатоксин. В случае тяжелого течения показан плазмоферез, а также назначается глюкокортикоидная терапия. Назначение хирургического лечения проводится при застойной сердечной недостаточности, не поддающейся лечению, рецидивах инфекционного эндокардита с разрушением клапана, в случае проведения клапанного протезирования, при инфицировании клапанного протеза. Первичная профилактика нацелена на мероприятия, направленные на повышение иммунологической реактивности детей; лечение ревматизма и других инфекционных заболеваний, устранение очагов инфекции. Проведение антибиотикотерапии при инкуррентных заболеваниях рекомендуется после выписки из стационара 1 раз в 2 месяца в течение первого года жизни. Рекомендуется посев крови на раннее выявление возбудителя эндокардита. Из физических методов реабилитации назначается лечебная физкультура в виде утренней гимнастики, дозированной ходьбы, упражнений с нагрузкой малой и средней интенсивности с целью повышения выносливости. Санаторное лечение проводится после выписки из стационара в специализированном местном санатории в качестве постстационарного этапа реабилитации. Курортное лечение не показано. Прогноз. Наиболее тяжелое течение наблюдается при грибковом и стафилококковом эндокардите. Выздоровление при подостром течении не превышает 80 %, при остром – 40 %. Рецидивы наблюдаются у 5-10 % больных. ВОСПАЛЕНИЕ ОКОЛОСЕРДЕЧНОЙ СУМКИ (ПЕРИКАРДИТ) Перикардит представляет собой воспалительное заболевание сердечной сумки. Причины заболевания. Механизмы развития заболевания. Перикардиты, возникающие первично, встречаются редко, чаще перикардиты сопровождают иные болезни сердца. Различают перикардиты: 1) инфекционные (вирусные, грибковые); 2) аллергические при системных заболеваниях соединительной ткани (ревматизме); 3) дисметаболические при уремии; 4) травматические; 5) радиационные; 6) при онкологических заболеваниях. Острые гнойные перикардиты наиболее часто встречаются в раннем возрасте при генерализованной стафилококковой инфекции: сепсисе, деструкции легких, гематогенном остеомиелите. У более старших детей перикардит может возникнуть при ревматизме, ревматоидном артрите, болезнях соединительной ткани. Перикардит может сопровождать неревматические кардиты, паразитарные, острые инфекционные заболевания. В результате воспаления в полости перикарда появляется экссудат. При накоплении жидкости в перикарде возникает экссудативный перикардит. Одновременно развивается грануляционная ткань, а выпавший фибрин или рассасывается, или приводит к полной облитерации полости перикарда. Острые гнойные перикардиты могут возникать в результате прорыва в полость перикарда абсцессов легких, средостения, миокарда. Растяжение перикарда экссудатом раздражает окончания чувствительных нервов, что приводит к нарушению гемодинамики. При медленном накоплении жидкости нарушения гемодинамики развиваются постепенно. Если экссудат рассасывается не полностью, могут возникнуть спайки или сращения листков перикарда или полость перикарда облитерируется. Спайки и сращения нередко становятся причиной изменения сердечного ритма, защемления сосудов и могут способствовать возникновению хронических нарушений гемодинамики. Клиника. Различают сухой (фибринозный), выпотной (экссудативный) и слипчивый (адгезивный) перикардиты. По течению различают острый, подострый и хронический перикардиты. Острый сухой фибринозный перикардит Самыми частыми клиническими симптомами острого сухого перикардита являются боль в области сердца, усиливающаяся при глубоком вдохе, тошнота, кашель при перемене положения тела. Одновременно с этим появляются тахикардия, изнуряющий кашель, может повышаться температура. Самым характерным симптомом является шум трения плевры. Интенсивность и распространенность его могут быть различными. Место наилучшего выслушивания шума – основание сердца и левый край грудины на уровне IV–V межреберья. Шум трения усиливается при надавливании стетоскопом в положении сидя, а также при глубоком вдохе. Он может быть нестойким. На эхокардиограмме: отечность, уплотнение листков перикарда, внутриперикардиальные и плевроперикардиальные спайки. Экссудативный перикардит Клиническая картина его может быть разнообразной и зависит от быстроты накопления жидкости в околосердечной сумке и ее количества. Под ее влиянием увеличивается давление в перикарде и затрудняются наполнение и опорожнение сердца. Появляются жалобы на острые и тупые боли в области сердца, возникают одышка, кашель, тахикардия, осиплость голоса, могут появиться икота и рвота из-за сдавления возвратного и диафрагмального нерва. Больные принимают сидячее положение с наклоном туловища вперед или коленно-локтевое положение. Появляются бледность, цианоз кистей и стоп, набухание шейных вен, отек нижних конечностей, увеличение печени, иногда асцит. В области сердца обнаруживается выпячивание, верхушечный толчок не определяется. Границы сердца расширяются. Тоны сердца приглушены, ослабевает их звучность. Прослушивается нестойкий шум перикарда. Определяется снижение артериального давления, повышение венозного давления. На вдохе отмечается выпадение пульса. Может наступить тампонада сердца при скоплении большого количества жидкости. Лабораторные данные обычно характерны для основного заболевания. При рентгенологическом исследовании отмечается расширение тени сердца, оно принимает треугольную форму, форму трапеции или шара. При осумкованном перикардите появляется односторонняя широкая выпуклость сердечной тени. На ФКГ определяется шум трения перикарда. На УЗИ выявляется эхонегативное пространство на задней, реже – передней поверхности левого желудочка, позволяющее оценить количество жидкости в полости перикарда. Пробный прокол перикарда имеет решающее значение в диагностике выпотного перикардита. Пункция перикарда показана при гнойном перикардите и угрозе тампонады сердца. При эхокардиографии выявляется и оценивается объем выпота. Слипчивый (адгезивный) перикардит Эта форма сопровождается спаечными процессами, облитерацией или кальцификацией полости перикарда. Основные жалобы – на одышку при движении и физической нагрузке. Заболевание протекает на фоне общей дистрофии, при симптомах венозного застоя, повышенного венозного давления. Наблюдается учащенное сердцебиение, верхушечный толчок выражен слабо, имеют место раздвоение II тона, асцит, гипертрофия печени. На ЭКГ обнаруживается снижение вольтажа желудочкового комплекса. На ФКГ – низкая амплитуда тонов. На эхокардиограмме – утолщение и сращение листков перикарда, невозможность диастолического расширения правого желудочка. Хронический перикардит Хронический перикардит возникает при вторичных перикардитах, при туберкулезном, ревматическом и септическом перикардите. Часто острая фаза остается незамеченной и выявляется при нарушении гемодинамики. Хронические перикардиты делят на сдавливающие с обызвествлением или без обызвествления перикарда и слипчивые с нарушением или без нарушения гемодинамики. У больных отмечаются общая слабость, обморочные состояния, потеря аппетита, чувство тяжести в правом подреберье, сердцебиение, боли в области сердца. Цианоз губ, ногтей усиливается в горизонтальном положении, отмечается пастозность лица и шеи по утрам. Обычно набухают вены шеи. Расширяются подкожные вены груди и живота. Нарушение гемодинамики приводит к скоплению транссудата в плевральной и брюшной полостях. Диагностическое значение имеют асцит и отеки на ногах. Отмечается симптом «плавающей льдинки» при пальпации печени, когда рука при надавливании на поверхность печени опускается и поднимается после прекращения давления. Иногда возникает желтуха, может появиться некроз паренхимы печени. Частый, иногда парадоксальный пульс в сочетании с набуханием яремных вен является важным признаком сдавливающего перикардита, так же как уменьшение ударного объема сердца и снижение систолического артериального давления. При рентгенологическом обследовании тень сердца не увеличена, в то время как застой в большом круге кровообращения и воротной вене выражен. Контуры сердца деформированы, пульсация сердца частая, ее амплитуда снижена или отсутствует. С помощью инструментального метода исследования выявляются расширение полых вен и увеличение правого и левого предсердий. Размеры желудочков не увеличены. Лечение. Лечение перикардитов проводится в стационаре. Оно включает лечение основного заболевания и симптоматическое лечение перикардита. Назначается постельный режим. При выпотном перикардите важно обеспечить удобное положение больного в постели. При большом количестве жидкости производится прокол перикарда и выпускается жидкость. При сдавливающем перикардите показано хирургическое лечение с иссечением части перикарда (перикардэктомия). Кроме лечения основного заболевания, применяются нестероидные противовоспалительные средства. При тяжелом течении назначаются глюкокортикоиды. При наличии признаков застойной сердечной недостаточности назначают диуретики. Сердечные гликозиды неэффективны в связи с наличием диастолической недостаточности. Физиотерапия не проводится в связи с ее способностью усиливать пролиферативный процесс в полости перикарда. Детям, перенесшим перикардит, показано проведение лечебной физкультуры в условиях кардиологического санатория. Проводятся утренняя гимнастика, дозированная ходьба, физические упражнения с нагрузкой малой и средней интенсивности. Санаторно-курортное лечение проводится в условиях местной зоны, курортное лечение – через 12 месяцев после выздоровления на курортах лесной зоны, приморских курортах в нежаркое время года. Прогноз зависит от основного заболевания, а также от его формы. Фибринозный перикардит заканчивается выздоровлением. Острый экссудативный перикардит может вызвать тампонаду сердца и тяжелые нарушения гемодинамики. Прогноз при гнойном перикардите неблагоприятный, особенно при задержке терапевтических мероприятий. НАРУШЕНИЯ СЕРДЕЧНОГО РИТМА (АРИТМИИ) У детей встречаются все известные аритмии сердца. Они наблюдаются у детей всех возрастов, даже у новорожденных, могут быть наследственными, врожденными и приобретенными. Аритмии, возникающие в результате поражения сердца на различных этапах внутриутробного развития, считаются врожденными, выявляются при различных врожденных пороках. Возникновение аритмий у детей может быть связано с функциональными расстройствами нервной системы при эмоциональном перенапряжении, вегетососудистой дистонии. Они могут выявляться на фоне миокардита и других заболеваний сердца. У здорового ребенка они могут возникнуть при воздействии на организм различных факторов внешней среды, при физических нагрузках, страхе, жаре, радости. Аритмия представляет собой нарушение работы сердца, проявляется в изменении частоты сердечных сокращений или нарушении их последовательности и силы. При аритмиях нарушается как минимум одна из четырех функций сердца: автоматизм, возбудимость, проводимость и сократимость. Нарушение функции автоматизма заключается в изменении количества импульсов, рождающихся в синусовом узле, или водителями ритма становятся нижележащие части проводниковой системы. Нарушение автоматизма у детей проявляется учащением сокращений сердца на 20 в 1 мин или, наоборот, урежением. Синусовая тахикардия – это увеличение против нормы числа сердечных сокращений, рождающихся в покое в синусовом узле. Она возникает как компенсаторная приспособительная реакция при поражении миокарда, вызванном различными причинами. Это могут быть ревмокардит, инфекции и интоксикации, кислородная недостаточность. Кроме того, учащение сердечного ритма может вызываться повышенным симпатическим влиянием на сердце или угнетением влияний блуждающего нерва при неврогенной или функциональной тахикардии. При тиреотоксикозе также возникает тахикардия, она связана с гормональными сдвигами. Также тахикардия без заболеваний сердца и сосудов может возникнуть при разного рода интоксикациях, лихорадках, психоэмоциональном возбуждении. При синусовой тахикардии жалобы связаны с восприятием тягостного сердцебиения. На ЭКГ она отличается укорочением интервала Т-Р, может быть несколько укорочен интервал Т-II тон. Продолжительность синусовой тахикардии определяется причиной, вызвавшей ее. Синусовая брадикардия – это уменьшение против нормы числа сердечных сокращений. Она может развиться вследствие усиленного влияния на синусовый узел периферических ветвей блуждающего нерва. При психоэмоциональном возбуждении брадикардия возникает в результате угнетения симпатической системы. Она возникает при угнетении ядер блуждающего нерва в результате повышения внутрисердечного давления, при туберкулезном менингите, опухолях головного мозга, энцефалите и других заболеваниях центральной нервной системы. Брадикардия может возникнуть под действием лекарственных средств. Она может быть приспособительным механизмом у спортсменов. Желчные кислоты также понижают автоматизм синусового узла. Брадикардия возникает во время голодания. У детей в ночное время число сердечных сокращений ниже, чем в дневное. На ЭКГ при брадикардии удлиняется интервал Т-Р, а иногда P-Q, на ФКГ увеличена длительность I тона. Этот тип может быть расцеплен. Симптомом выраженной брадикардии может быть головокружение вследствие ишемии мозга. При редком ритме могут наступить приступ слабости, потеря сознания, судороги (синдром Морганьи-Адамса-Стокса). Если приступ продолжительный, возникает остановка дыхания вследствие плохого кровоснабжения мозга. СИНУСОВАЯ АРИТМИЯ Обычно разница в длительности сердечных комплексов варьирует в пределах 0,05-0,1 с. Если разница между длительностью сердечных сокращений превышает 0,1 с, говорят о синусовой аритмии. Одним из вариантов синусовой аритмии является дыхательная аритмия. Она развивается при рефлекторном снижении тонуса блуждающего нерва на вдохе и повышении его на выдохе. Это приводит к нарушению ритма. Дыхательная аритмия может встречаться у детей всех возрастов. У новорожденных она развита незначительно и отмечается в ночное время. Чаще отмечается у детей дошкольного и школьного возрастов. У здоровых детей синусовая аритмия, не связанная с дыханием, не наблюдается. Она регистрируется при заболеваниях сердечно-сосудистой системы, особенно при ревматических заболеваниях сердца. Обычно синусовая аритмия не ощущается, на ЭКГ колеблетcя продолжительность интервалов R-K, иногда бывает снижен зубец Р. ЭКТОПИЧЕСКИЕ (ГЕТЕРОТОПНЫЕ) НАРУШЕНИЯ РИТМА Эктопическая аритмия представляет собой нарушение ритма, при котором в сердце имеются дополнительные очаги возбуждения, которые функционируют независимо друг от друга. Такие очаги возникают при изменениях в миокарде, а также в результате нейроэндокринных влияний. К эктопическим аритмиям относятся следующие нарушения ритма: 1) активные – экстрасистолия, пароксизмальная тахикардия; 2) ускоренные эктопические ритмы, мерцательная аритмия. Экстрасистолия. Это преждевременные сокращения всего сердца или отдельных его частей, которые возникают под влиянием дополнительного очага возбуждения. Различают экстрасистолии: 1) функциональные и органические; 2) по времени образования: позднюю – в диастолу и раннюю – в систолу; 3) редкие – до 5/мин, средние – до 15/мин, частые – более 15/мин; 4) по закономерностям повторения: би-, три-, квадригеминии; 5) по месту возникновения различают желудочковую, атриовентрикулярную и предсердные экстрасистолы. Экстрасистолы могут ощущаться ребенком как: перебои работы сердца, удар в грудь, чувство остановки сердца, когда происходит компенсаторная пауза, как ощущение жара в области сердца и горла, но жалобы могут отсутствовать. При выслушивании определяется усиленный первый тон над верхушкой сердца. При наличии функциональных экстрасистол у детей они могут быть в периоды физического или психического напряжения, а также при смене погодных и климатических условий. При ваготопических экстрасистолах дети имеют гиперстеническую конституцию и избыточную массу тела. Функциональные экстрасистолы являются суправентрикулярными. При предсердных экстрасистолах имеет место измененный зубец Р, укороченный интервалом P-Q при узком желудочковом комплексе и неполной компенсаторной паузе. Экстрасистолы из атриовентрикулярного соединения отличаются от предсердной отсутствием зубца Р перед желудочковым комплексом. Желудочковые экстрасистолы возникают при органической кардиальной патологии. Одиночные, редкие экстрасистолы регистрируются и у практически здоровых детей, в том числе новорожденных. При аускультации и ФКГ желудочковая экстрасистола имеет сниженную амплитуду I тона сердца. Тяжелое течение имеют групповые, частые экстрасистолы. Различают право– и левожелудочковые экстрасистолы. При правожелудочковой экстрасистоле основной зубец R направлен в стандартном отведении вверх, при левожелудочковой – вниз. Обычно при аускультации отмечаются дополнительные удары при исследовании пульса, временной промежуток до следующего удара чаще увеличен – наступает компенсаторная пауза. Пароксизмальная тахикардия. Проявляется приступом резкого учащения сердцебиения, в 2–3 раза превышающего нормальный ритм (до 180–200 и выше в 1 мин), и резким прекращением сердцебиения. Чаще отмечается у детей 4-5-летнего возраста, тяжелый прогноз отмечается, если она возникает на первом году жизни. Часто у детей раннего возраста приступы начинаются на фоне вирусной инфекции. У детей раннего возраста она может сопровождаться энцефалитической реакцией. У детей старшего возраста приступ тахикардии возникает внезапно, но иногда этому предшествуют неприятные ощущения в области сердца, чувство напряжения, головокружение, обморочное состояние. Обычно у детей возникает чувство тревоги, бледность, затем появляются цианоз, одышка. Могут отмечаться, кроме этого, боли в животе и подложечной области. Приступы длятся от нескольких секунд до нескольких дней. При объективном обследовании отмечается эмбриокардия. Пульс часто не поддается подсчету, малого наполнения. Определяется снижение артериального давления. Несмотря на частоту сердцебиений, падает ударный и минутный объем сердца. Сердце работает с большой нагрузкой при снижении его кровоснабжения. На ЭКГ при пароксизмальной тахикардии прослеживаются ригидный ритм, аберрантные желудочковые комплексы. Наиболее тяжелой формой пароксизмальной тахикардии является суправентрикулярная форма. У детей она проявляется в виде предсердной формы при кардитах, передозировке атропина, врожденных пороках сердца. Приступы суправентрикулярной формы пароксизмальной тахикардии часто возникают при смене положения тела, пробуждении больного. На ЭКГ в межприступном периоде и непосредственно перед пароксизмами при суправентрикулярной форме может фиксироваться экстрасистолия, при приступе картина соответствует групповой экстрасистолии с узким QRS комплексом. МЕРЦАТЕЛЬНАЯ АРИТМИЯ Мерцательная аритмия представляет собой нарушение правильной деятельности предсердий. У детей она встречается редко, может возникнуть при органических и токсических поражениях сердца, перикардитах, операциях, тиреотоксикозе, передозировке таких лекарственных средств, как сердечные гликозиды, симпатомиметики. Больше она встречается при дистрофических изменениях миокарда предсердий, чаще – левого, в сочетании с замедлением проведения синусовых импульсов при его дилатации. Происходит хаотическое возбуждение мышечных волокон при трепетании предсердия. На ЭКГ при мерцании предсердий вместо зубца Р выявляется большое количество отдельных волн различной величины и формы. Они лучше видны во втором и третьем отведении. Характерна также значительная аритмия, желудочковые комплексы располагаются неравномерно, расстояния между зубцами R-R неодинаковы. У детей при мерцательной аритмии часто ухудшается общее состояние, у старших детей отмечается чувство тревоги, страх, характерен дефицит пульса – число сердечных сокращений при аускультации больше, чем пульсовых волн. Практически сердце работает вхолостую, и это способствует возникновению сердечной недостаточности. УСКОРЕННЫЙ ЭКТОПИЧЕСКИЙ РИТМ (ХРОНИЧЕСКАЯ НЕПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ) Это нарушение ритма редко диагностируется. Эта тахикардия развивается постепенно учащением частоты сердечных сокращений и длится годами. Факторами, способствующими ее развитию, могут быть: недоношенность, задержка физического и полового развития, органические заболевания сердца. Основным является развитие эктопических фокусов в области синоартериального узла и предсердий. Обычно жалобы носят астеновегетативный характер. НАРУШЕНИЕ ПРОВЕДЕНИЯ ИМПУЛЬСА ВОЗБУЖДЕНИЯ (ПРОВОДИМОСТИ) Нарушение функции проводимости представляет собой полную задержку или замедление проведения возбуждения по проводниковой системе. При полной задержке возникает полная блокада, в иных случаях – частичная. Для возникновения блокад необходимы функциональные или органические изменения. К функциональным относятся временные воздействия, не вызывающие в проводниковой системе изменений. Органические изменения возникают при остром и хроническом воспалении, чаще всего у детей при ревматизме, анатомических и дегенеративных повреждениях проводниковой системы. Во внутриутробном периоде также могут возникнуть изменения проводящей системы, тогда диагностируются врожденные блокады сердца. В зависимости от расположения блокады различают синоаурикулярную, внутрипредсердную, атриовентрикулярную блокаду, блокаду ножек пучка Гиса. Синоаурикулярная блокада. При этой блокаде часть импульсов периодически не переходит на предсердия. Наиболее частой причиной синоаурикулярной блокады является повышение тонуса блуждающего нерва. На ЭКГ при этой блокаде через 1–3 сердечных сокращения выпадает сердечное сокращение, вместо него регистрируется пауза, равная двойному расстоянию между двумя циклами. Во время сердечной паузы больные отмечают головокружение, шум в ушах, иногда теряют сознание. В это время не прослушиваются тоны сердца, пульс на лучевых артериях отсутствует. Внутрипредсердная блокада – нарушение проведения импульсов внутри проводящей системы предсердий. Она обнаруживается с помощью ЭКГ и выражается в деформации и уширении зубца Р более чем на 0,1 с. Атриовентрикулярная блокада представляет собой замедление или прекращение ритма в зависимости от степени проводимости, синусового импульса на желудочки. Различают три степени атриовентрикулярной блокады. При первой степени этой блокады синусовый импульс задерживается в атриовентрикулярном узле. При этом интервал P-Q на ЭКГ удлиняется. На ФКГ отмечается предсердный тон, первый тон расщеплен и раздвоен. Часто степень блокады выявляется при ревматизме, очаговой инфекции, при возбуждении блуждающего нерва. При остром ревмокардите длительность интервала P-Q непостоянна, в случае очаговой инфекции изменения интервала P-Q длительные и стойкие. Гемодинамика при первой степени блокады не нарушается. При первой и второй степени атриовентрикулярной блокады развивается неполная атриовентрикулярная блокада. Она сопровождается жалобами на перебои в работе сердца, головокружение. При атривентрикулярной блокаде второй степени с каждым последующим возбуждением синусовый импульс задерживается в атриовентрикулярном узле на более длительное время. При достижении нарушений синусовый импульс на желудочки не переходит, и выпадает одно желудочковое сокращение. Проводимость после этого останавливается. На ЭКГ отмечается постепенное удлинение интервала P-Q, комплекс QRST периодически выпадает, после чего следует нормальный интервал P-Q, который опять постепенно удлиняется. Блокада не вызывает нарушения кровообращения. При третьей степени возникает полная атриовентрикулярная блокада. У больных появляются слабость, головокружение, потемнение в глазах, кратковременные обмороки, боли в области сердца, которые характерны при числе сокращений ниже 40 ударов в мин. Отмечается брадикардия, нарушается правильность сердечного ритма. Полная атриовентрикулярная блокада у детей бывает врожденной при врожденных пороках сердца или может быть приобретенной. На ЭКГ при полной атриовентрикулярной блокаде зубцы Р не связаны с зубцами желудочкового комплекса и регистрируются на любом участке, совпадают с другими ее элементами. На ФКГ отмечается разная амплитуда первого тона, иногда отмечается преждевременное появление второго тона. В развитии этой стадии различают три периода: аварийный, компенсаторная гиперфункция, недостаточность миокарда. Блокада ножек пучка Гиса заключается в нарушении прохождения возбуждения в одной из его ножек. Основными причинами блокады ножек пучка Гиса могут быть воспалительные и рубцовые изменения проводниковой системы, перегрузки желудочков при недостаточности кровообращения. Блокада ножек может быть полной и частичной, постоянной и транзиторной. Если возникает блокада одной ножки, возбуждение охватывает желудочек с неповрежденной ножкой, и желудочки сокращаются неодновременно. На ЭКГ отмечается уширение комплекса QRS, зубцы его зазубрены и имеют направление, обратное зубцу R. На ФКГ при блокаде ножек пучка Гиса снижена амплитуда первого тона. Особенно это выражено при блокаде левой ножки. Блокада конечных разветвлений проводниковой системы возникает при диффузном миокардите, миокардном склерозе. На ЭКГ выявляется низкий вольтаж зубцов комплекса QRS, зубец Т сглажен или отрицательный. Внутрижелудочковая блокада, сочетающаяся с укороченным сердечно-желудочковым интервалом, носит название синдрома Вольфа-Паркинсона-Уайта. Этот синдром обусловлен в большинстве случаев дополнительным путем проведения импульсов между предсердиями и желудочками. Для этого синдрома характерна специфичная на ЭКГ картина: укорачивается интервал P-Q и удлиняется комплекс QRS, имеет место зазубренность зубцов, появляется лестничка на восходящем колене зубца R, зубец Т-отрицательный. Диагноз ставится на основании характерной ЭКГ. ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА Врожденные пороки сердца представляют собой аномалии развития сердца и крупных сосудов, возникшие в период внутриутробного развития ребенка. По данным ВОЗ, они наблюдаются у 1 % новорожденных детей. Формирование врожденных пороков происходит на различных этапах эмбрионального развития ребенка, и особенно на 8-12-й неделе внутриутробного периода. Нарушение эмбрионгенеза вызывается разными причинами. Имеют значение следующие факторы: 1) генетические; 2) вирусные инфекции (краснуха, корь, паротит, полиомиелит и др. заболевания матери); 3) токсоплазмоз беременных; 4) воздействие на беременных токсических и химических факторов; 5) радиоактивное облучение; 6) заболевания матери во время первой половины беременности (токсикозы беременных, предшествующие аборты, беременность в возрасте старше 35 лет); 7) наследственное предрасположение; 8) алкоголизм матери. Клиника. Различают три фазы течения врожденных пороков сердца. I – фаза адаптации. II – фаза относительной компенсации. III – терминальная фаза. Первая фаза наблюдается в тот период, когда происходит приспособление ребенка к имеющимся условиям гемодинамики, связанным с имеющимся пороком. Если нарушения незначительные, приспособление ребенка к необычному кровообращению проходит легко, в других случаях происходит значительное нарушение гемодинамики, которое приводит к смерти детей, не справившихся с возникшей экстремальной ситуацией. Во второй фазе заболевания улучшается состояние и физическое развитие ребенка в раннем возрасте, фаза относительной компенсации развивается к 3–4 годам жизни ребенка. Третья фаза – терминальная, развивается вслед за второй фазой независимо от ее длительности. Состояние ребенка ухудшается, когда все компенсаторные возможности исчерпаны, тогда появляются цианоз, одышка, тахикардия, выявляются признаки сердечной недостаточности, и наступает смерть ребенка. Большинство пороков на первом году жизни распознается по характерным клиническим признакам: шумам в сердце, изменениям границ сердца, цианозу и одышке. Дети с врожденными пороками сердца и нарушениями гемодинамики отстают в физическом развитии, отмечается деформация грудной клетки. Возникает деформация ногтевых фаланг в виде «часовых стекол» или «барабанных палочек». ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА С ОБОГАЩЕНИЕМ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ К этой группе пороков относятся: 1) открытый артериальный проток; 2) дефицит межпредсердной перегородки; 3) аномальный дренаж легочных вен; 4) дефекты межжелудочковой перегородки; 5) атриовентрикулярные коммуникации; 6) полная транспозиция крупных сосудов; 7) истинный общий артериальный ствол; 8) синдром леводеленности. При этих пороках малый круг кровообращения получает больше крови, чем большой, в связи с этим возникают нарушения гемодинамики. Для этих пороков характерно патологическое сообщение между большим и малым кругами кровообращения, со сбросом артериальной крови в венозное русло. После рождения ребенка клиника порока может отсутствовать, но на 2-4-м месяце давление в системе легочной артерии снижается из-за нормализации сопротивления в сосудах легких. Давление в левых отделах становится выше давления в правых, происходит сброс крови, легкие переполняются кровью. Все это способствует развитию пневмоний и бронхитов у детей. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ (БОТАЛЛОВ) ПРОТОК В первой фазе заболевания симптоматика зависит от сохранившихся после рождения ребенка признаков эмбрионального кровообращения. Дальнейшие клинические проявления зависят от ширины протока, сроков и характера перестройки сосудов легких и сопротивления в большом и малом кругах кровообращения. В связи с разницей давления в большом и малом кругах кровообращения возникает лево-правый шунт. Это приводит к увеличению циркуляции крови в легких, левом и правом предсердиях, желудочках, начальной части дуги аорты. Кровь, выброшенная через артериальный проток, вновь поступает в малый круг кровообращения. Это приводит к перегрузке его и левого сердца. Появляется компенсаторная гипертрофия левого желудочка. Развивается синдром голодания большого круга кровообращения. Нарушения определяются динамикой циркуляции крови в малом круге кровообращения. Клиника у большинства детей формируется в конце первого и на втором-третьем году жизни. До этого момента дети развиваются хорошо. На первом этапе у детей отмечаются острые простудные заболевания, кашель, субфебрильная температура, пневмонии. В области третьего межреберья слева от грудины возникает систоло-диастолический шум, который проводится на сонные артерии и в межлопаточное пространство слева от позвоночника, второй тон на легочной артерии усилен. Это свидетельствует о нарушении сократительной способности миокарда в результате кардиосклеротических изменений в миокарде. Во второй фазе течения порока границы сердца остаются нормальными, определяется систолическое дрожание во втором– третьем межреберье слева от грудины. При первой фазе заболевания повышено максимальное и снижено минимальное давление, пульсовое давление увеличено. При второй фазе порока наблюдаются тахикардия, высокое пульсовое давление при небольшом повышении максимального и значительном снижении минимального. В третьей фазе течения порока отмечаются учащение пульса, снижение максимального давления при нормальном минимальном. На ЭКГ в первой и второй фазах электрическая ось расположена нормально или отклонена влево, наблюдаются признаки гипертрофии левого желудочка. В третьей фазе электрическая ось отклонена вправо. На рентгенограммах у детей раннего возраста определяются увеличение левых отделов сердца и признаки повышения кровенаполнения легких. Во второй фазе сердце слегка увеличено влево, отмечается выбухание дуги легочной артерии. При развитии легочной гипертензии определяется увеличение правых отделов сердца и значительное выбухание легочной артерии. На ФКГ – систолический шум с максимумом второго тона над аортой. Из специальных методов применяются аортография и катетеризация верхних отделов сердца. Контраст заполняет аорту и легочную артерию. При данном пороке отмечается отставание в весе и росте. На первой фазе отмечаются нарушения в физическом развитии, в третьей фазе к этому присоединяются гемодинамические расстройства. В первой и второй фазах отмечаются легочные осложнения. Самым частым осложнением является эндоартереит. Прогноз неблагоприятный. 20 % детей, которым не проводится оперативное лечение, в первой фазе погибают. Проводится перевязка протока после шести месяцев. ДЕФЕКТЫ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ Наиболее часто встречающийся порок сердца, чаще он регистрируется у девочек. Незаращение межпредсердной перегородки возникает за счет патологического развития первичной и вторичной межпредсердных перегородок и эндокардиальных валиков. Первичный дефект межжелудочковой перегородки сочетается с аномалиями атриовентрикулярного канала и клапанов и часто приводит к летальному исходу. Вторичный дефект локализуется в средней трети межпредсердной перегородки в области овального отверстия. Существуют также дефекты венозного синуса, дефект в области впадения нижней полой вены, отсутствие межпредсердной перегородки и др. Порок распознается в периоде новорожденности и на первом году жизни в 40 % случаев, у остальных – между вторым и пятым годом жизни. Сброс артериальной крови слева направо приводит к нарушению гемодинамики, выражающемуся в увеличении минутного объема малого круга кровообращения. Возникают разница между давлением в левом и правом предсердиях, более высокое положение левого предсердия, сопротивление и объем сосудистого ложа легких. Все это способствует образованию шунта. При высоком сосудистом сопротивлении малого круга кровообращения у новорожденных шунт будет право-левым. В результате этого возникает цианоз. В дальнейшем возникает лево-правый шунт, вызывающий гипертрофию правого сердца. Компенсаторная гипертрофия правого желудочка может привести к развитию вторичного стеноза его выходного отдела. У половины больных детей отмечается нормальное физическое развитие, у 1/4 больных имеется отставание в весе и росте, у других – отставание в весе. При вторичном дефекте больные жалуются на одышку, боли в области сердца, повышенную утомляемость. При обследовании больных отмечаются бледность слизистых оболочек и кожи, легкий цианоз. Могут отмечаться расширение и пульсация вен шеи. Эпигастральная пульсация наблюдается при перегрузке правого желудочка. Граница сердца при перегрузке правого желудочка сдвигается влево, вправо – при увеличении правого предсердия. Сосудистый пучок расширяется влево за счет увеличения основного ствола легочной артерии. При аускультации прослушивается систолический шум различной интенсивности, располагающийся во втором-третьем межреберье слева от грудины. Течение дефектов межпредсердной перегородки связано с размером дефекта перегородки, со степенью нарушений приспособительных реакций и тяжестью нарушений гемодинамики. В первую фазу течения порока у 30 % больных диагностируется сердечная недостаточность, сопровождающаяся инфантильностью, гипертрофией, затяжными пневмониями. В случае легкого течения порока нарушения гемодинамики выражены очень слабо, в связи с этим порок распознается на втором– третьем году жизни. При второй фазе клиника выражена отчетливо. В третьей фазе различают: 1) прогрессирующую легочную гипертензию, заканчивающуюся тромбоэмболией легочной артерии или острой правожелудочковой недостаточностью; 2) развитие хронической сердечной недостаточности; 3) появление дистрофических изменений в паренхиматозных органах. Осложнениями при дефектах межжелудочковой перегородки могут быть рецидивирующие пневмонии с развитием ателектазов, хроническая пневмония и бронхоэктопическая болезнь, возможно развитие тяжелых болевых приступов. Прогноз зависит от величины дефекта и тяжести гемодинамических нарушений. Диагностика основывается на данных клинического осмотра. На рентгенограмме – расширение легочных сосудов, увеличение правых отделов сердца, выбухание дуги легочной артерии. На ЭКГ – гипертрофия правых отделов. Лечение хирургическое – ушивание дефекта и пластика. Небольшие дефекты нередко закрываются самопроизвольно по мере роста ребенка. ДЕФЕКТЫ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ Они могут располагаться в мембранной или мышечной части перегородки с диаметром отверстия от 1 до 30 мм. Высокие дефекты могут сочетаться с аномально развитой створкой аортального или атриовентрикулярного клапана. Кровь сбрасывается из левого желудочка в правый. Нарушения гемодинамики обычно могут проявляться на втором-четвертом месяце жизни, когда снижается легочное сопротивление. В первой фазе течения порока развивается сердечная недостаточность. Клинически выделяют два вида дефектов межжелудочковой перегородки: 1) малые дефекты, локализующиеся в мышечной части; 2) высокие дефекты больших размеров в мембранозной части перегородки. Благоприятными являются дефекты в мышечной части, дефекты, расположенные в этой части, во время систолы уменьшаются в размерах. Небольшой дефект в мышечной части перегородки носит название болезни Толочинова-Роже и не вызывает гемодинамических нарушений. Клинически проявляется грубым систолическим шумом вдоль четвертого ребра слева и справа от грудины. Дети с таким пороком развиваются нормально. При высоких дефектах межжелудочковой перегородки отмечаются одышка, кашель, цианоз, слабость, повышенная утомляемость, частые заболевания легких. Дети отстают в весе и росте. Отставание в физическом развитии наблюдается особенно часто в первой фазе порока. При крике может появляться цианоз, кожные покровы бледнеют. Граница сердца расширена в поперечных размерах и вверх. Выражена эпигастральная пульсация. В III–IV межреберье слева от грудины прослушивается систолический шум, проводящийся над сердечной областью и на спину. Иногда определяется трехчленный ритм галопа. В легких паравертебрально прослушиваются застойные мелкопузырчатые хрипы. Уже в первой стадии развивается тяжелая степень недостаточности кровообращения. Течение высокого дефекта межжелудочковой перегородки часто осложняется тяжелым эндокардитом, нередко формируется недостаточность аортального клапана. В некоторых случаях течение может быть благоприятным, и требуется только наблюдение кардиолога. Лечение порока оперативное, проводится в любом возрасте. АТРИОВЕНТРИКУЛЯРНАЯ КОММУНИКАЦИЯ Порок связан с нарушением развития перегородки сердца и атриовентрикулярных клапанов. Вариантов порока множество. Клинические симптомы зависят от анатомической формы порока, при этом происходит сброс крови из левой половины сердца в правую на уровне предсердий и желудочков. Тяжесть течения в первой фазе порока определяется большим сбросом крови в венозное русло, в связи с этим развиваются легочная гипертензия и ранняя сердечная недостаточность. Этот порок устанавливается у 60 % больных на первом году жизни. Обычно дети плохо развиваются физически и значительно отстают в весе и росте. Отмечаются бледность, одышка при физической нагрузке. Характерным симптомом является цианоз, который бывает постоянным и прогрессирующим или приступообразным. Быстро расширяются границы сердца в поперечнике и вверх. Быстро формируется сердечный горб. Верхушечный толчок смещается влево и вниз, наблюдаются эпигастральная пульсация и разлитой сердечный толчок. При полной форме порока в третьем-четвертом межреберье имеет место систолическое дрожание, грубый систолический шум, прослушивающийся над всей сердечной областью, на верхушке сердца прослушивается диастолический шум. В случае неполной формы на верхушке сердца прослушиваются систолический и диастолический шумы. Диагностике порока помогает электрокардиограмма, показывающая отклонение электрической оси сердца влево, наблюдаются блокада ножек пучка Гиса, удлинение атриовентрикулярной проводимости и перегрузка правого или обоих желудочков, а также предсердия. На рентгенограмме определяется увеличение правых отделов сердца, особенно предсердия, в сочетании с легочной гипертензией. В раннем возрасте отмечается тотальное увеличение сердца. Уточнить диагноз помогает инструментальное обследование сердца. Во второй фазе порока нарастает легочная гипертензия. Третья – терминальная фаза протекает с резко выраженной легочной гипертензией и недостаточностью сердца. Лечение заключается в пластической реконструкции аномалий в зависимости от степени выраженности порока. СИНДРОМ ЛЕВОДЕЛЕННОСТИ Эти пороки являются следствием нарушения развития сердца при смещении влево перегородки бульбуса или всей продольной перегородки сердца. Различают следующие варианты порока: 1) гипоплазия левых камер сердца; 2) гипоплазия или атрезия митрального клапана; 3) гипоплазия или атрезия начальной части дуги аорты. Первые признаки порока появляются на третий-шестой день жизни ребенка. Это бледность, одышка, цианоз. Характерен очень слабый периферический шум на руках и ногах. Артериальное давление снижено, максимальное давление ниже 40 мм рт. ст. На ЭКГ выявляют смещение электрической оси и комплекса QRS вправо. Появляются признаки гипертрофии правого желудочка. Рентгенографически выявляется усиление сосудистого рисунка легких, увеличение правых отделов сердца. Обычно прогноз данного порока неблагоприятный. ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА С ОБЕДНЕНИЕМ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ Эти пороки возникают в результате препятствия на пути оттока крови из правого желудочка, повышения давления в нем и гипертрофии миокарда; в связи с уменьшением циркуляции крови в малом круге кровообращения возникает кислородное голодание, появляется одышка. Компенсаторно развивается тахикардия, за счет этого увеличивается минутная вентиляция легких, однако коэффициент использования кислорода падает. Выделяются следующие пороки этой группы: 1) изолированный стеноз легочной артерии без развития цианоза; 2) сочетанные пороки с нарушением оттока крови из правого желудочка и наличием сообщения между правыми и левыми камерами (различные варианты болезни Фалло); 3) атрезия трикусиндального клапана, транспозиция сосудов с сужением легочной артерии, общий артериальный ствол, которые сопровождают смешение артериальной крови с венозной; с рождения наблюдается цианоз, обычно он резко выражен. Кислородное голодание может спровоцировать полицетемию и полиглобулию, приводящим к замедлению тока крови, появляется предрасположение к тромбозу, который может привести к смерти. Хроническое кислородное голодание: дегенерация внутренних органов (сердца, печени, почек), что является признаком третьей, терминальной фазы болезни. ИЗОЛИРОВАННЫЙ СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ Самый частый вариант – клапанный стеноз легочной артерии. При этом варианте сросшиеся створки клапанов образуют диафрагму в виде купола с отверстием в центре размером от 3 до 10 мм. От степени стеноза зависят нарушение гемодинамики, а также компенсаторная гипертрофия правого желудочка. В это время возникает недостаточность коронарного кровотока, и резко гипертрофированная мышца правого желудочка не получает достаточного питания. В малый круг кровообращения поступает мало крови. Компенсация стеноза зависит от удлинения фазы изгнания. Клинические симптомы зависят от степени препятствия току крови. Основными жалобами являются одышка и утомляемость при физическом напряжении, особенно в холодное время. При нарастании этих симптомов появляются боли в области сердца. Часто определяется систолическое дрожание во втором межреберье слева от грудины. У основания сердца слева выслушивается грубый систолический шум, проводящийся в сторону левой ключицы. При клапанном стенозе второй тон может быть принят за щелчок клапанов аорты. На рентгенограмме определяется расширение выхода из правого желудочка и поперечника сердца. Легочный рисунок обеднен или нормальный, корни легких уменьшены. На ЭКГ – гипертрофия правых отделов, блокада правой ножки пучка Гиса. При проведении ангиографии видны степень сужения и створки клапана, сросшиеся между собой. Лечение оперативное, проводится в тяжелых случаях в грудном возрасте. ТЕТРАДА ФАЛЛО Это самый частый из пороков. Для него характерны сужение путей оттока крови из правого желудочка, дефект в мембранной части межжелудочковой перегородки, расположение аорты под дефектом и гипертрофия правого желудочка. В случае сочетания этих пороков с дефектом перегородки предсердия порок сердца носит название пентада Фалло. Если отсутствует дефект межжелудочковой перегородки и имеется овальное окно, порок носит название триады Фалло. Тяжелое состояние ребенка связано со степенью стеноза, величиной коммуникаций между предсердиями или желудочками и степенью смещения аорты вправо. Компенсация нарушений при тетраде Фалло в первой фазе болезни происходит при увеличении транспорта кислорода, выработке большого количества эритроцитов и избыточном содержании гемоглобина. В случае отсутствия компенсаторных механизмов дети могут погибнуть в первой фазе болезни. Компенсаторные механизмы развиваются ко второй фазе болезни, но постепенно они истощаются. Замедление тока крови является причиной частого возникновения тромбозов. Кроме этого, возникают дистрофические процессы в сердечной мышце. Это приводит к развитию третьей, терминальной фазы. Клиника проявляется сразу после рождения ребенка. Это цианоз, одышка при кормлении и крике, а затем и в покое. Быстро формируются пальцы в виде «барабанных палочек» и почти в виде «часовых стекол», появляется сердечный горб. Выражен акроцианоз. Граница сердца умеренно расширена влево. Одышка у детей ограничивает их активность, они поздно начинают ходить, нередко – в два-три года, жалуются на головокружение, обмороки, головные боли. В более позднем периоде болезни дети жалуются на боли в области сердца, сердцебиение. Верхушечный толчок не пальпируется, эпигастральная пульсация усилена за счет гипертрофии правого желудочка. Первый тон на верхушке усилен из-за малого наполнения левого желудочка. Второй тон на легочной артерии ослаблен, во втором– третьем межреберье слева от грудины – грубый систолический шум. Положение обычно вынужденное. Артериальное давление снижено. На рентгенограмме – специфическая форма сердца в виде башмака с подчеркнутой талией и задранной вверх округлой верхушкой. Легочные поля прозрачны, сосудистый рисунок ослаблен. На ЭКГ – гипертрофия и перегрузка правых отделов, гипоксия миокарда. На ФКГ – систолический шум. При ангиографии – контраст и в аорте, и в легочной артерии, а также видны локализации дефекта. Лечение оперативное и обычно проводится в два этапа. Сначала накладывается соустье между большим и малым кругами кровообращения. Операцию проводят в раннем возрасте. В шесть– семь лет проводится пластика дефекта межжелудочковой перегородки и комиссуротония сросшихся створок легочной артерии. ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ При данной патологии от правого желудочка отходит аорта с коронарными сосудами, от левого – суженная легочная артерия. Жизнеспособными в этих случаях дети могут быть только в случаях, если существует сообщение между желудочками, предсердиями и магистральными сосудами. Клиника напоминает тетраду Фалло. Основные признаки – цианоз с рождения, дыхательная и сердечная недостаточность. В первые недели жизни отмечаются яйцевидная форма сердца, расширение сосудистого пучка, обеднение легочного рисунка при стенозе легочной артерии. Характерно увеличение размеров сердца, отечность. Дифференцируют заболевание с тяжелыми формами тетрады Фалло. Решающей в диагностике является ангиография. Оперативное лечение проводится в два этапа. Первый – положение межсосудистого анастомоза, в 5–7 лет – перемещение магистральных сосудов. БОЛЕЗНЬ ЭБШТЕЙНА Болезнь Эбштейна – это врожденный порок сердца, при котором трехстворчатый клапан смещен в сторону верхушки правого желудочка, в результате этого стенки правого желудочка переходят в стенку правого предсердия. Затруднено дыхание из-за сужения отверстия трехстворчатого клапана и уменьшения полости правого желудочка. В правом предсердии из-за этого повышается давление. В случае открытого овального окна и уменьшения легочного кровотока у больных наблюдаются цианоз, аритмии, кардиомегалия. При выслушивании определяются трехчленный ритм, систолический шум у основания сердца слева от грудины. На ЭКГ определяется перегрузка правого предсердия, блокада правой ножки пучка Гиса, развивается нарушение внутрижелудочковой проходимости. Рентгенологически определяется увеличение сердца за счет правого предсердия, обеднение малого круга кровообращения, слабость пульсации контуров сердца. При болезни Эбштейна при наличии цианоза прогноз неблагоприятный, при его отсутствии – относительно благоприятный. Показано оперативное лечение с пересадкой клапана. ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА С ОБЕДНЕНИЕМ БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ Изолированный стеноз устья аорты – это врожденный порок, при котором имеется сужение, препятствующее выбросу крови из левого желудочка. Симптоматика порока зависит от степени стеноза. Сужение наблюдается на разном уровне клапанов, над клапанами. Сужение ствола аорты чаще отмечается при комбинированных пороках – синдроме леводеленности. При клапанном стенозе сросшиеся створки клапанов образуют купол, в центре которого имеется разное по диаметру отверстие, при подклапанном – в выходном отверстии левого желудочка наблюдается фиброзное или фиброзно-мышечное кольцо. Обычно порок компенсируется усиленной работой левого желудочка, что приводит к его гипертрофии. По мере развития гипертрофии уменьшается выброс крови в аорту, уменьшенный коронарный кровоток приводит к нарушению питания сердечной мышцы. В этих случаях развиваются дистрофические процессы в миокарде и кардиосклероз. Обычно перегрузка приводит к расширению желудочка и развитию левожелудочковой недостаточности, которая может служить причиной смерти. Обычно симптомы заболевания выявляются поздно, чаще – в школьном возрасте. Основными симптомами являются одышка, утомляемость, боли в области сердца, головокружение и обмороки появляются в тот же период, когда левый желудочек не в состоянии компенсировать затруднения в выбросе крови, симптомы появляются при физической нагрузке. Выявляется систолические дрожание во втором межреберье справа, пальпаторно определяется приподнимающий верхушечный толчок. Границы сердца расширены влево, над аортой – грубый систолический шум, проводящийся во все точки, на спину, шею. Отмечается снижение артериального давления. Диагностика порока подтверждается рентгенографией, где выявляется дилатация и гипертрофия левого желудочка. На ЭКГ – гипертрофия левого желудочка. На сфигмограмме сонной артерии – «петушиный гребень». При первой фазе порока декомпенсация не наступает, когда выявляются симптомы перегрузки левого желудочка, заболевание прогрессирует очень быстро. Дети могут погибнуть через один-два года после появления декомпенсации. Оперативная коррекция необходима до развития дегенеративных изменений во второй фазе порока, когда проводится рассечение створок. КОАРКТАЦИЯ АОРТЫ Порок представляет собой врожденное сужение аорты на ограниченном участке, располагающееся несколько дистальнее места отхождения левой подключичной артерии. На аорте обнаруживается перетяжка, внутренняя сторона которой подтянута медиально. Степень сужения может быть различной, протяженность сужения также различна. Коарктация аорты может быть изолированной или сочетается с открытым артериальным протоком. При коарктации аорты наблюдается значительное расширение коллаторальной сети, и особенно левой подмышечной артерии. Препятствие току крови в аорте вызывает систолическую перегрузку и последующую гипертрофию левого желудочка, приводящую к склеротическим изменениям в миокарде. Если дети переживают первую фазу болезни, у них наступает период относительной компенсации до семи-пятнадцати лет. В это время отмечаются головные боли, похолодание ног, избыточное развитие плечевого пояса. На руках повышается артериальное давление, на ногах – наоборот, низкое давление, систолический шум справа от грудины во втором межреберье. На шее часто определяется пульсация сосудов. На рентгенограмме выявляется гипертрофия левого желудочка, видна тень восходящей аорты, на томограмме видно место коарктации. Степень сужения аорты видна при ангиографии. Лечение. В связи с неблагоприятным прогнозом главным является оперативное лечение до развития тяжелых склеротических явлений в сосудах. В четыре-шесть лет проводится иссечение участка стеноза или протезирование аорты. ГЛАВА 2. БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ НАСМОРК (РИНИТ) Самой частой патологией у детей, особенно раннего возраста, является ринит (насморк). Он может быть острым и хроническим. Острый ринит представляет собой острое неспецифическое воспаление слизистой оболочки полости носа. Причины заболевания. Большое значение для возникновения острого ринита имеет понижение местной и общей реактивности организма и активации микрофлоры в полости носа. Это происходит при местном и общем переохлаждении. Острый ринит сопровождает многие детские инфекционные заболевания. Клиника. В клинике острого катарального насморка выделяют три стадии течения. I стадия – раздражения, сухая стадия. II стадия – стадия серозных выделений. III стадия – стадия слизисто-гнойных выделений. Острый насморк начинается с ощущения сухости, напряжения, жжения, щекотания в носу, часто и в глотке, гортани, детей беспокоит чихание. В различной степени нарушается дыхание через нос – от незначительного затруднения до полного прекращения в связи с закрытием носовых ходов утолщенной слизистой оболочкой. Резко ухудшается обоняние, понижается вкус, появляется гнусавость. В первые сутки наступает обильное истечение прозрачной водянистой жидкости, пропотевающей из сосудов. Затем постепенно увеличивается количество слизи, которая содержит хлорид натрия и аммиак. Это способствует раздражающему действию на слизистую оболочку и кожу, вызывая красноту и припухлость верхней губы. В дальнейшем отделяемое может становиться слизисто-гнойным, сначала сероватым, потом желтоватым, что обусловлено наличием в нем эпителия, лейкоцитов, лимфоцитов. Через несколько дней количество отделяемого уменьшается, носовое дыхание и обоняние восстанавливается, и через 1–2 недели острый насморк прекращается. Иногда острый насморк протекает абортивно. Заболевание затягивается на 3–4 недели. У детей может наблюдаться процесс распространения на глотку. Тогда возникает ринофарингит, который может осложниться острым средним отитом, чему способствует распространение воспаления из носоглотки на слуховую трубу. Диагностика. Диагноз устанавливается на основании имеющихся симптомов, однако обычный ринит необходимо дифференцировать с ринитами, возникающими при детских инфекционных заболеваниях: кори, коклюше, дифтерии, скарлатине и других. Лечение. У детей грудного возраста необходимо перед кормлением отсасывать баллончиком слизь из каждой половины носа; если имеются корки у входа в нос, их размягчают растительным маслом и удаляют ватным жгутиком. Детям до 2 лет рекомендуется использовать солевые растворы для промывания носа. Затем следует закапывать масляные капли – кукурузное, оливковое, вазелиновое масло. Капли сосудосуживающего действия предназначены для снятия отека слизистой оболочки носа, в результате чего восстанавливается проходимость носовых путей, улучшается воздушность околоносовых пазух. Противовоспалительным действием обладают капли другого состава – протаргол, софрадекс и комбинированные капли, содержащие антибиотики, эфедрин, гидрокортизон, димедрол в равных частях. При большом количестве густого и вязкого отделяемого показано применение щелочных 1–2%-ных капель, которые разжижают секрет и способствуют лучшему отхаркиванию и освобождению носовых путей. Острый ринит при инфекционных заболеваниях Дифтерия носа вызывается палочкой Леффлера, проявляется дифтерическим воспалением в области слизистой оболочки носа. Дифтерическая реакция может проявляться в виде трех форм: 1) пленчатой; 2) катаральной; 3) катарально-язвенной. При пленчатой отмечается сухость в носу, затруднение носового дыхания, обильное выделение чаще из одной половины носа, а также появление дифтеритических пленок в передних отделах носа, удаление пленок сопровождается кровотечением. Катаральная форма протекает без образования налетов, и клиника сходна с обычным насморком. У детей раннего возраста дифтерия носа протекает тяжело. Лечение заключается во введении больному дифтерийной сыворотки. Больной изолируется в инфекционное отделение. Местно применяют 3–4 раза в день гидрокарбонатные ингаляции. Кожу у входа в нос обрабатывают индифферентным маслом. Острым катаральным ринитом наряду с общими симптомами проявляются грипп и острые вирусные инфекции. Слизистая оболочка носа при гриппе может иметь кровоизлияния. Скарлатинозный ринит может протекать в средней и тяжелой форме, характеризуется обильным выделением, резкой гиперемией слизистой оболочки носа, иногда – и поверхностным некрозом эпителия и фиброзно-некротическими наложениями. Коклюш в настоящее время встречается относительно редко. Острый ринит протекает в умеренной форме, его особенностями являются кровоизлияния в гиперемированную слизистую оболочку. Часто могут возникать носовые кровотечения. Рекомендуется лечение основного заболевания и типичное лечение острого насморка. Коревой насморк является одним из продромальных симптомов кори, он возникает за 2–3 дня до появления высыпаний на коже, исчезает при побледнении сыпи. Назначается симптоматическое лечение. Хронический ринит Основными формами хронического ринита являются: 1) катаральная; 2) гипертрофическая; 3) атрофическая; 4) аллергическая. Основными причинами хронического насморка являются частые острые воспаления в полости носа, раздражающие воздействия внешней среды, такие как: пыль, газ, сухость и влажность воздуха. Часто хронический насморк является симптомом другого заболевания типа гнойного гайморита, фронтита, этмондита, искривления носовой перегородки, гипертрофических процессов в носоглотке, а также наличия инородных тел в носовых ходах. Хронический катаральный насморк. Основными его симптомами являются затруднение носового дыхания и умеренно выраженные выделения из носа. Затруднения дыхания через нос возникают периодически, чаще при охлаждении. Отделяемое из носа слизистое, обычно его немного, но при обострении процесса оно становится гнойным и обильным. Нарушение обоняния часто бывает временным. Хронический гипертрофический насморк. Эта форма хронического ринита развивается в результате затяжного насморка, часто – при искривлениях носовой перегородки. В полости носа развивается разрастание и утолщение слизистой оболочки, завершающееся стойким уплотнением и увеличением носовых раковин, что вызывает резкое нарушение носового дыхания. Слизистая оболочка обычно гиперемирована – ярко-красного, багрово-синего, серо-синего цвета, покрыта слизью. Параллельно снижению обоняния снижается и вкус. Заложенность носа обусловливает нарушение голоса, появляется гнусавость. Часто происходит перерождение носовых раковин. Хронический атрофический ринит встречается у детей довольно редко. Он возникает в результате нарушения функции желез, вырабатывающих слизь, и характеризуется сухостью слизистой оболочки носа, скоплением густого секрета, образованием корок, что затрудняет дыхание через нос. Возникновение атрофического ринита может быть следствием таких инфекционных заболеваний, как: корь, грипп, дифтерия, скарлатина, – или конституциональной предрасположенности. Чаще всего атрофический ринит является следствием злоупотребления медикаментозными препаратами. Частым симптомом атрофического ринита может быть скудное, вязкое, слизистое или слизисто-гнойное отделяемое. Больные жалуются на сухость в носу, понижение обоняния. В связи с отторжением корки могут возникать небольшие кровотечения. Диагностика. Диагностика хронического ринита проводится на основании клинических симптомов и ЛОР-осмотра. Лечение. Лечение включает: 1) устранение возможных эндогенных и экзогенных факторов, поддерживающих насморк; 2) лекарственную терапию применительно к каждой форме насморка; 3) хирургическое лечение по показаниям; 4) физиотерапевтическое лечение; 5) климатическое лечение. Из лекарственной терапии применяют как противовирусное средство эпсилон-аминокапроновую кислоту внутрь в дозе 0,1–0,5 г/кг в сутки, разделив на четыре приема. Сосудосуживающие капли в нос применяют при обильном жидком отделяемом в начале заболевания. В качестве противовирусного средства используются оксолиновая мазь, закапывание в нос лейкоцитарного интерферона. При рините необходим тщательный туалет носа при помощи высмаркивания, при этом необходимо поочередно высмаркивать правую или левую половину носа, так как при одновременном высмаркивании отделяемое из носа может попасть в евстахиеву трубу в полость среднего уха и вызвать отит, а попадание инфекции через слезно-носовой канал может вызвать конъюнктивит. Для правильного закапывания лекарства в нос необходимо уложить маленького ребенка на спину, голова должна быть запрокинута. Если носовое дыхание невозможно и ребенок дышит ртом, необходимо для снятия отека и восстановления дыхания впрыснуть сосудосуживающие капли в носовые полости или пользоваться другими лекарственными средствами в виде спрея три раза в день. Для ингаляций народная медицина рекомендует применять: настой мать-и-мачехи, отвар коры дуба, настои календулы, листьев грецкого ореха, листьев смородины. Ингаляции с травами у детей следует проводить только с разрешения врача, так как возможны аллергические реакции. Из физиотерапии назначаются УФ-облучение через тубус, тепловые процедуры на область носа. Очень редко при выраженной гипертрофии носовых раковин и значительном нарушении носового дыхания проводится хирургическое щадящее вмешательство – прижигание химическими веществами, криовоздействия, а иногда – и частичная резекция гипертрофированных отделов. ВОСПАЛЕНИЕ ГЛОТОЧНОЙ МИНДАЛИНЫ (АДЕНОИДИТ) Аденоидит представляет собой воспаление носоглоточной миндалины, которая разрастается у детей аденоидной тканью носоглотки. Этиологические и патологические процессы при воспалении носоглоточной миндалины такие же, как и при остром воспалении других миндалин. Возможные симптомы аденоидита у детей старшего возраста: 1) нарушение общего состояния; 2) субфебрильная температура; 3) жжение носоглотки; 4) затруднение носового дыхания; 5) водянистые, слизистые, гнойные выделения из носа; 6) боли в ушах; 7) тугоухость; 8) часто присоединяется острый, гнойный отит, увеличиваются регионарные лимфатические узлы. У детей раннего возраста аденоидит начинается с повышения температуры до 40 °C с появлением симптомов интоксикации; рвоты, жидкого стула. Симптомы острого ринита и острого фарингита выступают на первое место. Появление сильного кашля связано с попаданием слизистого отделяемого в гортань и трахею. Осложнениями могут быть катаральный или гнойный средний отит, ретрофарингиальный абсцесс, нагноение регионарных лимфатических узлов. Хронический аденоидит. В результате частых респираторных заболеваний, острых аденоидитов, особенно при выраженной аллергии, возникает хронический аденоидит. Обычно нарушается общее состояние больного ребенка, появляются вялость, потеря аппетита, часто отмечается рвота при приеме пищи из-за слизисто-гнойного отделяемого. Могут развиваться бронхо-легочные заболевания. Для подтверждения диагноза применяют заднюю риноскопию, рентгенологическое исследования. При этом обнаруживаются три степени аденоидитов. При I–II степени появляется затрудненное носовое дыхание, снижение слуха, часто развивается хронический ринит, возникает хроническое набухание слизистой оболочки. Возникают застойные явления в носоглотке. В результате затрудненного носового дыхания дети, страдающие хроническим аденоидитом, спят с открытым ртом, сон их бывает беспокойным, сопровождается громким храпом и затруднениями дыхания. Утром ребенок нередко жалуется на головную боль. При резком увеличении аденоидов отмечается нарушение фонации. В связи с постоянным затрудненным носовым дыханием у ребенка отмечается отвисание нижней челюсти, сглаживание носогубных складок, изменяется форма верхней челюсти, она как бы сдавливается с боков и становится клинообразной, напоминает готический свод. Имеет место вялое безразличное «аденоидное» лицо. У грудных детей при воспалительных процессах в аденоидах часто развиваются бронхиты и бронхопневмонии. При этом следует отметить, что у грудных детей очень редко бывают воспаления миндалин. Лечение выраженного хронического аденоидита хирургическое в связи с возникающими расстройствами в организме. В случае рецидивирования проводится повторная операция на фоне противоаллергического лечения. Профилактика воспалительных процессов аденоидитной ткани заключается в лечении и предупреждении заболеваний дыхательных путей, закаливающих мероприятиях. АНГИНА (ОСТРЫЙ ТОНЗИЛЛИТ) Ангина – общее острое инфекционно-аллергическое воспаление миндалин, чаще небных, другие миндалины вовлекаются в воспалительный процесс значительно реже. Формы ангин различаются по этиологии, механизмам развития заболевания и клиническому течению. Среди разнообразных микробных возбудителей ангин, к которым относятся кокки, палочки, вирусы, спирохеты, грибы, клебсиеллы, на первом месте находится ?-гемолитический стрептококк группы А. Частым возбудителем может быть стафилококк. Проникновение возбудителя в слизистую оболочку миндалин происходит воздушно-капельным или алиментарным путем, но чаще инфекция возникает вследствие воздействия микробов и вирусов, которые находятся на слизистой оболочке глотки. Ангины могут возникать в результате: 1) эпизодической инфекции, при ухудшении условий внешней среды, часто – в результате общего охлаждения; 2) заражения от больного человека; 3) как обострение хронического тонзиллита. Наиболее распространенная классификация включает следующие формы ангины: 1) катаральная; 2) фолликулярная; 3) лакунарная; 4) герпетическая; 5) флегмонозная; 6) некротическая; 7) грибковая; 8) смешанные формы. Ангины могут быть первичными и вторичными при острых инфекционных заболеваниях: скарлатине, дифтерии, сифилисе, инфекционном мононуклеозе, а также при заболеваниях крови. Клиника Катаральная ангина. Заболевание начинается остро. Основные симптомы: ощущение жжения, сухости, першения, небольшая болезненность при глотании. Температура тела субфебрильная. При осмотре отмечается гиперемия миндалин и краев небных дужек, увеличение миндалин, они покрываются тонким слоем слизисто-гнойного экссудата. Язык обычно сухой, обложен, отмечается увеличение лимфатических узлов. Продолжительность болезни составляет 3–5 дней. Фолликулярная ангина. Заболевание начинается с повышения температуры до 38 °C, но иногда она может быть субфебрильной. Возможна сильная боль в горле при глотании, которая иррадиирует в ухо. Иногда повышено слюноотделение. Со стороны крови возникает нейтрофильный лейкоцитоз, палочкоядерный сдвиг влево, повышение СОЭ, могут появиться следы белка в моче. Отмечается увеличение лимфоузлов, они болезненны при пальпации. При осмотре зева отмечаются разлитая гиперемия и инфильтрация мягкого неба и дужек, гиперемия миндалин и их увеличение. На поверхности миндалин видны возвышающиеся над поверхностью желтоватые или беловатые точки величиной до 3 мм, представляющие собой нагноившиеся фолликулы миндалин. Заболевание длится около недели. Лакунарная ангина. Основные симптомы: начало болезни такое же, как и при фолликулярной ангине. Но форма имеет более тяжелое течение. При лакунарной ангине при фарингоскопии на фоне увеличенных гиперемированных миндалин сначала в устьях лакун, а затем на поверхностях миндалин появляются желтовато-белые налеты. Заболевание длится около недели. Фибринозная ангина. Другие ее названия – псевдодифтерийная, ложнопленчатая, дифтерийная ангина. Название свидетельствует о том, что, несмотря на внешнюю схожесть, – это не дифтерийный процесс. В ряде случаев фибринозная ангина образуется из лопнувших фолликулов. Фибринозная пленка распространяется по области некротизации эпителия в устьях лакун, соединяется с соседними участками, образуя сливной налет, который может выходить за пределы миндалин. Иногда фибринозная пленка развивается с первых часов заболевания. При образовании пленки в первые часы заболевания оно сопровождается высокой температурой, ознобом, выраженной интоксикацией. Флегмонозная ангина встречается редко. Заболевание связано с гнойным расплавлением участка миндалины, обычно бывает одностороннее поражение. Отмечаются резкие боли при глотании, гнусавость голоса, спазм жевательных мышц. При флегмонозной ангине миндалина гиперемирована, увеличена, болезненна при пальпации. Периферические лимфоузлы обычно увеличены. Созревший абсцесс может прорваться в полость рта или клетчатку возле миндалины. Паратонзиллярный абсцесс обычно локализуется кпереди и кверху от миндалины. После его вскрытия самопроизвольно или в результате оперативного вмешательства состояние больного улучшается. Герпетическая ангина. Наиболее часто регистрируется у детей младшего возраста. Инкубационный период длится от двух дней до двух недель. Отмечается острое начало заболевания: повышение температуры тела до 40 °C, появляются боли при глотании, головные, мышечные боли в области живота, рвота и жидкий стул. Со стороны крови отмечается лейкопения. Осложнением может быть серозный менингит. При осмотре зева в первые часы заболевания отмечается диффузная гиперемия слизистой оболочки. На мягком небе, языке, небных дужках, реже – на миндалинах и задней стенке глотки видны небольшие красноватые пузырчатые участки. Через 3–4 дня они рассасываются, слизистая оболочка приходит в норму. Некротическая ангина. Эта ангина встречается крайне редко. Появляются жалобы на ощущение неловкости и инородного тела при глотании, гнилостный запах изо рта, обильное слюноотделение при нормальной температуре тела, глотание – безболезненное. Продолжительность заболевания – от одной до трех недель. Грибковая ангина. Часто встречается у детей раннего возраста. Чаще регистрируется осенью и зимой. Начинается остро, температура поднимается до 37,5-38 °C, но чаще бывает субфебрильной. При осмотре выявляются увеличение и небольшая гиперемия миндалин, ярко-белые, рыхлые, творожного вида налеты, которые легко снимаются. Налеты исчезают на 5-7-й день. В мазках обнаруживаются скопления дрожжевых клеток, мицелии грибов молочницы и бактериальной флоры. Моноцитарная ангина. Ангина при инфекционном мононуклеозе возникает после увеличения нескольких групп лимфатических узлов, селезенки. Изменения в зеве характеризуются картиной, напоминающей любую из ангин. К характерным признакам относится появление в крови больного большого количества измененных моноцитов. Диагностика Диагностика ангин проводится на основании клинических симптомов, фарингоскопического обследования, а также бактериологического, бактериоскопического и серологического обследований, особенно при вторичных инфекционных ангинах. Имеют значение изменения со стороны общего анализа крови. Лечение При ангинах применяются щадящий режим питания, местная и общая терапия, обязательным является строгий постельный режим в первые дни заболевания, а затем – домашний без физических нагрузок. Больному выделяют отдельные посуду и предметы ухода. При тяжелом течении заболевания показана госпитализация. Назначается молочно-растительный стол, пища должна быть нераздражающей, мягкой. Местно назначаются теплые полоскания раствором 3 %-ной перекиси водорода, 0,1 %-ным раствором перманганата калия, фурациллином, настойкой календулы, отваром ромашки, календулы, настоем шалфея. Выбор антибактериальных препаратов зависит от тяжести заболевания и угрозы осложнений. Для лечения применяются сульфаниламидные препараты типа триметоприна в возрастных дозах. При различных формах бактериальных ангин используются антибиотики с учетом чувствительности возбудителя к антибиотикам. В экстренных случаях назначаются антибиотики широкого спектра действия. Улучшение обычно наступает при снижении интоксикации, улучшении общего состояния. Однако лечение антибиотиками продолжается еще от трех до пяти суток. Не рекомендуется назначать препараты типа неомицина, мономицина и др. из-за ототоксического действия. У детей во время гипертермии может возникнуть судорожный синдром. Назначаются жаропонижающие средства. Лечение паратонзиллярного абсцесса хирургическое, при этом антибактериальная терапия проводится по общепринятой схеме. При вирусных ангинах назначается интерферон, спрей UPC-19, противогриппозный иммуноглобулин. При смешанных формах антибактериальные средства сочетаются с противовирусными. ХРОНИЧЕСКОЕ ВОСПАЛЕНИЕ НЕБНЫХ МИНДАЛИН (ХРОНИЧЕСКИЙ ТОНЗИЛЛИТ) У детей данное заболевание встречается часто. Предпосылками для развития хронического тонзиллита являются анатомо-физиологические и гистологические особенности, наличие в лакунах микрофлоры, нарушение защитно-приспособительных механизмов в миндальной ткани. Наиболее часто хронический тонзиллит начинается после ангины. Воспалительный процесс в тканях миндалин при этом переходит в хроническую форму. Возникновению и развитию хронического тонзиллита способствует постоянное инфицирование из кариозных зубов, хроническое воспаление в области носа и его придаточных пазух, глотки. Наиболее частым возбудителем хронического тонзиллита могут быть зеленящий и ?-гемолитический стрептококки, стафилококк и другие возбудители. Патолого-анатомические изменения локализуются в эпителиальном покрове и стенках лакун миндалин, в их паренхиме и строме. Наиболее достоверными признаками хронического тонзиллита являются изменения миндалин, выявляемые при осмотре. Часто обострение хронического тонзиллита бывает 2–3 раза в год, но ангины бывают и чаще. Различают компенсированные и декомпенсированные формы хронического тонзиллита. Основными жалобами являются частые ангины в анамнезе, неприятный запах изо рта, ощущение неловкости или инородного тела в горле при глотании. При осмотре и опросе родителей отмечаются отклонения со стороны нервной системы, которые выражаются в плаксивости, раздражительности, нарушении сна, ночных страхах, снижении успеваемости. У детей отмечаются головная боль, головокружения, может быть длительный субфебрилитет, иногда заболевание может осложняться отитом. У детей старших возрастов может возникнуть синусит. Развиваются отклонения со стороны сердечно-сосудистой системы в виде кардиотонзиллярного синдрома. У детей при осмотре отмечается увеличение миндалин, их поверхность разрыхлена. Характерным для хронического тонзиллита является наличие жидкого, казеозного или в виде пробок гнойного содержимого с неприятным запахом. С диагностической целью содержимое лакун выдавливается шпателем. Другим характерным признаком является увеличение лимфатических узлов, подчелюстных, шейных, расположенных по переднему краю грудино-ключично-сосцевидных мышц. При простой форме отсутствует интоксикация и нарушение общего состояния организма. При токсико-аллергической форме, кроме симптомов простой формы, имеются симптомы интоксикации: периодическая утомляемость, периодические боли в суставах, сердце, функциональные расстройства сердечно-сосудистой, нервной и почечной систем. При этой форме периодически наступают биохимические, иммунологические и другие симптомы. Некоторые общие заболевания имеют единую с хроническим тонзиллитом этиологию (ревматизм, инфекционный полиартрит и др.). Диагностика основывается на клинических симптомах и данных объективного обследования. Со стороны крови – умеренный лейкоцитоз или лейкопения, лимфоцитопения. СОЭ чаще в норме, но в период обострения может достигать 20–25 мм/ч. Лечение. Тактика лечения хронического тонзиллита обусловливается его формой. При простом тонзиллите начинают с консервативного лечения, отсутствие эффекта после 3–4 курсов указывает на необходимость удаления миндалин. Рекомендуются: 1) закаливающие процедуры, ЛФК, гимнастика; 2) промывание миндалин дезинфицирующими растворами (фурацилин 1: 5000, риваноль 0,1 %-ный); 3) при лечении хронического тонзиллита целесообразно назначение антибиотика по результатам посева, иногда применяются бактериофаги; 4) из физиотерапевтических процедур – УВЧ, ультразвук, ультрафиолетовое облучение миндалин. Показаниями для удаления миндалин являются: хроническая интоксикация с поражением органов и систем, поражение внутренних органов, связанное с хроническим тонзиллитом. Проведение хирургического лечения по сравнению с лекарственной терапией снижает возникновение рецидивов. После проведения эктомии рекомендуется санаторно-курортное лечение на курортах с морским климатом. ВОСПАЛЕНИЕ БРОНХОВ (БРОНХИТ) Бронхит – воспалительное поражение трахеобронхиального дерева, обусловленное раздражением бронхов различными вредными факторами, в результате чего происходит нарушение слизеобразования и функции бронхов, которое проявляется кашлем, отделением мокроты. Бронхит считается хроническим, если заболевание продолжается на протяжении не менее трех месяцев в течение более двух лет подряд. При первичном бронхите процесс начинается и заканчивается в бронхах, при вторичном – является осложнением других заболеваний. Таблица 20Классификация бронхитов у детей (Рачинский С. В., 1978 г.) Окончание табл. 20 Окончание табл. 20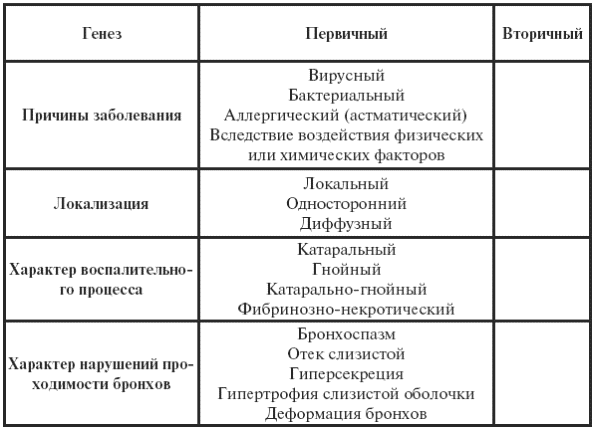 Заболевание возникает в результате поражения бронхов вирусной (грипп, парагрипп, аденовирусная инфекция, респираторно-синтециальные вирусы, вирусы кори, коклюша) или бактериальной инфекцией (стрептококки, стафилококки, пневмококки и др.), воздействия физических и химических факторов (сухой, горячий, холодный воздух, сернистый газ, окислы азота и др.). Кроме того, на детей может воздействовать пассивное и активное курение, алкоголь и др. Для бронхита характерны нарушения бронхиальной проходимости отечно-воспалительного характера, кровенаполнение и набухание слизистой оболочки, в просвете бронхов отмечаются дегенеративные изменения реснитчатого эпителия. В тяжелых случаях процесс захватывает, кроме слизистой оболочки, глубокие слои стенок бронхов. При бронхите нарушается самоочищение бронхов и происходит скопление мокроты в дыхательных путях. Скопление секрета вызывает кашель, который способствует очищению бронхов. Таким образом, основные симптомы – это кашель и появление мокроты. Клиника Клиническая картина острого бронхита зависит от этиологии. Очень часто заболевание развивается на фоне острой респираторной вирусной инфекции. При остром бронхите имеет место острое начало. Заболевание начинается остро с повышения температуры. Часто кашель развивается ночью, чаще он сухой, на 3-4-й день становится влажным. Ребенок предъявляет жалобы на головную боль, общее недомогание, снижение аппетита, навязчивый сухой кашель. Через несколько дней кашель становится влажным, возможно откашливание. В легких прослушиваются жесткое дыхание, влажные хрипы среднепузырчатые. Их количество при откашливании уменьшается. К 6-8-му дню кашель уменьшается, хрипы в легких исчезают. Иногда бронхит возникает не сразу вместе с острыми респираторными заболеваниями, а в более поздние сроки. Этот процесс появляется при присоединении бактериальной микрофлоры, проявляется ухудшением состояния, может быть повторное повышение температуры тела, усиление кашля, появляются сухие хрипы в легких. Очень часто у грудных и новорожденных детей бронхит может осложняться пневмонией. Дыхательная недостаточность при бронхите не отмечается. При исследовании периферической крови наблюдается небольшой лейкоцитоз или лейкопения. Рентгенологически отмечается усиление легочного рисунка, особенно в прикорневых и нижнемедиальных зонах. Острый обструктивный бронхит (спастический бронхит) является разновидностью острого бронхита. Характерным для этого бронхита является появление спазмов гладкой мускулатуры бронхов, поражение бронхов более крупного калибра на фоне воспаления слизистой; отмечается учащение дыхания; в легких обнаруживаются сухие свистящие хрипы; на высоте обструкции бронхов ребенок беспокоен, раздражителен. Если он уже сидит, старается садиться с опорой на руки; в акте дыхания участвует вспомогательная мускулатура, раздуваются крылья носа, втягивается область эпигастрия и межреберные промежутки; может появляться цианоз носо-губного треугольника. Чем младше ребенок, тем чаще выслушиваются среднепузырчатые хрипы при растяжении процесса, которые возникают за счет гиперсекреции в бронхах; иногда хрипы выслушиваются на расстоянии. Диагностика. Для диагностики аллергического обструктивного бронхита имеют значение анамнез, клинические симптомы, данные рентгенологического обследования. Обычно выздоровление наступает через 7-10 дней, но могут возникнуть осложнения в виде бронхиолита. Лечение. В легких случаях проводится амбулаторное лечение. Помещение, где находится больной, должно хорошо аэрироваться. Из симптоматической терапии применяются препараты, разжижающие мокроту. Эффективны ингаляции натрия гидрокарбоната 2–3 раза в день. Назначается мукалтин по 1или более таблетке 3 раза в день, отвар или сироп алтейный по 1 чайной, десертной ложке в зависимости от возраста 2–3 раза в день, настой травы термопсиса по 1 ч. л. 3 раза в день, бромгексин. Назначаются отвлекающие средства – горчичники, банки, горячие ножные ванны. Для купирования бронхоспазма назначают эуфиллин 2–4 мг/кг внутривенно, только в условиях стационара под контролем ЭКГ. Против аллергического компонента назначается постуральный дренаж. Для этого ребенок находится на животе с опущенным головным концом кровати и совершает активные кашлевые движения в течение 10–15 мин 2–3 раза в день. Из физиотерапевтических применяются методы, обладающие противовоспалительным эффектом: 1) парафиновые или грязевые аппликации на область груди и межлопаточное пространство; 2) УФО грудной клетки; 3) индуктометрия на межлопаточную область; 4) «соллюкс» на грудную клетку; 5) аэронизация гидроионизатором дыхательных путей лекарственными растворами антибиотиков, новокаина, ромашки и др.; 6) электрофорез кальция на грудную клетку. В первые 7-10 дней больным рекомендуются массаж грудной клетки, статические, а затем динамические дыхательные упражнения. Через месяц после выздоровления проводится закаливание организма для профилактики бронхита в будущем. Санаторно-курортное лечение проводится в местных загородных санаториях, санаториях в лесных и приморских зонах. Прогноз неосложненного бронхита благоприятный – выздоровление. Бронхиолит. Заболевание часто возникает у детей первого года жизни. Чаще всего возбудителем являются вирусная, респираторно-сентициальная, аденовирусная инфекции, вирус гриппа, микоплазма пневмонии. У части детей, перенесших бронхиолит, в дальнейшем регистрируются явления бронхоспазма или развивается бронхиальная астма. При бронхиолите происходит поражение бронхиол, вследствие чего повышается секреция, возникает обструкция мелких бронхов и бронхиол на фоне бронхоспазма. Нарушение проходимости бронхиол приводит к нарушениям газообмена и гемодинамики. Клиника. Заболевание начинается остро. Повышается температура тела, ухудшается общее состояние, появляется приступообразный кашель. В клинике начинают превалировать явления дыхательной недостаточности, появляется цианоз носогубного треугольника, раздувание крыльев носа, втяжение межреберных промежутков, выраженная экспираторная одышка до 60–80 дыхательных движений в мин. Во время кашля отмечается скудная мокрота. На фоне ослабленного дыхания, на вдохе и на выдохе прослушиваются мелко-, средне– и крупнопузырчатые хрипы. В некоторых случаях влажные хрипы исчезают и появляются сухие, свистящие. Обычно резко нарастает интоксикация. Возникают потеря воды из-за рвоты, эксикоз – при тяжелом течении. Со стороны крови определяется лимфопения. Лечение. При подозрении на бактериальные осложнения назначаются антибиотики в возрастной дозировке, интерферон, инфузионная терапия в связи с развившимся токсикозом, внутривенно назначается эуфиллин 2,4 %-ный в возрастной дозировке, ингаляции 2 %-ного раствора гидрокарбоната, антигистаминные препараты, глюкокортикоиды, оксигенотерапия. ВОСПАЛЕНИЯ ЛЕГКИХ (ПНЕВМОНИИ) Пневмонии у детей – острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких. Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, – респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15–20 на 1 000 детей, от 1 года до 3 лет – 5–6 на 1000 детей. Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния. У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма. По этиологии острые пневмонии подразделяют на: 1) бактериальные; 2) вирусные; 3) микоплазменные; 4) риккетсиозные; 5) грибковые; 6) аллергические; 7) пневмонии, возникающие при инвазиях гельминтами; 8) пневмонии, возникающие при воздействии физических и химических факторов. Различают семь форм бактериальной пневмонии: 1) пневмококковая; 2) фриднендеровская; 3) синегнойная; 4) гемофильная; 5) стрептококковая; 6) стафилококковая; 7) группа пневмоний, вызванных протеем и кишечной палочкой. Из вирусных пневмоний чаще всего встречаются: 1) гриппозная пневмония; 2) аденовирусная пневмония; 3) парагриппозная пневмония; 4) респираторно-сонтициальная пневмония. В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка. Для возникновения пневмонии, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов: 1) попадание слизи в легкие из верхних дыхательных путей – аэрогенный путь; 2) попадание микроорганизма в бронхи; 3) разрушение защитных механизмов дыхательных путей; 4) гематогенный, лимфогенный пути распространения инфекции. При возникновении пневмонии нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно– и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания. Таблица 21Классификация острой пневмонии у детей (Рачинский С. В.)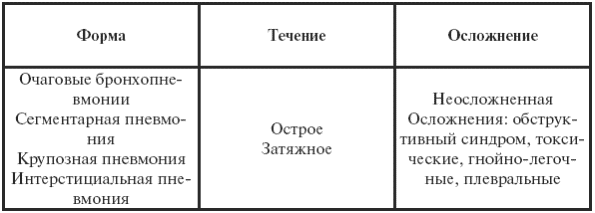 Клиника Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны. Характерными являются следующие симптомы: 1) повышение температуры; 2) слабость; 3) головная боль; 4) боль в груди или под лопатками; 5) кашель; 6) усиление интоксикации. Над зоной поражения отмечается укорочение перкуторного звука, при аускультации – бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ. Сегментарная пневмония. В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда – в животе, кашель – редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент. Крупозная пневмония. Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40–41 °C, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем – с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии. При первой стадии – стадии прилива, – определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто – на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день – усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация. В четвертой стадии – стадии разрешения, – снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. На рентгенограммах также определяется стадийность процесса: в первой стадии – усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно. При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания. Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно – тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ. Диагностика проводится на основании клинико-рентгенологических данных. Клиническими симптомами являются: 1) температурная реакция; 2) признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры; 3) стойкие аускультативные и перкуторные отклонения со стороны легких; 4) рентгенологически – очаговые, сегментарные, лобарные инфильтративные тени; 5) со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ; 6) эффект от проводимой этиологической терапии. Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания. В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани. Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии. Лечение В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни – при любых формах. Лечение пневмоний проводится комплексно и состоит в: 1) применении этиотропных средств; 2) оксигенотерапии при развитии дыхательной недостаточности; 3) назначении средств, улучшающих бронхиальную проводимость; 4) применении средств и методов, обеспечивающих транспорт кислорода крови; 5) назначении препаратов, улучшающих процессы тканевого дыхания; 6) использовании средств, улучшающих обменные процессы в организме. Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки. Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем – с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва. При пневмониях, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов – спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный ?-глобулин по 3–6 мл. Антибиотики применяют комплексно по следующей схеме: 1) цефалоспорины; 2) цефалоспорины плюс аминогликозиды. Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокорригирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия. При признаках сердечной недостаточности назначают сердечные гликозиды – строфантин, а также сульфакамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению. Таблица 22Свойства основных отхаркивающих средств (Парийская Г. В., Орехова Н. Г., 2000 г.)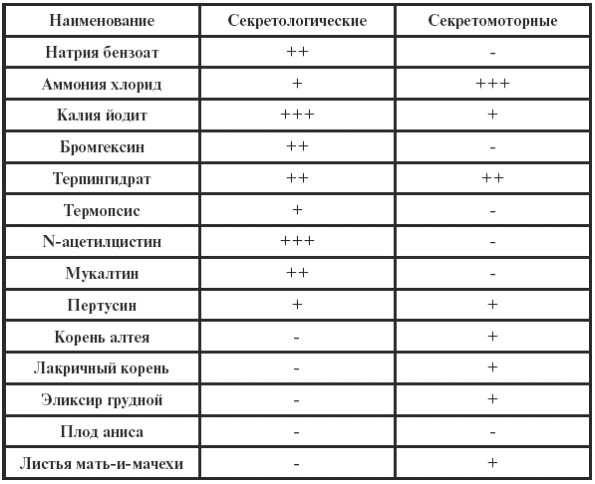 Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин. Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2–4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем – два раза в месяц; с шести до двенадцати месяцев – раз в десять дней в течение первого месяца, затем – раз в месяц. После одного года до трех лет – раз в первый месяц, затем – раз в три месяца. Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста – через месяц после выписки из стационара, затем – раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеанат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины В1, В6, В15, С. В этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма. Противопоказаниями к санаторному лечению являются: 1) активность воспалительного процесса в бронхо-легочной системе; 2) признаки астматического состояния; 3) наличие «легочного сердца». К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры. Вторичная профилактика включает: 1) профилактику и лечение ОВИ; 2) раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном; 3) своевременное лечение гипотрофии, рахита, иммунодефицитных состояний; 4) санацию хронических очагов инфекции. ВОСПАЛЕНИЕ ПЛЕВРЫ (ПЛЕВРИТ) Плеврит – воспаление плевральных листков, часто сопровождающееся накоплением жидкости в плевральной полости. Плевриты у детей часто развиваются вторично в результате патологических процессов в легких. Различают инфекционные и неинфекционные плевриты. Чаще у детей они сопровождают пневмонию. Возбудителями инфекционных плевритов могут быть пневмококк, стрептококк, туберкулезная палочка и др. Инфекция может попадать в плевру, и ее распространение осуществляется лимфогенно или гематогенно. В случае асептических плевритов они возникают при травмах, заболеваниях крови, опухолях плевры, заболеваниях почек, печени, соединительной ткани. Плевриты появляются у ослабленных детей, имеет значение аллергическое воздействие токсинов при инфекционных заболеваниях. При развитии воспалительного процесса в плевре она становится отечной, инфильтрованной, часто на ней откладывается фибрин. Выпот при плеврите может быть фибринозный, серозный, гнойный и геморрагический. После фибринозного и гнойного плеврита обычно остаются спайки. В зависимости от выпота различают сухой, серозный, гнойный плеврит. Сухой плеврит. Основные жалобы при сухом плеврите: 1) сухой болезненный кашель; 2) боль в грудной клетке, усиливающаяся при кашле и глубоком дыхании. При обследовании выявляется шум трения плевры в области плеврального воспаления. В зависимости от локализации сухого плеврита боль может ощущаться в области подреберья – при диафрагмальном плеврите, боль в межреберье и груди – при междолевом сухом плеврите, при верхушечном и медиастинальном плеврите – артралгии и болезненность мышц плеча. Рентгенологически при сухом плеврите определяются узкая полоса затемнения в области поражения плевры, ограничение экскурсии диафрагмы, недостаточное раскрытие синусов. В анализе крови определяется умеренный лейкоцитоз, ускорение СОЭ. Серозный плеврит. Часто ему предшествует сухой плеврит с характерной болью в груди и шумом трения плевры. В начале заболевания наблюдаются потливость ночью, субфебрильная температура, вялость, утомляемость. После появления экссудации и скопления выпота в плевральный полости кашель и боль уменьшаются, затем прекращаются. В разгар заболевания появляются следующие симптомы: 1) вынужденное положение вначале на пораженном боку, затем – сидячее; 2) одышка; 3) сердцебиение. При объективном обследовании на стороне поражения наблюдается отставание движений грудной клетки, межреберные промежутки сглажены. На стороне поражения перкуторно отмечается тупость, которая по мере увеличения выпота начинает подниматься выше и в вертикальном положении образует дугообразную линию – линию Соколова-Дамуазо. При смещении средостения отмечается треугольник Раухфоса-Грикко. Аускультативно в зоне тупости – ослабленное дыхание, дыхание с бронхиальным оттенком в результате сдавливания легкого экссудатом. В пунктате – серозный экссудат, прозрачный, бесцветный или желтовато-зеленый, иногда опалесцирующий. Относительная плотность его 1015–1020, белок – 0,32 г/л, в осадке – лимфоциты или нейтрофилы. Реакция Ривольта положительная. Рентгенологически определяется интенсивное затемнение с четкой верхней границей и смещение средостения в здоровую сторону. Меньшие объемы экссудата выпячиваются при рентгенографии, выполненной в горизонтальном положении больного на боку. Наличие выпота в плевральной полости можно обнаружить с помощью ультразвукового исследования. Гнойный плеврит является проявлением общей тяжелой инфекции. Гнойный плеврит в зависимости от локализации может быть разлитым, осумкованным, плащевидным, междолевым и медиастинальным. Основные симптомы гнойного плеврита: 1) тяжелое состояние; 2) положение в постели вынужденное – полусидячее; 3) на стороне поражения грудная клетка отстает в дыхании; 4) межреберные промежутки сглажены; 5) сердечный толчок смещен в здоровую сторону; 6) при перкуссии тупость распространяется в подмышечную область и переднюю поверхность грудной клетки; 7) аускультативно – дыхание с бронхиальным оттенком; 8) выраженная интоксикация; 9) дыхательная недостаточность; 10) набухание шейных вен; 11) поверхностное дыхание; 12) протеинурия, со стороны крови – нейтрофильный лейкоцитоз, высокое СОЭ, при плевральной пункции – гной. Лечение При плевритах направлено на лечение основного заболевания. В случае сухого плеврита, развившегося на фоне пневмонии, проводится лечение пневмонии: антибактериальная терапия при инфекционном генезе, цитостатики – при опухолевом, включая внутриплевральное введение препаратов. Назначается диета с повышенным содержанием белков и витаминов. При сухом плеврите используются противовоспалительные анальгезирующие средства: вольтарен, бруфен и др. Назначаются противокашлевые и отхаркивающие средства. При серозном плеврите проводится плевральная пункция для предупреждения преобразования серозного экссудата в гнойный или осумкованный. При гнойных плевритах по показаниям плевральная полость дренируется, антибиотики вводятся внутриплеврально. При затяжном течении проводится общеукрепляющая терапия: витаминно-минеральные комплексы, иммуномодуляторы – Т-активин, интерферон, препараты группы иммуноглобулинов. При выраженной интоксикации капельно вводятся дезинтоксикационные растворы. При выраженной дыхательной недостаточности назначаются ингаляции кислорода. Физиотерапевтическое лечение проводится при отсутствии противопоказаний. Физиотерапия проводится как при сухих, так и при выпотных плевритах. При этом рекомендуется проводить следующие процедуры: 1) ультрафиолетовое облучение грудной клетки через 1–2 дня; 2) «соллюкс» на грудную клетку продолжительностью 10–15 мин. После снижения температуры при сухом плеврите назначаются: 1) диатермия на пораженную половину грудной клетки; 2) парафино-озокеритовые аппликации на больную сторону; 3) электрофорез области грудной клетки; 4) солнечно-воздушные ванны. При выпотном плеврите после стихания острых явлений назначаются: 1) диатермия на пораженную половину грудной клетки; 2) индуктометрия очага поражения; 3) парафино-озокеритовые аппликации на больной бок; 4) кальций-электрофорез грудной клетки. После торакотомии и удаления гноя при гнойных плевритах назначаются: 1) магнитотерапия; 2) ультрафиолетовое облучение грудной клетки; 3) «соллюкс» на грудную клетку. После стихания острого процесса, рассасывания экссудата, нормализации температуры и показателей клинического анализа крови назначается массаж грудной клетки, в том числе вибрационный, лечебная физкультура с включением дыхательных упражнений, специальные упражнения, способствующие рассасыванию экссудата и растяжению плевры. После стационара показано продолжение лечения в местных санаториях, в теплое время года – на климатических курортах Черноморского побережья, Крыма. Противопоказаниями являются дыхательная недостаточность, застойная сердечная недостаточность. Прогноз зависит от этиологии плеврита. При сухих плевритах прогноз благоприятный. Продолжительность заболевания – до трех недель. Исход – выздоровление. Выпотной плеврит продолжается дольше. В исходе при наличии массивного экссудата развиваются спайки. ПОВЫШЕННАЯ ВОЗДУШНОСТЬ ЛЕГКИХ (ЭМФИЗЕМА) Эмфизема представляет собой патологическое расширение воздушных пространств дистальнее терминальных бронхиол компенсаторного, атрофического и обструктивного генеза, сопровождающееся деструктивными изменениями альвеолярных стенок. Эмфизема легких является одной из форм хронических неспецифических заболеваний легких. Она может быть первичной и вторичной, являющейся осложнением бронхо-легочного заболевания. Первичная эмфизема легких возникает из-за: 1) наследственного дефицита ?1-антитрипсина; 2) нарушения легочной микроциркуляции; 3) изменения свойств сурфактанта; 4) воздействия поллютантов внешней среды. Вторичная эмфизема возникает как следствие обструктивного бронхита и бронхиолита, ателектаза, туберкулеза и других, в основном хронических заболеваний. Клиника. Основными симптомами являются: 1) одышка; 2) повышение утомляемости; 3) потеря массы тела; 4) цианоз. Обычно обращает на себя внимание бочкообразная грудная клетка, сдавленная с боков, с выбухающей грудиной. Надключичные ямки сглажены. В акте дыхания принимает участие вспомогательная мускулатура. При первичной эмфиземе вдох глубокий, выдох – длительный. Перкуторно отмечается коробочный звук, ограничение подвижности легочных краев. Аускультативно выслушиваются ослабленное везикулярное дыхание, рассеянные сухие хрипы. Часто односторонняя эмфизема выделяется как синдром Маклеода. Это особая форма эмфиземы, поражающая одно легкое, иногда отмечается поражение одной доли. Это заболевание является следствием перенесенного тяжелого бронхиолита, протекавшего с некрозом и деструкцией эластичной ткани бронха. В основе заболевания лежит облитерация просвета мелких бронхов, происходят вздутие альвеол, атрофические процессы в легких, нарушается легочный кровоток. Рентгенологически отмечается асимметрия легочного рисунка за счет повышения прозрачности одного из легких. При бронхографии определяются симптомы деформирующего бронхита. При бронхоскопии – разлитой эндобронхит. При функциональном исследовании легких выявляются вентиляционные нарушения обструктивного типа. Снижается жизненная емкость легких, отмечаются увеличение общей емкости легких, признаки бронхиальной обструкции, снижение индекса Тиффно, мощности выдоха. Лечение направляется на борьбу с заболеванием, вызвавшим ее развитие. Проводится симптоматическое лечение. Назначаются: 1) ультрафиолетовые облучения; 2) диатермия боковых поверхностей грудной клетки; 3) индуктометрия на межлопаточную область грудной клетки; 4) аэронизация лекарственными растворами; 5) электрофорез. Назначается массаж грудной клетки. Используется лечебная физкультура, направленная на совершенствование диафрагмального дыхания, улучшение подвижности грудной клетки. Используются упражнения на расслабление мышц; статическая и динамическая гимнастика; упражнения, увеличивающие подвижность диафрагмы, грудной клетки и позвоночника. Санаторно-курортное лечение назначается в зависимости от основного заболевания и проводится в сухое время года в стадии ремиссии основной патологии. Рекомендуются курорты Черноморского побережья, среднегорья (Кисловодск, Теберда) или местные санатории. Прогноз определяется выраженностью бронхиальной обструкции. Для выздоровления прогноз неблагоприятный. ГЛАВА 3. БОЛЕЗНИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА ВОСПАЛЕНИЕ ПИЩЕВОДА (ЭЗОФАГИТ) Эзофагит представляет собой воспаление слизистой оболочки пищевода. Различают острый и хронический эзофагит. Острый эзофагит Основной причиной развития острого эзофагита могут быть механические и химические раздражители. У грудных детей эзофагит может возникнуть из-за воздействия на слизистую оболочку горячей пищи при питании из бутылочки. При детских инфекционных заболеваниях он появляется при дифтерии, скарлатине, кори. Он может возникнуть при травмах пищевода при зондировании, при применении ингаляционного наркоза. Кроме того, эзофагит у детей возникает при систематическом употреблении грубой, плохо пережеванной пищи, при острой травме проглоченной костью, при ожогах пищевода случайно выпитыми химическими веществами (кислоты, щелочи, йод и др.). Самой частой причиной могут быть грыжи пищеводного отверстия диафрагмы. Клиника. По клиническому течению и морфологическим признакам эзофагит может быть катаральным, эрозивным, геморрагическим, псевдомембранозным и некротическим. Дети не могут четко дифференцировать свои ощущения и чаще всего жалуются на боль за грудиной. В случае геморрагического эзофагита может быть кровавая рвота. В случаях псевдомембранозного эзофагита в рвотных массах обнаруживаются пленки фибрина. Осложнениями при некротическом эзофагите могут быть сильные кровотечения, медиастинит. Могут возникнуть абсцесс и флегмона пищевода. В этих случаях заболевание протекает очень тяжело и сопровождается нестерпимой болью за грудиной, дисфагией, повышением температуры тела, симптомами тяжелой интоксикации. Диагностика. Диагноз устанавливают на основании анамнеза, основных симптомов заболевания, эзофагоскопии и рентгенологического исследования при отсутствии противопоказаний. Лечение. Главным является устранение повреждающего фактора. При любом эзофагите назначается щадящая диета, жидкая пища комнатной температуры. Для обезболивающего эффекта назначается анестезин в возрастной дозе 4 раза в день. Хронический эзофагит диагностируется при диафрагмальной грыже, язвенной болезни желудка. У детей встречается редко. Основной причиной болезни является ослабление замыкательной способности нижнего сфинктера пищевода, в результате чего возникает желудочно-пищеводный рефлюкс – забрасывание желудочного содержимого в пищевод. Клиника. Основные жалобы – на изжогу, чувство жжения за грудиной, отрыжку кислым, срыгивание, при этом желудочное содержимое может попадать в дыхательные пути, из-за чего возникает мучительный кашель. Одним из осложнений при длительном течении являются рубцовые изменения пищевода. В этих случаях появляются затрудненное прохождение пищи, ощущение комка в горле, глотание. Диагностика. Диагноз устанавливается на основании анамнестических данных и данных эндоскопического исследования пищевода, когда обнаруживаются язвы, особенно в нижнем отделе пищевода, после заживления которых образуются рубцы. Лечение. В случае хронической формы эзофагита назначается щадящая диета. Пища принимается 5–6 раз в день с исключением острых, соленых блюд. Назначается минеральная вода («Ессентуки», «Смирновская»). Заброс кислого содержимого предотвращается обеспечением приподнятого изголовья кровати. Из медикаментозных средств назначаются: маалокс – сразу после еды, дозировка определяется индивидуально; гастал – детям от 6 до 12 лет в половинной дозе взрослых, по 1/2 таблетки 4 раза в день, а также для уменьшения желудочной секреции: препараты омепразола. С целью нормализации работы сфинктера пищевода назначается церукал (метоклопромид) – не более 0,1 мг на кг массы тела детям от 2 до 14 лет в течение 4–6 недель. При подозрении на абсцесс и флегмону больной госпитализируется в хирургическое отделение. В этих случаях прогноз неблагоприятный. ВОСПАЛЕНИЕ ЖЕЛУДКА (ГАСТРИТ) Различают острый и хронический гастрит. Чаще всего гастриты возникают у детей в возрасте 5–6 лет, 9-12 лет, в периоды наиболее интенсивного развития всех органов и систем. Заболеваемость девочек и мальчиков одинакова, но в период полового созревания отмечается чаще у девочек. Острый гастрит – острое воспаление слизистой оболочки желудка, вызванное кратковременным действием сильных раздражителей. Острый гастрит может быть первичным и вторичным. Причинами первичного острого гастрита чаще всего являются воздействие на слизистую оболочку патогенных микробов и их токсинов, медикаментов, грубой и острой пищи, перегрузка желудка большим количеством пищи, употребление продуктов, содержащих пищевые аллергены. Причиной вторичного острого гастрита могут быть такие заболевания, как сепсис, грипп, дифтерия, корь, острая почечная недостаточность. Основным в развитии заболевания является инвазия слизистой оболочки микробами и токсинами, которые оказывают раздражающее воздействие на слизистую оболочку, где развивается воспалительный процесс, который вызывает нарушение трофики слизистой оболочки. Все это приводит к нарушению секреции желудочного сока и процесса пищеварения. Гематогенный путь распространения инфекции и токсинов при вторичном остром гастрите также приводит к воспалительным изменениям слизистой оболочки. При остром гастрите алиментарного происхождения неадекватная пища оказывает непосредственное воздействие на слизистую оболочку желудка, истощает его секреторный аппарат, приводит к замедлению переваривания пищи. Пища задерживается в желудке. Продукты неполного расщепления пищи раздражают слизистую оболочку желудка и вызывают ее воспаление. При приеме лекарств, их передозировке, длительном применении также происходит раздражение слизистой оболочки и развивается воспалительный процесс. Воспаление слизистой оболочки сопровождается инфильтрацией, гиперемией, а также дистрофическими изменениями эпителия слизистой оболочки. При остром гастрите может развиваться поверхностное изменение слизистой оболочки или глубокое повреждение вплоть до ее некроза. Клиника. Основные проявления заболевания характеризуются нарушением секреторной и моторной функций желудка, глубиной и выраженностью воспалительных явлений, а также присоединением к воспалительному процессу симптомов поражения других органов и систем. Различают клинически простой и катаральный гастрит, а также коррозийный и флегмонозный гастрит. Катаральный гастрит развивается через 4–8 ч после этиологического фактора. Основными симптомами являются: 1) общее недомогание; 2) тошнота; 3) рвота; 4) слюновыделение или сухость во рту. При гастрите токсико-инфекционного происхождения появляются интоксикация, длительная рвота, обезвоживание, фебрильная или высокая температура. Обычно язык покрыт серовато-беловатым налетом. В эпигастральной области при пальпации отмечаются боли. Отмечается частый пульс, артериальное давление несколько снижено. В содержимом желудка много слизи, секреторная и кислотообразовательная функции понижены, моторная функция нарушена. Острый коррозийный некротический гастрит отличается тяжестью течения. Он развивается при попадании в желудок веществ раздражающего и повреждающего местного воздействия. К ним относятся кислоты, щелочи, соли тяжелых металлов. Кроме местного воздействия, в клинической картине могут появляться симптомы шока при тяжелом течении. Тяжесть повреждения слизистой оболочки желудка соответствует количеству и концентрации попавших в желудок веществ. Имеет значение также, наполнен желудок пищей или пуст. Симптомы также зависят от наличия повреждения слизистой оболочки рта и пищевода. У ребенка могут появляться боли во рту, за грудиной, в эпигастральной области (данный симптом характерен для всех гастритов). Тяжесть отравления определяется общими явлениями, коллапсом или шоком. Живот вздут, могут отмечаться симптомы раздражения брюшины и в первые часы после отравления даже может возникнуть перфорация стенки желудка, из-за резорбтивного действия могут возникнуть поражение почек, а также желтуха, связанная с гемолизом эритроцитов. Осложнения. При тяжелом течении простого гастрита развиваются общая интоксикация, нарушение в работе сердечно-сосудистой системы. При коррозийном гастрите осложнения могут возникнуть в виде перфорации стенки желудка, развития перитонита, кровотечения. Диагностика. Острый гастрит диагностируется на основании анамнеза, клинических симптомов, возникающих с действием факторов, нарушающих нормальное функционирование желудка. Лечение. Назначается постельный режим в течение 2–3 суток. Главным является устранение причины, вызвавшей гастрит. При рвоте назначается промывание желудка изотоническим раствором хлорида натрия, 1 %-ным раствором натрия гидрокарбоната, минеральной или кипяченой водой. В первые 8-12 ч заболевания показано обильное небольшими порциями питье, назначаются инфузионная терапия, введение раствора Рингера, смеси изотонического раствора хлорида натрия с 5 %-ным раствором глюкозы. Через 12 ч больному разрешаются кефир, суп-пюре, нежирный бульон, кисели, каши. К 5-7-му дню болезни вводятся творог, мясное суфле, яйца всмятку, сухари из белой муки (стол 1а). При выраженном болевом синдроме назначаются в возрастной дозе спазмолитики (но-шпа, папаверин), при отсутствии секреторных нарушений холинолитики (препараты белладонны), антациды (альмагель, маалокс). Назначаются адсорбирующие препараты (смекта, полифенан, холестирамин). Адсорбенты принимаются между приемами пищи с большим количеством воды. Следует учесть, что антациды и адсорбенты не назначаются одновременно, так как эти препараты очень близки по фармакологическим функциям. Для устранения рвоты применяются церукал, мотилиум. При гастритах токсико-инфекционного происхождения назначаются антибактериальная терапия в общепринятой дозировке, витамины группы В, проводится ферментная терапия. При коррозийном гастрите начинают промывание желудка большим количеством воды через зонд. Зонд не вводят при коллапсе и тяжелом поражении пищевода. При попадании в желудок кислот в воду добавляют молоко, щелочи, разведенную лимонную или уксусную кислоту, вводят антидоты. При коллапсе вводят кофеин, кордиамин, мезатон, при необходимости – сердечные гликозиды. При подозрении на перфорацию показано хирургическое лечение. Летальный исход может наступить от шока, кровотечения, перитонита. Профилактика. Применяются принципы возрастной диеты и гигиены питания. Недопустимо переедание жирной и сладкой пищи. Не рекомендуется длительный прием лекарственных средств, обладающих раздражающим действием на слизистую оболочку желудка. Хронический гастрит – заболевание, склонное к прогрессированию, рецидивирующее, характеризующееся очаговыми, длительно существующими воспалительными изменениями слизистой оболочки желудка с постепенным развитием атрофии. Хронический гастрит в детском возрасте развивается обычно в результате: нарушения сбалансированного питания – употребления грубой, чрезмерно обильной пищи, плохо пережеванной, слишком холодной, содержащей много специй, еды всухомятку, неполноценности питания; хронических заболеваний почек, сердечно-сосудистой системы, длительного употребления лекарств, очаговой инфекции рта. В возникновении заболевания имеет значение наследственная патология. Кроме того, факторами, способствующими возникновению заболевания могут быть пищевая аллергия, воздействие микроорганизмов Helicobacter pylori, паразитарных инвазий типа лямблиоза. Среди подростков причинами могут быть употребление кофе, алкоголя, курение и другие вредные привычки. К внутренним факторам развития болезни относятся: наследственная предрасположенность, связанная с образованием антител к слизистой оболочке желудка, заброс пищи в желудок из двенадцатиперстной кишки, сопутствующие заболевания желудка и эндокринной системы. Различают: 1) хронический гастрит, ассоциированный с Н. pylori; 2) аутоиммунный; 3) идиопатический (неуточненный); 4) особые типы: реактивный – на фоне других заболеваний, эозинофильный – на фоне аллергии. Развитие хронического гастрита различно в зависимости от вызвавшей его причины. Гастрит, ассоциированный с Н. pylori, провоцируется спиралевидным грамотрицательным микроорганизмом. Заражение может возникнуть при нарушении правил личной гигиены через загрязненные предметы, продукты, плохо обработанные эндоскопы и зонды. Возбудитель размножается на эпителий антрального отдела желудка, выделяет факторы вирулентности, одним из которых является уреаза. Она расщепляет мочевину до углекислого газа и аммиака, который повреждает эпителий слизистой оболочки желудка. Образование щелочной среды создает благоприятные условия для жизнедеятельности бактерий. Защелачивание эпителия антрального отдела желудка приводит к увеличению выделения гастрина и повышению желудочной секреции. Возникший воспалительный процесс приводит к образованию эрозий. Кислое содержимое желудка ускоренно эвакуируется. Происходит закисление двенадцатиперстной кишки, что приводит к гибели слизистого эпителия. Измененный эпителий двенадцатиперстной кишки заселяют Нelicobacter pyloru. Развивается воспалительный процесс в слизистой оболочке двенадцатиперстной кишки, усугубляющий нарушения моторной и секреторной функций пищеварительного тракта. На фоне некоторых системных заболеваний может развиваться аутоиммунный хронический гастрит, для которого характерно образование аутоантител к обкладочным клеткам желудка. В результате аутоиммунных процессов развивается атрофия слизистой оболочки. Снижается секреторная функция желудка. Это приводит к нарушению переваривания пищи. Нарушается функция пищеварительных органов. Антитела могут вырабатываться к внутреннему фактору Касла, это приводит к нарушению всасывания витамина В12 и, как следстие, В12-дефицитной анемии. Реактивный гастрит обычно связан с применением медикаментов или с дуодено-гастральным рефлексом. Клиника. Симптомы хронического гастрита связаны с нарушением секреторной и моторной функций желудка. Существуют два типа заболевания: 1) язвенноподобный (связанный с Н. pyloru); 2) гастритоподобный (аутоиммунный). В период обострения характерны болевой, диспептический и астенический синдромы. Клинические проявления язвенноподобного хронического гастрита схожи с язвенной болезнью и проявляются острыми приступообразными болями в эпигастральной области, которые возникают через 1,5 ч после еды, но иногда выявляются натощак. Кроме того, появляется отрыжка кислым содержимым, отмечаются запоры. Для астенического синдрома характерны утомляемость, слабость, головные боли, эмоциональная лабильность. Для аутоиммунного хронического гастрита характерны боли, возникающие через 15–20 мин после приема пищи. Они появляются в области пупка и эпигастральной области, проходят через 1,5–2 ч самостоятельно. При появлении диспептического синдрома появляется чувство тяжести в области желудка, появляются отрыжка воздухом, тошнота, снижение аппетита. Имеет место отвращение к жирной пище, кашам, молочным продуктам. Могут развиваться диарея, снижение массы тела, анемия. Характерными являются бледность, сухая кожа, заеды в области уголков рта, ломкость ногтей. При объективном исследовании обнаруживается умеренная болезненность при пальпации в эпигастральной области. Диагностика проводится на основании клинических данных и дополнительных методов обследования. Наиболее значимыми являются фиброгастроскопия, фракционное исследование желудочного содержимого, УЗИ брюшной полости, копрологические исследования кала. Эндоскопическое исследование может определить распространенный или очаговый отек и гиперемию, поверхностные дефекты слизистой оболочки, эрозии в области антрального отдела желудка и луковицы двенадцатиперстной кишки. При эндоскопии обнаруживается воспалительный процесс в области тела желудка или во всех его отделах. При исследовании секреторной функции желудка оцениваются количество соляной кислоты, уровень рН, протеолитическая активность желудочного сока, – последняя обычно снижена. При рентгенологическом обследовании выявляются изменение рельефа слизистой оболочки и нарушение его двигательной функции. В некоторых случаях проводятся биопсия при гастроскопии и гистологическое обследование, при котором выявляются изменения слизистой желудка, нарушения регенерации эпителия. Обычно различается поверхностный гастрит с атрофией или без атрофии желез. Лечение. Главным в лечении является соблюдение диеты, которое может привести к выздоровлению. Таблица 23Рекомендации по диетическому питанию при хроническом гастрите и гастродуодените («Детские болезни» под редакцией В. Н. Самариной, 2004 г.)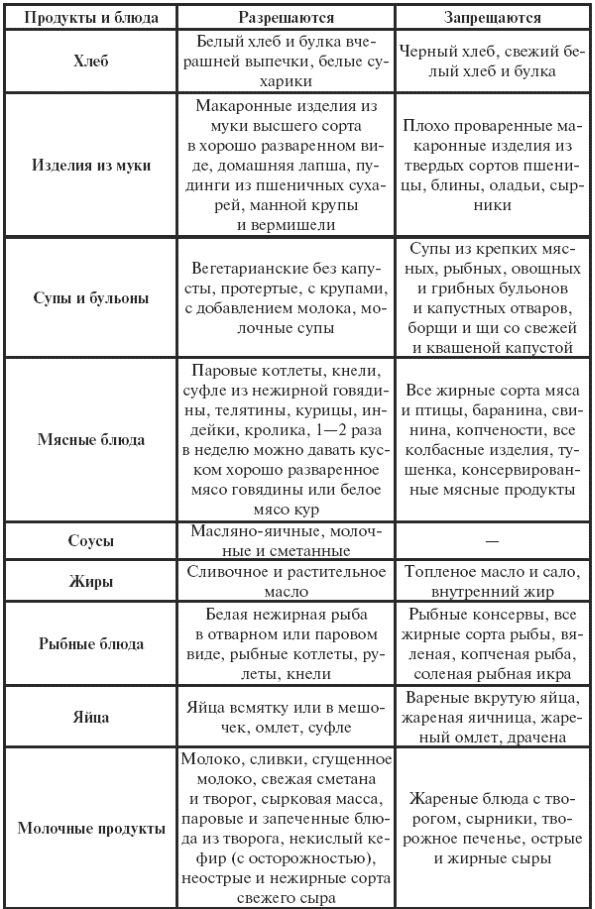 Окончание табл. 23 Окончание табл. 23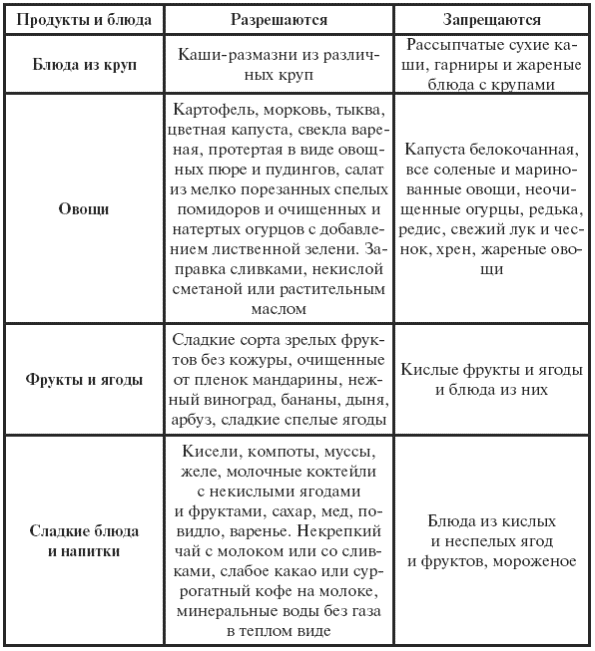 Примерное меню при хроническом гастрите и гастродуодените Первый завтрак. Каша-размазня молочная, бутерброд с неострым сыром, сливочное масло, чай или суррогатный кофе с молоком. Второй завтрак. Тертое яблоко со сливками; сладкий, разведенный водой натуральный сок; печенье. Обед. Суп из протертых овощей, молочный кисель. Полдник. Чай или кофе суррогатный с молоком, белые сухарики или несдобное печенье. Ужин. Кусок отварного мягкого мяса или рыбы с овощным пюре, пудинг, чай. Перед сном. Стакан молока, кефира или ряженки, творог со сливками и сахаром. Диетотерапия строится по принципу механического, химического и термического щажения, назначаются лечебные столы 1б, 5. Стол 1б назначается в первые 5-10 дней, пища дается в пюреобразной или кашицеобразной форме. При улучшении состояния назначается диета № 1 на срок до 6 месяцев, затем – стол № 5. При пониженной секреции назначаются диеты № 2 и № 5. Из медикаментозной терапии назначаются в зависимости от имеющихся симптомов: 1) антацидная терапия (окись магния, альмагель, викалин, маалокс, гастал); 2) антиспатические препараты (папаверин, но-шпа); 3) минеральные воды («Трускавец», «Боржоми», «Ессентуки»); 4) для устранения диспептических явлений – церукал, мотилиум; 5) для уничтожения хеликобактерий назначается комплексная терапия антибактериальными препаратами; 6) при повышенной секреции – блокаторы Н2-гистаминовых рецепторов (циметидин, ранитидин), препараты висмута – денол, викалин; 7) при выраженном болевом синдроме – спазмолитики. Для повышения аппетита назначают сок трилистника, настойку аралии и др. Из физических методов лечения применяются диатерапия, электро– и гидротерапия. Санаторно-курортное лечение при хроническом гастрите назначается не ранее, чем через 3 месяца после клинической ремиссии. При гастрите с повышенной секреторной функцией желудка показано лечение в санаториях Ессентуков, Железноводска, Кисловодска или в санаториях местной климатической зоны. При хроническом гастрите с пониженной секреторной функцией желудка рекомендуется лечение, включающее назначение хлоридно-натриевых или гидрокарбонатно-хлоридно-натриевых вод («Ессентуки» и др.). Прогноз для выздоровления сомнительный. ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА Язвенная болезнь желудка представляет собой хроническое рецидивирующее заболевание, характеризующееся развитием язвенного дефекта слизистой оболочки желудка или двенадцатиперстной кишки. Распространенность язвенной болезни в структуре гастроэнтерологической патологии составляет от 3,6 до 14,8 %. Мальчики и девочки болеют одинаково часто, только после 14 лет число больных среди юношей больше. Различают язвенные болезни желудка и двенадцатиперстной кишки. Язвенная болезнь двенадцатиперстной кишки встречается в 3 раза чаще, чем язвенная болезнь желудка. Одной из причин язвенной болезни является врожденная неполноценность клеток слизистой оболочки желудка, увеличение массы обкладочных и главных клеток, наследственный дефицит выработки IgA. Отягощающими факторами являются: 1) наследственность; 2) H. pylori; 3) нарушение эвакуации пищи из желудка; 4) острые и хронические психоэмоциональные стрессовые ситуации; 5) алиментарный фактор; 6) влияние лекарственных средств; 7) эндокринные нарушения. В последние годы основным этиологическим фактором считается инфицирование H. рylori. Микроогранизм часто попадает в организм уже в раннем возрасте, в основном в первые три года жизни, чаще всего от матери в период после прекращения грудного вскармливания, так как грудное молоко содержит антитела. У ребенка могут появиться жидкий стул и рвота. Так как в этот период не устанавливается точный диагноз, инфицирование не имеет клинических признаков. В период обострения образуются дефекты слизистой оболочки, связанные с разрушением клеток. Развитие язвенной болезни является результатом нарушения равновесия между факторами защиты и агрессии слизистой оболочки. К агрессивным факторам относятся: 1) высокий уровень соляной кислоты и пепсина; 2) наличие хеликобактера; 3) нарушение функции желудочно-кишечного тракта, способствующее забросу желчных кислот в желудок. Язвенная болезнь двенадцатиперстной кишки является следствием усиления факторов агрессии. При язвенной болезни желудка отмечается снижение защитных свойств слизистой оболочки, которые проявляются выделением слоя слизи, выработкой покровным эпителием щелочного секрета и простагландинов, регулирующих эти процессы. Обычно язвенный дефект возникает на месте ишемии, снижающей защитную функцию слизистой оболочки. Этот процесс возникает в результате появления кровоизлияния или тромбоза в месте активного воспаления слизистой оболочки. По размерам различают малые язвы – диаметром до 0,5 см, средние – до 1 см, крупные – до 2 см, гигантские – свыше 2 см. Различают четыре стадии язвенного процесса: 1) свежая язва; 2) начало эпителизации язвенного дефекта; 3) заживление дефекта слизистой оболочки; 4) стадия ремиссии. Основным клиническим проявлением язвенной болезни является болевой синдром: в соответствии со стадией заболевания характер боли различен. В первой стадии она носит вначале неопределенный характер, появляется внезапно, остро, локализуется в эпигастральной области. Отличием боли при язвенной болезни желудка является ее появление вскоре после еды. При локализации язвы в двенадцатиперстной кишке боль появляется спустя 2 ч после еды (поздние боли), часто появляются голодные и ночные боли. Для язвенной болезни характерна сезонность обострения. Боли обычно носят приступообразный характер, часто иррадируют в область грудины, поясничный отдел позвоночника или правую поясничную область. Отмечается ритмичность боли: голод-боль-временное облегчение после приема пищи. Боль может сопровождать изжога; отрыжка; рвота, приносящая облегчение. Кроме того, появляются раздражительность, плаксивость, нарушение сна, головная боль, потливость. Во второй стадии боли приобретают тянущий, ноющий характер. Прием пищи приносит облегчение, отсутствуют ночные боли. В третьей стадии интенсивность болей уменьшается. После приема пищи они исчезают. В четвертой стадии отсутствуют симптомы заболевания. Пальпация при язвенной болезни вызывает болезненность в эпигастральной области. Часто язвенная болезнь в детском возрасте протекает бессимптомно, с менее выраженным болевым синдромом, отсутствием сезонности заболевания. Осложнением заболевания может быть: 1) кровотечение; 2) стеноз луковицы двенадцатиперстной кишки; 3) пенетрация; 4) перфорация. При легком течении заболевания язва заживает за месяц, ремиссия может продолжаться до года и более. В случае средней тяжести срок заживления может быть свыше месяца, ремиссии – менее года. При тяжелом течении могут возникнуть осложнения, обострения возникают чаще, чем два раза в год, срок заживления язв – длительный. Диагностика. Решающим является эндоскопическое и рентгенологическое исследования. При первой стадии выявляется дефект слизистой оболочки до мышечного слоя, он окружен гиперемированным волокном, дно язвы обычно покрыто налетом, видны кровоточащие сосуды, множественные эрозии. Кроме эндоскопии, проводится УЗИ брюшной полости, по показаниям рентгенографическое исследование с барием. Проводятся фракционное желудочное зондирование, внутрижелудочковая Ph-метрия, реогаст-рография. При биопсии слизистой проводят гистологическое, бактериологическое, биохимическое исследования слизистой желудка. Кроме того, серологически определяют антитела к хеликобактеру, применяют метод полимерно-цепной реакции (исследование, основанное на распознавании ДНК микроорганизмов) и др. В настоящее время назначают не менее двух исследований: 1) определение наличия аммиака желудка (уреазные тесты); 2) иммунологические исследования. Все это дает возможность определить наличие хеликобактерий. Лечение Различают два вида лечения язвенной болезни. Консервативный метод применяется при неосложненной форме, хирургическое лечение применяется при наличии осложнений. Консервативная терапия состоит из базисного и индивидуального лечения. Базисная терапия включает ограничение двигательной активности, диету, назначение медикаментозного лечения. Индивидуальное лечение зависит от особенностей течения заболевания. Так как полная репарация слизистой оболочки желудка отстает по срокам от исчезновения клинических проявлений заболеваний, полная клинико-эндоскопическая ремиссия наступает через 1–2 года в зависимости от тяжести заболевания. В этот срок дети должны соблюдать диету. Она должна: 1) быть полноценной в количественном и качественном отношениях; 2) вызывать минимальное раздражение и возбуждение желудка; 3) быть с дробным приемом пищи: до 5–7 раз в день, малыми порциями, с тщательным пережевыванием. Диета стола 1а назначается на 7 дней при обострении язвенной болезни, затем назначается стол 1б на 14 дней, затем – стол № 1 в течение года. Диета № 1. Показания: язвенная болезнь желудка и двенадцатиперстной кишки в период обострения, хронические гастриты с нарушением секреторной функции в период обострения. Общая характеристика: диета с физиологическим содержанием белков, жиров и углеводов, ограничением поваренной соли, умеренным ограничением механических и химических раздражителей слизистой оболочки и рецепторного аппарата желудочно-кишечного тракта, стимуляторов желудочной секреции. Кулинарная обработка: все блюда готовятся в вареном виде или на пару. Допускаются отдельные блюда в запеченном виде. Режим питания – 5–6 раз в сутки. Медикаментозная терапия. Комплексная терапия язвенной болезни строится в зависимости от локализации, возраста больного, особенностей секреции, наличия или отсутствия хеликобактериальной инфекции, сопутствующих заболеваний. Основные принципы лечения язвенной болезни: 1) средства, подавляющие H. рylori; 2) использование препаратов, снижающих интенсивность воздействия агрессивного кислотно-пептического фактора; 3) улучшение регенеративной способности слизистой оболочки желудка; 4) при наличии показаний седативная терапия. Антихеликобактериальная терапия назначается при рецидивирующем течении и длительно незаживающих язвах. Она включает минимум два препарата: амоксициклины (амоксиклав, флемоксин и др.) и макролиды (ровамицин) или полусинтетический тетрациклин (доксицилин, моноциклин и др.). При хеликобактериальной инфекции и ее профилактике наиболее эффективными являются амоксициллин, кларитромицин, тетрациклин. Антацидная терапия. В качестве антацидной терапии применяют окись магния, альмагель, викалин. Курсы лечения назначают индивидуально. Антиспастическая терапия назначается для понижения тонуса и уменьшения сократительной активности гладкой мускулатуры желудка и двенадцатиперстной кишки. С этой целью назначаются папаверин, но-шпа в возрастных дозировках. Церукал или мотилиум назначаются при тошноте и рвоте. Гастропротекторы. Применяются блокаторы Н2-рецепторов II–IV поколения (зантак, фамотидин). Эти лекарственные средства подавляют секрецию соляной кислоты, способствуют эпителизации язвы. Применяются в возрастной дозе 2 раза в день до еды, 1 раз на ночь в течение 4–6 недель. В настоящее время появились препараты-блокаторы протонного насоса, такие как омепразол, лансопразол. Стимулирующая терапия. Проводится с применением метил-урацила, пентоксина, калия оротата, рибоксина. Из седативных препаратов при наличии показаний назначаются валериана, бром, пустырник, которые обладают успокаивающим действием; препараты, нормализующие сон. В комплексном лечении язвенной болезни применяется и физиотерапия: парафиновые аппликации, ультразвук, диатермия, электрофорез кальция. Применяется и лечебная физкультура. Используются групповой и индивидуальный методы занятий. Помимо общеразвивающих, постепенно вводятся упражнения для брюшного пресса. Их выполняют без напряжения с небольшим числом повторений, без неприятных ощущений. Дыхательные упражнения назначаются разнообразные, с углублением диафрагмального дыхания. Применяются упражнения в расслаблении. После исчезновения болей и диспептических расстройств занятия продолжаются 2–4 раза в неделю с постепенным увеличением нагрузки до среднего уровня. Включаются ходьба и легкий бег. Лечение осложнений. При кровотечении вводятся этамзилат внутривенно или внутримышечно в возрастной дозировке, эпсилон-аминокапроновая кислота, производится переливание плазмозамещающих растворов, препаратов крови. Больному обеспечивается полный покой, на область желудка кладут резиновый пузырь со льдом. Ребенок переводится в хирургическое отделение. При подозрении на перфорацию язвы ребенку незамедлительно проводится лечение в хирургическом отделении. Санаторно-курортное лечение. Показанием для направления на курорт является язвенная болезнь в стадии ремиссии, противопоказаниями являются неполная ремиссия, явления стенозирования привратника. Используются лечебные факторы курортов. 1. Санаторно-курортный режим. 2. Лечебное питание (стол № 1 с 4-5-разовым приемом пищи, химически и механически щадящей, количественно и качественно полноценной, витаминизированной) – 1 месяц. 3. Используются минеральные воды типа «Смирновской» № 1, 2, «Ессентуки» № 4. При нормальной эвакуаторной и моторной функции желудка минеральная вода назначается из расчета 3 мл/кг массы. Воду принимают натощак. 4. Бальнеотерапия обеспечивается назначением хлоридно-натриевых или радоновых ванн продолжительностью 5-12 мин, назначается 10–12 процедур. 5. Грязевые и озокеритовые аппликации на область двенадцатиперстной кишки, 6-12 процедур. Профилактика Различают первичную и вторичную профилактики. Первичная включает рациональное питание с раннего детского возраста, организацию режима в соответствии с возрастом, создание благоприятного микроклимата в семье, занятия физкультурой и спортом. Вторичная профилактика заключается в поддерживающей терапии антисекреторными препаратами в половинной дозе в течение нескольких месяцев ежедневно вечером. В других случаях терапия проводится по требованию при появлении симптомов обострения болезни. Диспансерное наблюдение проводится в течение пяти лет после обострения, затем больной снимается с учета после обследования. ВОСПАЛЕНИЕ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ (ПАНКРЕАТИТ) Панкреатит – полиэтиологическое заболевание поджелудочной железы, возникающее в результате саморазрушения ткани ее липолитическими и активированными протеолитическими ферментами. Воспалительные изменения в поджелудочной железе возникают в ответ на некроз ее ткани. Различают острые и хронические панкреатиты, кроме того, у детей часто диагностируется реактивный панкреатит, который представляет собой реакцию на любое заболевание пищеварительной системы. В отличие от настоящего панкреатита реакция поджелудочной железы бесследно исчезает при излечении основного заболевания. Острый панкреатит у детей является редким заболеванием, встречается во всех возрастных группах. Он может выявляться у новорожденных при пороках развития поджелудочной железы. Острый панкреатит развивается в результате местных и общих реакций организма в ответ на патологическое воздействие активированных ферментов поджелудочной железы. Различают механические, нейрогуморальные и токсикоаллергические факторы. К механическим относятся нарушения оттока панкреатического сока в результате: 1) стойкого спазма сфинктера Одди при желчнокаменной болезни, острого холецистита, дуоденопанкреатического рефлюкса; 2) травмы поджелудочной железы и двенадцатиперстной кишки. К нейрогуморальным факторам относятся нарушения жирового обмена, системные заболевания сосудов. Лекарственная и пищевая аллергии могут быть причиной острого панкреатита. Провоцирующими факторами могут быть жирная и острая пища, нарушение режима и качества питания, переедание, а также нарушение обмена веществ, в частности ожирение. В результате воздействия этих факторов развивается внутрипротоковая гипертензия, повреждаются мелкие протоки, выводящие панкреатический сок из ацинусов. В результате этого секрет поджелудочной железы попадает в интерстициальную ткань. Под влиянием липолитических ферментов может наступить некроз экзокринных панкреацитов и жировой клетчатки, окружающей дольки поджелудочной железы. Липаза может разрушать только поврежденные клетки. Мембраны клеток повреждаются при разрыве мелких протоков липазой А. В этом случае липаза проникает внутрь клетки, гидролизует внутриклеточные триглицериды с образованием жирных кислот. В результате этого появляются очаги некробиоза и некроза, по их периферии развивается воспалительная реакция. В результате этих процессов развивается внутриклеточный ацидоз. Вследствие неактивный трипсиноген превращается в активный трипсин, который вместе с другими ферментами вызывает омертвение и саморазрушение тканей поджелудочной железы. Попадание в общий ток крови токсических продуктов саморазрушения ткани поджелудочной железы вызывает резко выраженные явления интоксикации. Особую группу составляют дети, страдающие острым панкреатитом вирусной этиологии, который обычно протекает благоприятно, патологический процесс останавливается на уровне острого отека поджелудочной железы. Клиника. В большинстве случаев заболевание начинается остро с появления резких болей в эпигастральной области, постоянных или схваткообразных, без четкой локализации с иррадиацией в правое подреберье, часто носящих опоясывающий характер. Появляются мучительная тошнота, изнурительная многократная рвота, которая не приносит облегчения. При этом отмечается несоответствие между тяжестью состояния и скудными локальными изменениями в раннем периоде заболевания, характерно быстрое развитие интоксикационного синдрома. Состояние ребенка зависит от степени тяжести и давности заболевания, отмечается беспокойство ребенка, он сжимается от боли, лежа в постели, часто изменяет свое положение. Выражены явления токсикоза. Кожные покровы бледные, сухие, черты лица заострены, возможны субиктеричность кожи, полиморфная сыпь. Могут выявляться симптомы холестаза – цианотичная и мраморная окраска кожи живота, симптом Лагерлефа – цианоз лица и конечностей, это связано с токсическим поражением капилляров кожи. При обследовании выявляется сухой обложенный язык. Обычно выражен метеоризм. Мышечная резистентность над пупком при пальпации (симптом Керте) соответствует топографическому расположению поджелудочной железы. Уплотнение и резкая болезненность у наружного края левой прямой мышцы живота на 3–5 см выше пупка является положительным симптомом Кача. При поражении головки поджелудочной железы наблюдается локальная болезненность в правом подреберье в зоне Шоффара. При поражении хвостовой части болезненность более выражена в левом подреберье по линии, соединяющей пупок с серединой левой реберной дуги. При остром панкреатите определяется симптом Мейо-Робсона – болезненность при пальпации в левом реберно-позвоночном углу. Кроме того, отмечается повышение температуры, носящее кратковременный характер. Диагностика основана на клинических проявлениях и данных лабораторных и других исследований. Изменения морфологической картины неспецифичны. Иногда отмечаются нейтрофильный лейкоцитоз, лимфопения у больных при отеке поджелудочной железы и ее некрозе. При геморрагических формах отмечается увеличение СОЭ, снижение гемоглобина. Значительную помощь в диагностике острого панкреатита обеспечивает проведение ультразвукового обследования. Признаком отека поджелудочной железы является увеличение ее объема и уменьшение степени отражения сигнала. Участки пониженной эхогенности или полного отсутствия сигнала могут свидетельствовать о некрозе поджелудочной железы. Распространение некроза за пределы поджелудочной железы, абсцессы и ложные кисты могут быть также обнаружены при ультразвуковом обследовании. Рентгенологическое обследование дает возможность обнаружить изменение в органах пищеварительного аппарата, выявить конкременты, изменения расположения желудка и двенадцатиперстной кишки при объемных процессах в поджелудочной железе. При остром панкреатите в остром периоде проведение исследования желудка и кишечника с контрольным веществом противопоказано. При компьютерной томографии четко выявляются очаги некроза и другие изменения в поджелудочной железе. Экзокринная функция поджелудочной железы определяется активностью панкреатических ферментов в крови и моче. Ранним симптомом острого панкреатита является повышение активности амилазы в крови и моче, особенно это проявляется во время отека и геморрагических изменений в поджелудочной железе. Кроме того, определяется активность амилазы в моче во всех порциях. Для диагностики острых панкреатитов определяется липаза в сыворотке крови и моче. Лечение. Острый панкреатит требует лечения в стационаре. Ребенку создается психический и физический покой – назначается строгий постельный режим. Пищевой режим обеспечивается максимальным функциональным покоем поджелудочной железы, механическим и химическим щажением пищеварительного тракта. Для этого назначается на 1–2 дня «пищевая пауза» – полное голодание. При этом ребенку дается только щелочная минеральная вода «Боржоми» и др. в теплом дегазированном виде в дозе 5 мл на 1 кг массы тела 5–6 раз в сутки. Со 2-3-го дня вводятся щадящее питание, индивидуальная диета на 10–15 дней. В первый день ребенку парентерально вводится глюкоза, а при наличии соответствующих показаний – белковые препараты, плазма. Со второго дня – чай без сахара с сухарями, протертые гречневая или овсяная каша, паровой омлет. С четвертого дня можно дать протертую кашу, несвежий белый хлеб, молочный кисель, творог. Протертые овощные супы, овощные пюре вводятся с пятого дня, с 8-10-го дня разрешается фарш из отварного мяса, рыбы, паровые котлеты. Спустя две недели в меню вводят фруктовые кисели, печеные яблоки, еще позже – свежие фрукты и овощи в ограниченном количестве. После проведенной пищевой адаптации назначается диета № 5п, которая обеспечивает 2500–2700 ккал, она предусматривает увеличение белка на 30 %, уменьшение жиров и углеводов на 20 %. Предусматривается строгий режим питания – 5–6 раз в сутки маленькими порциями только вареные и тушеные блюда, исключаются из пищевого рациона блюда с выраженными сокогонным, холеретическим и холекинетическим эффектами, мясные и рыбные бульоны, сырые овощи, а также фрукты, шоколад, копчености, маринады. Из медикаментозных средств назначаются спазмолитические препараты (но-шпа, платифиллин и др.); одновременно со спазмолитическими – болеутоляющие средства в возрастных дозировках. Обязательным компонентом комплексного лечения является дезинтоксикационная терапия путем внутривенного введения 5-10 %-ного раствора глюкозы, плазмы. В зависимости от тяжести и формы заболевания назначаются кортикостероидные препараты короткими курсами. При наличии показаний применяются также антигистаминные препараты, препараты кальция, аскорбиновая кислота, рутин и др. Применяются в тяжелых случаях ингибиторы протеаз, такие как контрикал (трасилол), гордокс. В связи с недостаточностью поджелудочной железы ребенка назначаются ферментные препараты (панкреатин и др.). При выраженном холестазе применяются легкие желчегонные препараты, отвары трав: кукурузные рыльца, цветки ромашки. В случае осложнений проводится посиндромная терапия. Хронический панкреатит у детей встречается редко. Это воспалительно-дистрофическое заболевание железистой ткани поджелудочной железы, проходимости ее протоков, вызывающее при дальнейшем прогрессировании заболевания ткани железы и нарушение внутри– и внешнесекреторной функции. Болеют преимущественно дети школьного возраста. Классификация хронического панкреатита (Логинов А. С., 1985 г., Смагин А. С., 1987 г.).I. По этиологии. Первичный – алиментарный, метаболический, наследственный, идиопатический. Вторичный может развиться при патологии желчевыводящих путей, при хронических гепатитах и циррозе печени, при язвенной болезни, хронических гастритах, язвенном колите. II. По клиническим проявлениям. 1. Рецидивирующий. 2. Болевой. 3. Псевдоопухолевый. 4. Склерозирующий. 5. Латентный. III. По течению. 1. По степени тяжести: 1) легкая; 2) средняя; 3) тяжелая. 2. По фазе: 1) обострение; 2) затухающее обострение; 3) ремиссия. IV. По осложнениям. 1. Кисты. 2. Кальцификация поджелудочной железы. 3. Сахарный диабет и др. У детей в основном встречается хронический рецидивирующий панкреатит, хронический панкреатит с болевым синдромом, безболевой латентный панкреатит. Самыми частыми причинами возникновения являются острый панкреатит, заболевания желчевыводящей системы, имеют значение также пищевая аллергия, вирусные инфекции (гепатиты А и В), травмы поджелудочной железы и др. Способствующими факторами у детей могут быть неполноценное питание с дефицитом белка в пищевых продуктах, наследственная предрасположенность, сниженная функция щитовидной железы, нарушение обмена веществ. Клиника хронического панкреатита характеризуется полиморфизмом, стертостью и малой очерченностью симптомов. Отдельные симптомы характерны только для панкреатита. Подозрение на хронический панкреатит возникает при выявлении следующих симптомов: 1) боли в эпигастральной области с иррадиацией в левое подреберье, левую лопатку, поясницу, иногда опоясывающего характера; 2) боли длительные и кратковременные; 3) боли при нарушении режима питания, после приема жирной пищи; 4) болевой синдром сопровождается диспептическими расстройствами различной степени выраженности: плохой аппетит, отвращение к жирной пище, тошнота, рвота, метеоризм, дисфункция кишечника. Хронический рецидивирующий панкреатит При обострении хронического рецидивирующего панкреатита основной жалобой являются боли тупого ноющего характера в верхней половине живота или в виде периодических приступов. При поражении головки поджелудочной железы боли локализуются в правом подреберье, тела – в эпигастральной области, хвоста – в левом подреберье. У детей до 8 лет характерным являются разлитые боли в верхней половине живота. Часто боли появляются во второй половине дня и усиливаются вечером, особенно при обильной жирной пище, а также при физической активности или эмоциональной перегрузке. Боли могут иррадировать в спину. При пальпации отмечается болезненность в холедохопанкреатической области Шоффара и эпигастральной области. Отмечаются положительные симптомы Кача, Мейо-Робсона и др. При длительном течении заболевания может выявиться атрофия подкожной клетчатки слева от пупка в соответствии с проекцией на переднюю брюшную стенку тела и хвоста поджелудочной железы (симптом Гротта). Характерен диспептический синдром, который может быть постоянным. Наблюдаются тошнота, рвота, отрыжка после еды, повышенное слюноотделение, снижение аппетита, отвращение к отдельным видам пищи: жиру, сладостям. Кроме того, возможна склонность к запорам, неустойчивый стул. В период обострения быстро присоединяются раздражительность, утомляемость, потеря массы тела, появляется субфебрилитет, лейкоцитоз, повышение СОЭ. Болевая форма хронического панкреатита характеризуется наличием постоянных болей в верхней половине живота, пониженным аппетитом, тошнотой, неустойчивым стулом, снижением массы тела, вздутием живота и метеоризмом. Эта форма у детей встречается реже и сопутствует язвенной болезни желудка или двенадцатиперстной кишки, доуденитам, заболеваниям гепатобилиарной системы на фоне дискинетических расстройств желчевыводящих путей. Латентная форма проявляется диспептическим вариантом и сочетается с другими видами патологии желудочно-кишечного тракта. Ведущим в клинике является диспептический синдром с появлением плохого аппетита, отрыжки, чувства тяжести в животе, метеоризма, запорами, появлением жирного зловонного стула. Постепенно могут развиваться полигиповитаминоз, анемия, появляются бледность и сухость кожи, поражение слизистых оболочек, упорные стоматиты. При этом болевой синдром выражен незначительно, он усиливается в период обострения. Псевдотуморозная форма у детей встречается редко. Патологический процесс локализуется в головке железы, вызывая ее отек и сдавление общего желчного протока, нарушая отток желчи. Тогда и появляются желтуха, кожный зуд, тошнота, рвота, моча приобретает желтый цвет, кал обесцвечивается. При пальпации может прощупываться головка поджелудочной железы. Дистрофическая и склерозирующая формы у детей встречаются в случаях, когда панкреатит вовремя не диагностируется и не лечится, при сочетанной патологии пищеварительного тракта, аномалии развития протоковой системы печени и поджелудочной железы, токсических заболеваниях. Диагностика бывает затруднительна из-за маскировки симптомов сопутствующими заболеваниями. Имеют значение собранный анамнез, характерные жалобы, типичный болевой синдром, отставание в физическом развитии, положительные симптомы локальной болезненности. Большое значение имеют данные лабораторных исследований. В периферической крови – умеренный лейкоцитоз, лимфоцитоз, палочкоядерный сдвиг. При копроскопии – полифекалия: «сальный вид», зловонный запах, стеаторея, креаторея. Ультразвуковое исследование выявляет гиперэхогенность поджелудочной железы, увеличение размеров и формы железы. Лечение. Терапия проводится поэтапно: стационар (первый этап), поликлиника (второй этап), санаторий (третий этап). В стационаре в течение 5–6 недель проводится комплекс терапевтических мероприятий при обострении хронического гепатита. В первые три дня при обострении – голод, парентеральное питание, затем назначается стол № 5 по Певзнеру. Болезненный синдром купируется анальгетиками в возрастных дозах, спазмолитиками в возрастных дозах, холинолитиками, по показаниям назначаются наркотические анальгетики. Назначаются средства для угнетения функциональной активности поджелудочной железы. При тяжелых формах широко применяются парентерально вводимые ингибиторы протеолиза – контрикал, гордекс и другие в дозировке, соответствующей степени и тяжести состояния ребенка. Для лечения некоторых видов осложнений назначаются антибиотики. Панкреатические ферменты, не содержащие желчи (мезим-форте, панкреатин и др.), назначаются после снятия болевого синдрома. При тяжелом течении заболевания для борьбы с интоксикацией и электролитными нарушениями назначаются гемодез, дисоль, при кардиальных нарушениях – полиглюкин, реополиглюкин. При нетяжелом течении хронического гастрита больные подлежат амбулаторному лечению с соблюдением диеты и минимальной физической нагрузкой. Из медикаментов целесообразно назначение карсила, легалона и др. Назначаются витамины А, В, С, Е в обычной дозировке, трофические средства: рибоксин, линолевая кислота, антиоксиданты. Противопоказан прием синтетических медикаментов, так как гепатотоксический эффект есть у многих медикаментозных препаратов. Санаторно-курортное лечение проводится в неактивной фазе, при незначительных отклонениях функции печени и удовлетворительном состоянии больного – на курортах с питьевыми минеральными водами и лечебными грязями (Ессентуки, Нальчик, Трускавец и др.). Прогноз для выздоровления сомнительный, течение заболевания – с периодами обострения и ремиссии. НАРУШЕНИЕ МИКРОФЛОРЫ КИШЕЧНИКА (ДИСБАКТЕРИОЗ) Дисбактериоз кишечника – изменение состава и количественного соотношения нормальной и условно-патогенной микрофлоры в кишечнике. Микрофлора желудочно-кишечного тракта очень разнообразна. Количество видов кишечных бактерий очень велико. В связи с кислой средой заселение бактериями в желудке очень низкое и составляет 103. В то же время тонкая кишка заселена до 105, подвздошная кишка содержит 103–107. Наибольшее количество бактерий находится в толстом кишечнике – 1010–1013. Преобладающими в микрофлоре кишечника являются анаэробные бактерии, среди которых доминируют – бактериоиды и бифибобактерии. Они составляют соответственно 30 и 25 % от общего числа бактерий у детей старшего возраста. Кроме того, в толстом кишечнике имеются эубактерии, клостридии, стрептококки, эшерихии и лактобактерии. Эти микроорганизмы производят расщепление неперевариваемых компонентов пищи, в том числе углеводных пищевых волокон – целлюлозы и неперевариваемых олигосахаридов. В результате образуются конечные продукты обмена неперевариваемых углеводов – молочная кислота и короткоцепочечные жирные кислоты, которые обладают полезными свойствами. Они являются дополнительным источником энергии для эпителиальных клеток слизистой оболочки кишечника и обладают трофическим эффектом, формируют защитный барьер слизистой оболочки кишечника. Неперевариваемые олигосахариды стимулируют в кишечнике рост бифидобактерий, полезных для здоровья микроорганизмов. Здоровая микрофлора подавляет рост патогенной микрофлоры. Полезные микроорганизмы, заселяющие кишечник, являются частью защитного механизма слизистой оболочки кишечника, и постоянно обновляющейся частью организма, регулируют обменные и адаптационные процессы. До рождения желудочно-кишечный тракт плода стерилен. Он заселяется микроорганизмами во время родов из родовых путей матери. Вначале в первые часы жизни новорожденного кишечник заселяет смешанная микрофлора, состоящая из бифидо– и лактобактерий, энтеробактерий, бактериоидов, грамположительных кокков и клостридий. В дальнейшем в зависимости от характера питания ребенка изменяется и микрофлора. У детей, которые находятся на грудном вскармливании, преобладают бифидо– и лактобактерии; у детей, находящихся на смешанном и искусственном вскармливании, кишечная флора носит смешанный характер. Введение твердой пищи (прикорм) приводит к снижению бифидобактерий. К 12 месяцам микрофлора кишечника детей на грудном и на искусственном вскармливании приближается к микрофлоре взрослого человека. Таблица 24Нормальный микробный состав испражнений (в КОЕ)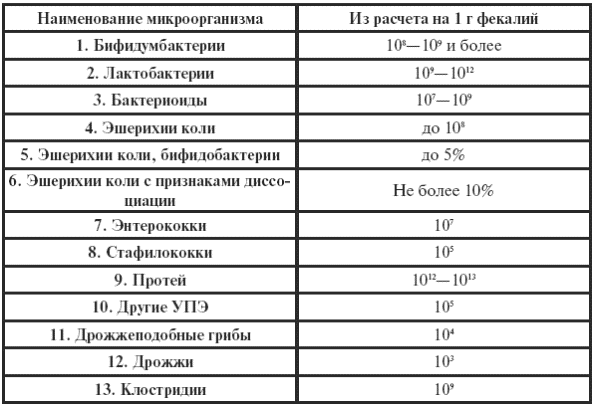 Таким образом, большая часть микрофлоры состоит из молочнокислых микробов. Они существуют в условиях недостатка кислорода или полного его отсутствия, развиваются при высокой концентрации углекислого газа. Они выполняют функцию поддержания здоровья ребенка. Молочнокислые бактерии выполняют следующие функции: 1) стабилизируют уровень кислотности в кишечнике; 2) поддерживают барьерные функции, препятствуя попаданию чужеродных штаммов, их заселению и развитию воспалительного процесса; 3) продуцируют бактерицидные субстанции в виде сероводорода и перекиси водорода, которые поддерживают равновесие микрофлоры в кишечнике; 4) вырабатывают короткоцепочечные жирные кислоты, которые активизируют перистальтику кишечника; 5) обеспечивают образование жизненно важных витаминов и микроэлементов. Снижение популяций молочнокислых бактерий может возникнуть в результате приема антибиотиков, кортикостероидов, слабительных, а также из-за несбалансированности питания, приготовленного промышленным способом из калорийных продуктов, содержащих мало балластных веществ. Кроме того, на нормальную микрофлору кишечника могут оказывать влияние вещества, поступающие из окружающей среды, а также стресс и напряжение, курение и злоупотребление алкоголем матерью ребенка. В основе развития дисбактериоза лежит нарушение иммунного статуса организма. При дисбактериозе исчезают бифидобактерии, молочнокислые кишечные палочки и появляются редко встречающиеся и обычно не встречающиеся организмы, грибки Кандида, стафилококки, протей, синегнойная палочка и др. Бифидобактерии, лактобактерии, энтерококки осуществляют в микроэкологической среде защитную функцию, являются барьером для проникновения других микробов за счет кислой среды, конкуренции колоний за средства питания, места колонизации, способствуют снижению проницаемости слизистой оболочки за счет укрепления муцинового слоя на поверхности эпителия кишечной стенки. Иммунная функция нормальной микрофлоры проявляется в поддержании секреторного IgA на слизистой оболочке, регуляции созревания лимфоидного аппарата кишечника, генерализации иммунного ответа. Кроме того, происходит синтез белков иммунной защиты (лизацим, пропердин, комплемент), стимуляция лимфоидного аппарата и синтеза IgA, активация фагоцитоза, стимуляция системы цитокинов и интерферонов. Участие в пищеварительной функции проявляется в гидролизе углеводов за счет участия в синтезе ферментов дисахаридаз, активации пристеночного пищеварения, стимуляции моторики кишечника из-за изменения рН и осмотического давления в полости толстой кишки. Клиника. Основным проявлением дисбактериоза кишечника является дисфункция желудочно-кишечного тракта, проявляющаяся чаще всего синдромом диареи, который характеризуется изменением частоты, характера, цвета, консистенции испражнений. Диарея может быть острой в течение трех недель, затяжной – до трех месяцев. Она может быть непрерывной и рецидивирующей. Часто при заболеваниях кишечника имеет место нарушение нормального микробиоцитоза. Это выражается по-разному в зависимости от этиологии и тяжести болезни, характера вскармливания, предшествующей терапии антибиотиками. Различают три степени дисбактериоза. При I степени происходит уменьшение нормальной микрофлоры кишечника. При II степени исчезают отдельные виды микробов и увеличивается количество других, кроме того, наблюдается размножение бактериальной флоры. При дисбактериозе III степени полностью отсутствует нормальная микрофлора и размножаются патогенные штаммы: стафилококк, протей, клостридии и др. Основные симптомы сводятся к появлению диспептических нарушений: расстройств стула, чередования запоров и поносов, появляются вздутие живота, связанное с метеоризмом, боли в области живота. Кроме того, наблюдаются гиповитаминозы. Диагностика основана на жалобах, данных анамнеза, бактериологического обследования, клинических и лабораторных методах обследования. Лечение. Для коррекции дисбактериоза кишечника в настоящее время имеется большое количество препаратов, которые делятся на три группы: эу-, про– и пребиотики. Эубиотики – это бактериальные препараты, действующим началом которых являются живые лиофильно высушенные культуры микроорганизмов – предствителей нормальной микрофлоры. Эубиотиками является ациклакт, содержащий 3 штамма лактобацилл, а также лактобактерин. Основой пробиотиков являются традиционные кисломолочные продукты, обогащенные различными штаммами, преимущественно лактобактериями и бифидобактериями. К первой группе пребиотиков относятся естественные олигосахариды и синтетические дисахариды, инулин. Они не расщепляются в тонком кишечнике, но ферментируются нормальной микрофлорой, служат субстратом для их роста и стимулируют секрецию муцина, обладают иммунопротекторным действием. К пребиотикам относятся олигосахариды, содержащиеся в грудном молоке и ряде овощей и злаков. Ко второй группе относятся препараты, содержащие дисахариды, органические кислоты и другие стимуляторы микрофлоры. Таблица 25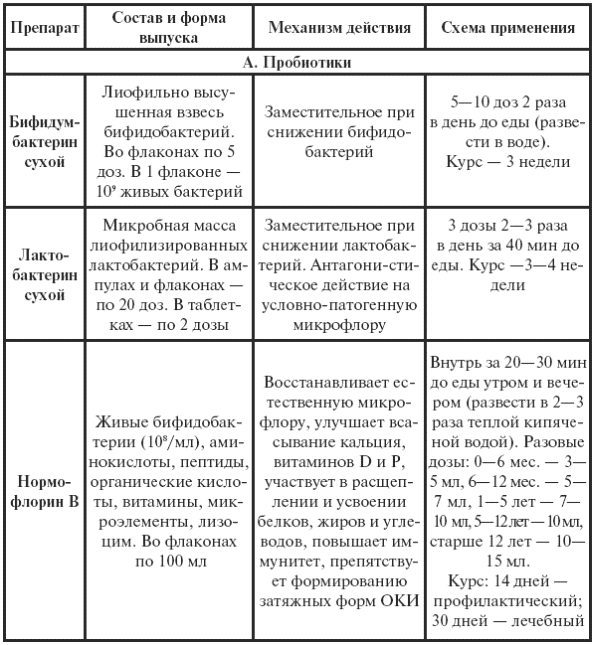 Продолжение табл. 25 Продолжение табл. 25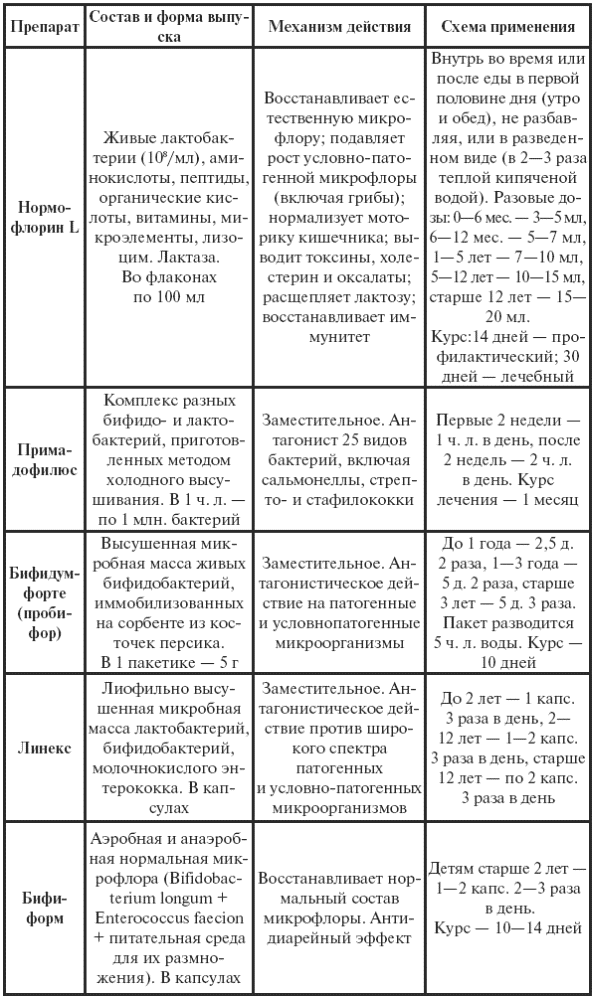 Окончание табл. 25 Окончание табл. 25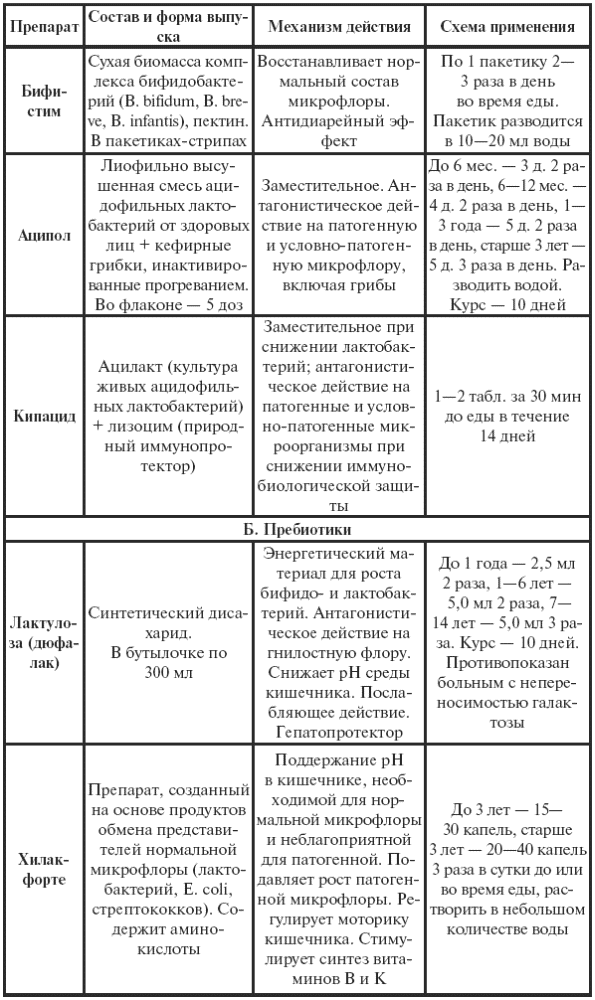 При лечении дисбактериозов в комплексную терапию включаются энтеросорбенты, которые фиксируют, извлекают и выводят из желудочно-кишечного тракта токсины, продукты обмена, активизированные ферменты, желчные кислоты, медиаторы воспаления и др. В период обострения применяют антибиотики для подавления роста и размножения патогенной микрофлоры. При выделении стафилококка показаны стафилококковый ?-глобулин, бактериофаг. При протее назначаются нитрофураны. При грибковой инфекции применяется нистатин. После курса антибиотиков – пробиотики и пребиотики (см. таблицу). Диета. Специальной диеты нет. Рекомендуется 5-6-кратный прием пищи небольшими порциями. Исключаются плохо переносимые и способствующие газообразованию продукты (животные жиры, цитрусовые, шоколад, горох, фасоль, чечевица, капуста, молоко, черствый хлеб, газированные напитки, квас, виноград, изюм). При диарее ограничиваются продукты, содержащие лактозу и фруктозу, в случае их непереносимости, при запоре рекомендуются нерафинированные продукты, содержащие достаточное количество балластных веществ (хлеб из муки грубого помола) с добавлением отрубей, овощи, фрукты. Питание детей раннего возраста. В случае обострения при первой степени дисбактериоза назначается диета с некоторыми ограничениями. Дети до 1 года получают обычное вскармливание, детям старше 1 года назначается стол № 4. Цель назначения – обеспечить питание при нарушениях пищеварения, снизить гнилостные и бродильные процессы в кишечнике. Эта диета имеет пониженную энергоценность за счет жиров и углеводов при нормальном содержании белков. Рекомендуется восстановить нормальный объем питания на 3–4 день. Для детей грудного возраста оптимальным является женское непастеризованное молоко, содержащее биологически активные вещества, вещества, обладающие защитными свойствами на патогенную микрофлору. К ним относятся лизоцим, иммуноглобулины, бифидостимулирующий фактор. Детям, находящимся на искусственном и смешанном вскармливании, лучше назначать кисломолочные смеси (NAN кисломолочный, «Агуша»), адаптированные смеси. Детям старше 1 года рекомендуются кисломолочные продукты, приготовленные на закваске, содержащей представителей нормальной микрофлоры (биолакт, виталакт и др.) или бифидобактерии (активиа, бифилин и др.). ВОСПАЛЕНИЕ ТОНКОГО КИШЕЧНИКА (ЭНТЕРИТ) Энтериты представляют собой воспалительные заболевания тонкого кишечника, проявляющиеся значительными нарушениями пищеварения. Различают острый и хронический энтерит. Острый энтерит как изолированное поражение наблюдается редко, обычно отмечается гастроэнтерит или энтероколит. Различают энтерит инфекционный, неинфекционный, регионарный (болезнь Крона). Острый энтерит чаще имеет инфекционную природу, может быть результатом отравления грибами, солями тяжелых металлов, лекарственными средствами. Энтерит возникает в результате действия как патогенных раздражителей извне, так и выделяемых кишечной стенкой, а также в результате сенсибилизирующего действия пищевых продуктов. Механизм развития основных диспептических явлений при энтероколите связан не только с нарушением секреции желез тонких кишок, но и с процессами нарушения всасывания стенкой кишечника. Кроме того, появляются изменения моторики кишечника и развитие на этом фоне проявлений токсического порядка. Клиника. При острых энтеритах ведущим симптомом является жидкий стул. Заболевание начинается с общего недомогания, появления тошноты, потери аппетита, повышения температуры тела, рвоты. Появляются боли в области пупка, выражены метеоризм и урчание в кишечнике. Характерными являются стул до 6–7 раз в сутки и более с резким запахом, бледно-желтого цвета, водянистый. Лечение при возникновении неспецифического энтерита целесообразно начинать с промывания желудка и назначения слабительных средств. При инфекционных причинах назначают препараты, направленные против кишечных микробов, вызвавших заболевание. Восстанавливают водно-минеральный обмен, нарушенный в результате повышенной секреции и снижения реабсорбции воды и электролитов в кишечнике. Для этого применяется целый ряд глюкозо-солевых растворов (регидрон, цитроглюкосомоль, соли натрия, оралит, гастролит и др.), которые содержат, кроме глюкозы, соли натрия и калия. Таблица 26Состав разных глюкозо-солевых растворов для оральной дегидратации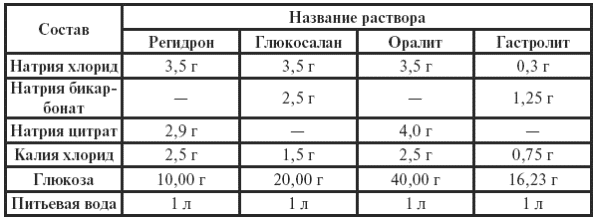 Пероральная регидратация проводится в два этапа. В первые 6 ч от начала лечения проводится ликвидация водно-солевого дефицита, возникшего в результате заболевания. По клиническим признакам определяются снижение веса ребенка и степень эксикоза. Дефицит массы 5 % характеризует первую степень, до 6–9% – вторую степень, 10 % – третью степень. Исходя из этого при I–II степени эксикоза вводится – от 50 мл/кг до 80 мл/кг и 100 мл/кг при третьей степени соответственно за первые шесть часов лечения. Таблица 27Ориентировочный расчет жидкости для пероральной регидратации детям различных возрастов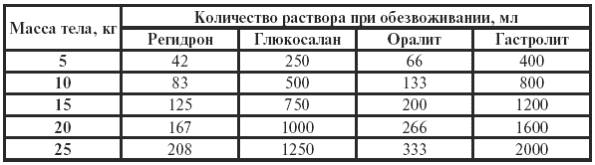 На втором этапе регидратации контролируют потери жидкости. Объем жидкости, вводимой на этом этапе, составляет 80-100 мл/кг в сутки. Регидратация продолжается до прекращения потерь жидкости. При регидратации жидкость вводится дробно по 1/2 ч. л., 1/2 ст. л. через каждые 5-10 мин. При рвоте регидратация прерывается на 10–15 мин, затем вновь продолжается. В зависимости от потери жидкости назначаются определенные соотношения глюкозо-солевых растворов с бессолевыми (чай, вода, рисовый отвар, отвар шиповника и др.) в следующем соотношении: 1) при выраженной водянистой диарее – 1: 1; 2) при потере жидкости со рвотой – 2: 1; 3) при потере жидкости с перспирацией при гипертермии и умеренно выраженном диарейном синдроме – 1: 2. Солевые и бессолевые растворы не смешиваются. Во время регидратации обязательно проводится учет жидкости со стулом и рвотными массами путем взвешивания сухих и использованных пеленок, контроль за диурезом, регулярное взвешивание ребенка. Все данные заносятся в специальный лист. Пероральная регидратация прекращается при отсутствии эффекта или нарастания потерь жидкости со стулом и рвотой и заменяется инфузионной терапией. При проведении пероральной регидратации могут возникнуть следующие осложнения: 1) обильная рвота при введении слишком большого количества раствора, в этих случаях введение жидкости на время прекращается, а затем возобновляется; 2) при избыточном введении растворов и неправильном их соотношении могут появиться отеки. В этих случаях назначаются диуретические средства. Пероральная регидратация не назначается при третьей степени обезвоживания с признаками гиповолемического шока, при сочетании обезвоживания тяжелой степени с интоксикацией. При правильном проведении регидратации улучшение наступает у 80 % больных. Снижается количество больных, требующих внутривенного вмешательства. При угрозе развития дегидратационного шока парэнтерально вводят солевые и коллоидные растворы. Для компенсации нарушенных функций желудочно-кишечного тракта оправданным является назначение ферментных препаратов. Кроме того, показаны адсорбирующие препараты. Назначается лечебное питание: несладкий чай, рисовый отвар, слизистые супы, протертые каши, овощи, паровые котлеты (стол № 4) с введением кисломолочных смесей два раза в день с переводом при улучшении на нормальный рацион питания. Детям раннего возраста назначаются адаптированные кисломолочные смеси. Таблица 28Адаптированные диетические смеси для детей раннего возраста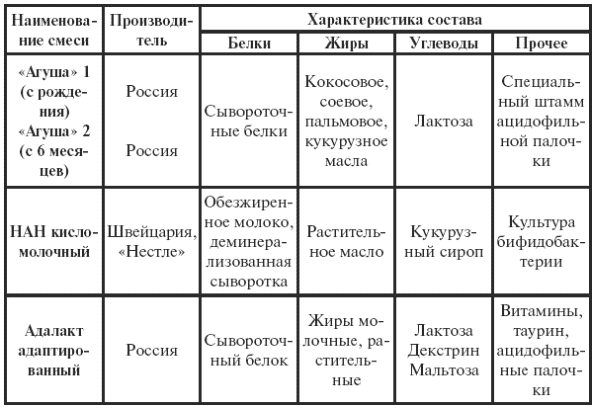 Обязательно производятся мероприятия по забору биологических выделений для лабораторной диагностики: испражнения собирают в пробирку с глицериновой смесью, рвотные массы или промывные воды желудка – в стерильную банку, материал для вирусологического исследования помещают в стерильную сухую пробирку. Хронический энтерит Причинами первичного хронического энтерита могут быть неполноценное питание, недостаток белка и витаминов, раздражающее действие пищи, что приводит к нарушению восстановления тонкого кишечника и возникновению атрофии слизистой оболочки. Хронический энтерит может возникать при инфекциях и интоксикациях. Клиника. Основным симптомом является диарея, наступающая после приема пищи, появляются боли, локализующиеся вокруг пупка, урчание, переливание в кишечнике, стул до десяти раз в сутки, водянистый, желтоватый. В испражнениях определяются непереваренные остатки пищи. Дети теряют в весе, появляется бледность, появляются остеопороз и анемия, отмечается пониженный тургор тканей. Хронический энтерит протекает в виде рецидивов и ремиссий. Осложнениями могут быть анемия, отеки, связанные с гипопротеинемией. Лечение в периоде обострения назначается аналогичное лечению при остром энтерите, диета, обогащенная белками, витаминами и микроэлементами, по показаниям – этиотропная терапия, которая включает антибиотики и химиопрепараты, специфические бактериофаги. Выбор этих лекарственных средств определяется этиологией заболевания. Продолжительность курса – от 5 до 7 дней, показанием для отмены препарата является его неэффективность в течение 5–7 дней. Весьма эффективным является назначение, особенно у детей первого года жизни, энтеросорбентов, одним из которых является смекта – сорбент-цитомукопротектор, оказывающий разностороннее действие. Она способна фиксировать на себе и выводить не только патогенные микроорганизмы, их токсины, но и желчные кислоты, кишечные газы, непереваренные углеводы. Смекта проникает в слизистый слой кишечника, увеличивает образование защитного желеобразного слоя и улучшает его качество. Особенно эффективна она при смешанных энтеритах для ликвидации диспептических явлений и нарастания массы тела. Назначение смекты в начале болезни «обрывает», особенно у детей раннего возраста, проявления заболевания. Курс лечения смектой – 5–7 дней, ее можно применять с рождения до 1 года в дозировке 1 пакетик в день, старше 1 года – 1–2 пакетика, от 2 лет – 2–3 пакетика. Их содержимое растворяют в воде и распределяют на несколько приемов. Критерием отмены смекты является стойкая нормализация стула в течение двух суток. Назначается ферментотерапия. Назначаются витамины С и группы В курсом 10–14 дней. Проводится коррекция дисбактериоза кишечника под контролем исследования кала на дисбактериоз. Для этого назначаются комбинированные биопрепараты и пребиотики. Болезнь Крона (регионарный энтерит) Заболевание, протекающее хронически и поражающее разные отделы желудочно-кишечного тракта. Предлагается несколько гипотез возникновения заболевания. Инфекционная причина не вызывает подтверждения. Имеют место также генетическая, аллергическая, иммунная, нейрогенная теории. Данное заболевание отличается комплексным патогенезом, который связан с индивидуальной генетической детерминантой, инфекционным агентом, нарушением иммунологического состояния, пищевыми и другими агентами. При болезни Крона возникают аутоантитела к тканям кишечника. Вначале воспаление поражает подслизистый слой, потом возникают инфильтраты, абсцессы, а затем – свищи. Воспалительный процесс локализуется в проксимальном отделе тонкой кишки, но может локализоваться и в других отделах желудочно-кишечного тракта. В 20 % случаев, кроме тонкого кишечника, охватывает и толстый кишечник. Обычно пораженный участок утолщается, отмечаются отек и гиперемия. Соответствующий участок брыжейки утолщается. На поверхности слизистой оболочки появляются изъязвления, образующие поверхность, покрытую продольными и поперечными изъязвлениями, напоминающую початок кукурузы. Могут образоваться свищи, проникающие в брыжейку. Они возникают между петлями кишок и могут повредить и другие органы. Клиника. У детей при болезни Крона отмечается пестрая картина. Температурная реакция может быть различной – от субфебрильной до 39,5 °C, нередко повышения температуры отсутствуют. Часто отмечаются жалобы на боли в суставах. В начале заболевания прогрессивно снижается аппетит, иногда анорексия носит тяжелый характер и часто сочетается с тошнотой и рвотой. Появляются боли (коликообразные или спазматические) в животе. Они локализуются вокруг пупка в правой подвздошной области, они сопровождаются урчанием, иногда видимой перистальтикой. Диарея вначале отсутствует. Она появляются позднее и имеет перемежающийся характер, иногда профузный. Стул – от трех до десяти раз в сутки. Кашицеобразный, часто имеет белесый цвет, иногда содержит гной. Одним из частых проявлений является снижение веса из-за потери всасывающей способности тонкого кишечника. Отставание в росте отмечается у 50 % больных детей. У некоторых отмечаются артрит и артралгии крупных суставов. Живот обычно слегка вздут, отмечается мягкая консистенция передней стенки живота и повышенная чувствительность в правой подвздошной области. Характерна ассиметрия живота. При локализации патологического процесса в пищеводе отмечаются явления эзофагита. Если грануломатозные элементы отмечаются в стенке желудка, появляется симптоматика хронического гастрита. При воспалительном процессе на слизистой оболочке толстого кишечника отмечается чередование запоров и поносов. В случае поражения аноректальной области наблюдается отек перианальных складок, появление изъязвлений и свищей, которые могут появляться за несколько лет до характерных симптомов заболевания. К внекишечным проявлениям при болезни Крона относятся спондилит, увеит, склерозирующий холангит, сакроилеит. Ряд заболеваний купируются при лечении болезни Крона (стоматит, артрит, гангренозная инодермия). К осложнениям болезни Крона относятся: кишечная непроходимость, расширение толстого кишечника, внутренние свищи, мигрирующий полиартрит. Наиболее частым осложнением является отставание в физическом развитии и более позднее наступление пубертатного периода. Диагностика. Подозрение на болезнь Крона возникает при рецидивирующих болях во второй половине дня и к вечеру, повышении температуры, слабости, потере массы тела в течение нескольких месяцев. Диагноз устанавливается после проведения колоноскопии, ректороманоскопии, контрастного рентгенологического исследования, фиброгастродуоденоскопии. При контрастной рентгеноскопии и рентгенографии выявляется чередование участков пораженного кишечника с неизмененными участками, отмечаются мелкие дефекты наполнения, неравномерное сужение кишечника. Лечение. Ребенку назначается диета, богатая легкоперевариваемыми белками животного происхождения без жиров, но с включением специальных пищевых продуктов, содержащих триглицериды со средними углеводными цепями. Если диагностируется высокий уровень бактериальной микрофлоры в тонком кишечнике, назначаются антибиотики. В острой фазе заболевания могут назначаться глюкокортикоиды из расчета 1 мг/кг в сутки. В случае отсутствия эффекта при лечении саназоприном и глюкокортикоидами назначаются иммунодепрессанты. Кроме этого, проводятся коррекция анемии, электролитных нарушений, витаминотерапия. Хирургическое вмешательство производится при прободении, кровоизлиянии, непроходимости кишечника, наличии свищей. Прогноз. Среди детей младшего возраста смертность довольно высока, у остальных детей отмечается высокая степень инвалидизации. ВОСПАЛЕНИЕ ТОЛСТОГО КИШЕЧНИКА (КОЛИТ) Колит – заболевание, возникающее в результате воспалительно-дистрофических изменений в толстой кишке. Воспалительный процесс может быть ограниченным или распространенным на несколько сегментов. Наиболее часто поражается дистальный отдел толстой кишки (проктит) или прямая и сигмовидная кишки (проктосигмондит). Различают острый и хронический колит. Наиболее часто встречается колит неинфекционный, колит острый язвенный, колит спастический (синдром раздраженного кишечника), хронический неинфекционный колит, колит язвенный. Большую группу колитов составляют инфекционные колиты (дизентерия и др.). Острый неинфекционный колит Острый неинфекционный колит – наиболее часто встречающееся заболевание. Основными причинами колита являются патогенные агенты, поступающие с пищей, индивидуальная идеосникрозия к некоторым компонентам пищи. Часто заболевание связано с употреблением недоброкачественной пищи. Заболевание чаще встречается у детей старшего возраста. Клиника. Основными симптомами являются общее недомогание, боли в животе, тошнота, жидкий стул. Боли возникают в результате кишечного спазма и локализуются в подвздошной области. Больные ощущают давление в области прямой кишки. Стул – частый, каловые массы – зловонные, затем утрачивают каловый характер, постепенно замещаются слизью с кровью. При обследовании ребенка обращается внимание на бледность, снижение тургора тканей при обезвоживании. Язык сухой, обложен. Резко выражен метеоризм. Сухость во рту. Развивается гипотермия, черты лица заостряются, выделяется мало мочи. Диагностика основывается на анамнезе, обследовании больного, проведении ректороманоскопии, при которой обнаруживается отек слизистой оболочки толстого кишечника. Обычно она разрыхлена, полнокровна, покрыта слизью и гноем. Лечение. Проводится промывание желудка, назначение слабительного. Назначается щадящая диета, состоящая из чая без сахара, рисового отвара, слизистых супов, протертых каш. При наличии болевого синдрома назначают симптоматические средства. Хронический колит представляет собой полиэтиологическое заболевание, характеризующееся воспалительно-дистрофическими процессами в толстом кишечнике. Чаще заболевание наблюдается у детей школьного возраста. Причиной заболевания часто являются острые инфекционные колиты (дизентерия, сальмонеллез и др.), недостаточно адекватное лечение глистной инвазии, однообразное нерегулярное питание. Развитию заболевания могут способствовать хронические очаги инфекции. Обычно острые кишечные инфекции вызывают дегенеративные изменения в слизистой оболочке и нервно-мышечном аппарате кишечной стенки, которые являются основой последующего развития хронического небактериального воспалительного процесса в толстой кишке. Клиника. Основными симптомами являются боли в животе ноющего характера, усиливающиеся после приема пищи и уменьшающиеся после дефекации, и нарушения стула. Стул обычно скудный, частый, со слизью, нередко бывает после еды, иногда развиваются и запоры. Появляются неприятный вкус во рту, отрыжка. При пальпации живота отмечается болезненность по ходу толстого кишечника. Интенсивность болевого синдрома снижается после отхождения газов. Нарушения стула: диарея, запор или их чередование, – сопровождаются ухудшением состояния. При поражении верхних отделов толстой кишки стул остается нормальным, при развитии проктосигмондита – скудный. При развитии запоров отмечаются боли по типу кишечной колики. Стул может иметь вид овечьего кала с наличием большого количества слизи. Диагностика. Для уточнения диагноза используются бактериологическое, рентгенологическое исследования толстой кишки. Бактериологическое исследование кала определяет снижение нормальной флоры кишечника, сопровождающееся нарушением его функциональных свойств. На этом фоне возрастает число условно-патогенных бактерий – протея, стафилококков, кандид. При рентгенологическом исследовании определяются спастически суженные участки толстой кишки. При эндоскопическом исследовании определяются отек, зоны гиперемии и атрофические изменения слизистой оболочки толстого кишечника. Возможно наличие эрозивных участков. При копрологическом исследовании определяются патологические примеси в кале: кровь, слизь, гной. Лечение. В период обострения назначается механически и химически щадящая диета: белые сухари, некрепкие бульоны с добавлением слизистых отваров, паровые блюда из рубленого мяса, каши, яйца всмятку, омлеты, кисели. В случае улучшения состояния диета расширяется, и разрешаются овощи и фрукты. При склонности к запорам в диету вводятся свекла, морковь, сливовый, абрикосовый соки, яблоки, хлеб с повышенным содержанием отрубей. При чередовании поносов и запоров назначаются молочные пшеничные отруби в дозе 1 ч. л. 3 раза в день. Назначаются и минеральные воды («Ессентуки» № 17) по 1/3-1/2 стакана перед едой. При наличии жидкого стула назначаются вяжущие средства, особенно показаны отвары трав, включающие ромашку, зверобой, кору дуба, граната. Рекомендуется курс длительностью 1 месяц по 1 ч. л. 5–6 раз в день. Каждые 10 дней травы меняются. С целью восстановления проницаемости клеточных мембран, стимуляции нормальной микрофлоры назначаются витамины С и группы В курсом по 10–15 дней. Неспецифический язвенный колит представляет собой неинфекционное воспалительное заболевание с хроническим течением и с некротическим поражением слизистой оболочки ободочной и прямой кишок. Причины неинфекционного язвенного колита точно не установлены, существуют иммунная, инфекционная, аллергическая теории. Вероятнее всего, в основе заболевания лежит изменение иммунно-аллергической реакции организма, особенно толстого кишечника, к различным инфекционным, пищевым, психотравмирующим и другим воздействиям. В последние годы аутоиммунная теория получает все больше подтверждений. Согласно ей считается, что в возникновении неспецифического язвенного колита имеет значение фактор выработки антител клеточным белкам в патологически измененной толстой кишке, что вызывает взаимодействие между антигенами, в качестве которых в этой реакции выступает стенка толстой кишки, и антителами. В результате возникают изменения в различных отделах толстой кишки, формируются некротические язвенные очаги, слизистая оболочка набухает, гиперемируется, изъязвляется, утрачивает свою целостность. Кишечная стенка может перфорироваться. При рубцевании язв возникает деформация толстой кишки. Классификация По течению выделяют следующие формы: 1) острую; 2) рецидивирующую; 3) непрерывную. В зависимости от локализации процесса различают: 1) дистальную ограниченную форму; 2) левостороннюю; 3) субтотальную; 4) тотальную. По степени тяжести выделяются: 1) легкая форма; 2) среднетяжелая форма; 3) тяжелая форма. По степени активности неспецифический язвенный колит различают: 1) минимальной активности; 2) средней активности; 3) высокой активности. Клиника. У детей отмечается многообразие форм заболевания. У большей части детей заболевание начинается постепенно с появления температуры, болей в животе, запоров, у детей раннего возраста имеются признаки интоксикации. При вовлечении в процесс всего толстого кишечника отмечается тяжелое состояние ребенка: высокая температура, боли в животе по ходу толстой кишки, кроваво-слизистый понос, сильная интоксикация. Подострые и хронические формы протекают с субфебрилитетом, артралгиями, интермитирующими болями в животе, предшествующими дефекации, слабостью. В начале заболевания кал оформлен или кашицеобразный. При острой форме клиническая картина может быть выражена следующим образом: преобладающим симптомом является жидкий стул с частотой до двенадцати раз в сутки, каловые массы кашицеобразные или водянистые с примесью крови и слизи, гноя; появляются непостоянные боли в животе; могут отмечаться усиление перистальтики, урчание, тенезмы и испражнения с примесью видимой крови. При неспецифическом язвенном колите часто появляются симптомы, не являющиеся характерными для пищеварительной системы: 1) бледность; 2) уртикарная сыпь; 3) узловатая эритема; 4) конъюнктивит; 5) иридоциклит; 6) афтозный стоматит; 7) немотивированное повышение температуры; 8) болезненность крупных суставов. Осложнениями могут быть: анемия, массивные кровотечения, стеноз просвета кишечника с развитием кишечной непроходимости, вторичная кишечная инфекция, перфорация кишечника с развитием перитонита, анемия, поражения суставов. При объективном исследовании отмечаются бледность, потеря в весе, признаки авитаминоза, болезненность по ходу толстого кишечника, увеличение печени. Характерными являются эмоциональная лабильность, угнетенность. При легком течении заболевания состояние больных удовлетворительное, стул не чаще четырех раз в сутки, в испражнениях небольшая примесь крови, гемоглобин не ниже 110 г/л, заболевание носит рецидивирующий характер, ремиссия длится по 2–3 года. При среднетяжелом течении отмечается стул до шести раз в сутки с примесью умеренного количества крови, выявляются субфебрилитет, тахикардия, снижение массы тела. Заболевание непрерывно рецидивирует. Гемоглобин снижается до 90 г/л, СОЭ ускоренно, отмечается умеренный лейкоцитоз. Тяжелое течение характеризуется стулом до восьми раз в сутки со значительным количеством крови, отмечается повышение температуры, выражены тахикардия, резкое снижение массы тела, гемоглобин ниже 120 г/л, СОЭ – свыше 35 мм/ч. Диагностика основывается на анамнезе, объективном обследовании и лабораторно-инструментальных методах. При иригоскопии отмечается укорочение и сужение толстого кишечника, обнаруживаются дефекты слизистой оболочки. При ректоскопии – отечность, диффузное покраснение, при прогрессирующем процессе – эрозии и язвы, иногда покрытые гнойным налетом. При биопсии слизистой прямой кишки обнаруживаются инфильтраты, содержащие моно– и полинуклеарные клетки, эрозии слизистой, абсцессы, крипты. Лечение назначается в первую очередь диетическое в виде стола 4б и стола 4в, которые уменьшают воспаление, бродильные и гнилостные процессы в кишечнике, способствуют нормализации его функции. В диете – физиологически нормальное содержание белка при небольшом ограничении жира. Исключаются продукты, богатые азотистыми экстрактивными веществами, пуринами, щавелевой кислотой, эфирными маслами, продуктами окисления жиров, возникающих при жарении. Блюда готовятся отварные, реже – тушеные. Протирают жилистое мясо и богатые клетчаткой овощи, муку и овощи не пассируют. Исключаются очень холодные блюда. Следует избегать молока и молочных продуктов, так как у детей возникает приобретенная лактозная недостаточность. Из фруктов предпочтение отдается бананам, дыням, тыкве, яблокам, желе из айвы и другим фруктам, содержащим пектины. Стол 4б назначается в стадии затухания при хроническом процессе. Основная цель диеты – обеспечить питание при нарушении физиологической функции кишечника, снизить воспалительные явления, исключить процессы брожения и гниения, обеспечить умеренное химическое и механическое щажение. Все блюда готовятся в протертом, вареном или запеченном виде без грубой корки. Стол 4в назначается при хронических процессах в период ремиссии. Основная цель – обеспечить питание при нарушении физиологической функции кишечника, способствовать восстановлению и стабилизации функции кишечника. Вся пища готовится в измельченном виде, овощи – непротертые, отварную рыбу и мясо можно подавать кусками. Диета назначается на 2–4 недели с переходом на рациональное питание. Из медикаментов предпочтение отдается сульфасалазину в течение 20–30 дней, после чего назначается поддерживающий курс лечения в течение месяца до нормализации данных биопсии. Антибиотики и сульфаниламидные препараты назначаются для подавления жизнедеятельности вторичной микрофлоры. Из симптоматических средств назначаются спазмолитики, М-холинолитики. Лечение дисбактериоза. Важным является благоприятный психоэмоциональный климат и поддержание психотерапевтического воздействия окружающих. При отсутствии эффекта от консервативного лечения показано хирургическое вмешательство. Прогноз для детей младшего возраста благоприятнее, чем для юношеского. Он зависит от своевременной постановки диагноза, применения комплексного лечения. Синдром раздражения толстой кишки У многих здоровых грудных детей в первые шесть месяцев жизни после каждого кормления наступает дефекация. Такой позыв вскоре после начала кормления или после его окончания наблюдается и у более старших детей. Считается, что имеют значение наследственный фактор, а также психосоматические нарушения, которые приводят к повышению тонуса парасимпатического нерваи к повышению перистальтики толстого кишечника. Клиника. В большинстве случаев дети заболевают в возрасте от 6 до 18 месяцев жизни. В этих случаях стул наблюдается от 3 до 6 раз в день, преимущественно в утренние часы. Первое испражнение обильное, частично оформленное, последующие – в малом объеме, водянистые или кашицеобразные, содержат слизь, непереваренную пищу, кровь. Дети страдают от вздутия живота и колик. Аппетит у детей не страдает, масса тела нормальная или превышает возрастные нормы. Применение диеты не оказывает влияния на клинические симптомы. При инфекциях верхних дыхательных путей и смене зубов возможны рецидивы. Отмечается повышение количества аммиака, связанное с преобладанием гнилостных процессов. Диагноз ставится на основании анамнестических данных, объективного обследования, физического развития, динамики частоты стула и изменения характера испражнений. Наиболее эффективными лечебным мероприятием является перевод ребенка на свободный режим питания. Из пищи исключаются холодные напитки и блюда, грубая клетчатка, кислые фрукты и другие, которые возбуждают гастро-цекально-ректальный рефлюкс, усиливающий перистальтику кишечника, в результате чего наступает его преждевременное освобождение. Из медикаментозных препаратов назначаются средства, успокаивающие перистальтику. Хронический спастический колит рассматривается как функциональное заболевание кишечника. Причиной возникновения колита может являться недостаточное питание, не содержащее объемистой, богатой шлаками пищи, а также подавление позыва к дефекации. Клиника. Отмечается задержка дефекации. Характерны испражнения в виде овечьего кала, опорожнение кишечника происходит в несколько приемов. Иногда с калом выделяется слизь. У детей отмечаются повышенная утомляемость, бессонница. Диагностика. Рентгенологически отмечается задержка контрастной массы в толстом кишечнике. Лечение. Назначается правильный пищевой режим в соответствии с возрастом ребенка. Назначается богатая грубыми волокнами пища: черный хлеб, крупы, овощи. Вырабатываются навыки опорожнения кишечника в определенное время. Устраняются воспалительные процессы слизистой оболочки кишечника, такие как трещины прямой кишки. Клизма и слабительные средства применяются при длительном отсутствии самостоятельного стула. НАРУШЕНИЕ СОКРАТИМОСТИ ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ (ДИСКИНЕЗИЯ ЖВП) Дискинезия желчевыводящих путей представляет собой расстройства тонуса желчного пузыря и протоков, которые проявляются нарушением оттока желчи из печени и желчного пузыря в двенадцатиперстную кишку. В развитии дискинезии желчевыводящей системы ведущую роль играют нарушения нервной системы, в частности ее вегетативного отдела. Это сопровождается дискоординацией сокращения мышц желчного пузыря и желчных ходов, задержкой выделений желчи. Нередко дискинезия желчных путей возникает на фоне хронических очагов инфекции (хронический тонзиллит, гайморит и др.). Дискинезии могут быть синдромом общего невроза. Развитию дискинезий способствуют аномалии развития желчных ходов, перегибы протоков, спайки. При беспорядочном режиме питания наблюдаются количественные и качественные изменения состава желчи, нарушения выделения ее в двенадцатиперстную кишку. К дискинезии приводят травмы, перенесенные инфекции, глистные инвазии, лямблиоз кишечника, интоксикации. Имеют значение наследственная предрасположенность, малоподвижный образ жизни. Дискинезии подразделяются на первичные, к которым относятся изменения нейрогормональных механизмов (они развиваются при интоксикациях на фоне аллергических заболеваний, эндокринно-гормональных нарушений, невроза), и вторичные, которые развиваются рефлекторно при заболеваниях органов брюшной полости по типу висцерально-висцеральных рефлексов, присоединяясь к желчнокаменной болезни. Нарушения моторики желчных путей и гипертензия приводят к изменению нормального кровотока в желчном пузыре и желчном протоке, что обусловливает гипоксию с последующим изменением клеточных мембран и биохимических процессов в клетках слизистой желчного пузыря и печени. Преобладание тонуса парасимпатической или симпатической нервной системы приводит к стойким спазмам или гипотонии сфинктеров желчевыводящей системы. Клиника. Различают две формы дискинезии желчного пузыря: гипертоническую с повышением тонуса желчного пузыря и протоков, и гипотоническую, которая характеризуется снижением тонуса и двигательной активности желчного пузыря. Клинически при гипертонической дискинезии отмечаются приступообразные боли в правом подреберье и области пупка. Боли могут отдавать в правое плечо или лопатку. Они носят колющий или режущий характер. Иногда появляются диспептические расстройства. Отмечаются симптомы общего порядка: повышенная утомляемость, раздражительность, головные боли, потливость. При обследовании ребенка отмечается болезненность в области желчного пузыря. Увеличения печени не отмечается. На УЗИ, холецисто– и эхографии выявляются уменьшенные размеры желчного пузыря и быстрое его опорожнение после желчегонного завтрака более чем на 50 %. При гипотонической форме дискинезии имеются постоянные ноющие боли, чувство распирания в правом подреберье и вокруг пупка. Ребенок жалуется на горечь во рту, у него появляются отвращение к жареной и жирной пище, отрыжка, тошнота, рвота, неустойчивый стул. Выражен астеновегетативный синдром. При пальпаторном исследовании живота определяется увеличенный желчный пузырь. На УЗИ, холецисто– и эхографии определяется увеличенный в размерах желчный пузырь с нормальным или замедленным опорожнением. Диагностика проводится на основании анамнеза, клинических, лабораторных данных. На УЗИ, холецистографии отмечаются нарушения сократительной способности желчного пузыря, признаки застоя желчи, аномалии желчного пузыря. Лечение. Назначается стол № 5, механически, химически, термически щадящее питание. Исключаются из диеты экстрактивные вещества (крепкие бульоны), эфирные масла (лук, чеснок), холестерин (яйца). Все блюда – в вареном виде. Дополнительно назначается пища с пищевыми волокнами и липотропными веществами. Количество поваренной соли ограничивается до 4 г в сутки. При гипомоторной дискинезии показаны продукты с желчегонным эффектом (сливочное и растительное масла, яйца, сливки, сметана, черный хлеб, овощи и фрукты). При гипермоторной дискинезии нельзя употреблять ржаной хлеб, горох, холодные напитки, мороженое. Пищу дают 4–5 раз в день в теплом виде. Используются приготовление пищи на пару, минеральные воды низкой минерализации с малым содержанием газа в теплом виде небольшими порциями. При гипотонии желчного пузыря рекомендуются минеральные воды комнатной температуры «Арзни», «Трускавец», «Ессентуки» № 17, «Боржоми». При гипертонической форме дискинезии назначаются спазмолитики (платифилин, но-шпа, папаверин). Назначаются и желчегонные препараты типа «Хологон», «Холензим» и др., а также желчегонные травы. Назначаются и седативные средства (препараты брома, валерианы, триоксазин). Из физиотерапевтических процедур назначаются аппликации парафина, озокерита, электрофорез с папаверином и новокаином, теплые хвойные ванны. При гипотонической форме применяют желчегонные средства, усиливающие отток желчи. Проводится тюбаж по методу Демьянова. Назначаются препараты тонизирующего действия типа элеутерококка, пантокрина. Назначаются физиотерапия тонизирующего типа, углекислые ванны с температурой 34–35 °C. ГЛАВА 4. БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ ЧРЕЗМЕРНЫЙ РОСТ (ГИГАНТИЗМ) Изменения размеров тела, связанные с нарушением выработки гормонов в организме человека. Избыточная продукция гормона роста у молодых людей в период интенсивного развития костей приводит к чрезмерному увеличению размеров тела в длину – гигантизму. После раскрытия зон роста костей может возникнуть акромегалия – увеличение отдельных частей тела, чаще всего конечностей. Нередко признаки акромегалии бывают и при гигантизме даже у детей и подростков, а после прекращения роста признаки акромегалии становятся более выраженными. Гигантизм, возникающий при избытке соматотропного гормона, продуцируемого гипофизом, встречается крайне редко. Его причиной чаще всего служит доброкачественная опухоль гипофиза. Предполагают, что в ряде случаев гигантизм и акромегалия могут развиваться при наличии опухолевых разрастаний в области гипоталамуса – отдела головного мозга, отвечающего за постоянство внутренней среды организма, половое влечение, пищевые потребности (жажду, голод) и многое др. Было отмечено, что опухоли гипоталамуса способствуют повышенной выработке гормона роста. Признаки заболевания. В большинстве случаев ускоренный рост становится очевидным в подростковом периоде – от 8 до 14 лет, но может проявиться уже в возрасте 5 лет. Конечный рост иногда достигает 250 см и больше. Конечности очень длинны по сравнению с длиной тела. По окончании роста к патологическим признакам присоединяются черты акромегалии. Она заключается главным образом в увеличении конечностей и черт лица, а патологический рост характеризуется увеличением фактически всех отделов тела. Объемы черепа увеличиваются, нос становится широким, подбородок удлиняется, часто увеличивается язык, черты лица округляются. Из-за чрезмерного роста нижней челюсти зубы становятся редкими, лицо принимает грубое выражение. Пальцы на руках и ногах растут в основном в ширину, руки и ноги становятся лопатообразными, толстыми. Может быть искривление позвоночника назад – кифоз. К числу ранних симптомов относится быстрая утомляемость. Часто встречается на задержка полового созревания. Признаки повышения внутричерепного давления: сильные головные боли, слабость, – нарушения сознания появляются позднее. При тщательном обследовании обнаруживается нарушение зрения – отсутствует боковое зрение. Лабораторные исследования. Уровень гормона роста в крови повышается, достигая иногда 400 нг/мл. Отмечено, что его количество значительно увеличивается во время глубокого сна. Растущая опухоль (аденома) может нарушить выработку других гормонов передней доли гипофиза – гонадотропинов, участвующих в половых функциях, – фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и пролактина. Иногда повышается уровень пролактина. На рентгеновских снимках головы могут быть видны расширения костей внутренней части черепа и придаточных пазух носа, расположенных в лицевой части. Часто наблюдается сетчатый рисунок костей пальцев верхних и нижних конечностей и утолщение бугра пяточной кости. Процесс окостенения не нарушен. Опухоль развивается очень медленно. При отсутствии лечения болезнь может затянуться на многие годы. Методы диагностики. В первую очередь следует подумать о наследственно высоком росте. Высокие люди сложены пропорционально и лишены каких бы то ни было признаков повышенного внутричерепного давления. Быстрый рост детей в подростковом возрасте – это явление, которое в дальнейшем проходит; они, хотя и могут быть высокими, но не достигают гигантского роста. Часто необычайно высокими бывают дети с преждевременным половым развитием, но они тоже не становятся гигантами, так как у них рано прекращается рост костей, и длина тела не увеличивается. Высокорослые нелеченые больные с заболеваниями щитовидной железы отличаются по признакам болезни. Для них характерны раздражительность, плаксивость, повышенная потливость, выпадение волос, мышечная слабость и т. д. При этом уровень гормона роста у них низкий. Лечение, если возможно, оперативное, особенно при признаках повышенного внутричерепного давления. При отсутствии таких признаков глазных поражений, как отек зрительных нервов и выключение бокового зрения, эффективным может оказаться лучевая терапия и препарат бромокринтин. МОЗГОВОЙ ГИГАНТИЗМ (СИНДРОМ СОТОСА) Для этого заболевания характерен быстрый рост, а отличительной особенностью является то, что уровень гормона роста в крови остается в пределах нормы. В основе развития мозгового гигантизма лежит мозговое нарушение. В большинстве случаев рост и масса тела больного с раннего возраста превышают 90 %, возможно увеличение черепа. Ребенок быстро растет, и к возрасту 1 года длина его тела на 97 % превышает норму. Ускоренный рост продолжается в течение 4–5 лет, а затем ребенок растет с нормальной скоростью. Переходный период обычно наступает в обычные сроки или несколько раньше. Характерны большие кисти и стопы с утолщенным слоем подкожной жировой ткани. Голова большая, нижняя челюсть выступает вперед, глаза широко расставлены. Больной неловок, походка его неуклюжа, он абсолютно не спортивен, с трудом учится ездить на велосипеде и выполнять любые упражнения, требующие координации движений. Все это почти всегда сопровождается отставанием умственного развития разной степени, но не прогрессирующим. На рентгеновских снимках можно увидеть большой череп, высокую крышу глазниц, неизменное, но несколько наклонное кзади турецкое седло (внутренняя кость черепа) и увеличенное расстояние между глазницами. Степень окостенения скелета соответствует росту больного. Концентрация гормона роста в сыворотке находится в пределах нормы, а уровень промежуточных продуктов при обмене половых гормонов слегка повышен. Причина заболевания неизвестна. Описанные признаки заболевания могут быть связаны с нарушением функции в головном мозге. Для больных повышен риск таких злокачественных заболеваний, как рак печени, опухоли яичников и слюнных желез. КАРЛИКОВЫЙ РОСТ (НАНИЗМ) Карликовый рост – чрезмерно уменьшенные размеры тела. Явным признаком снижения функций желез головного мозга является значительное замедление роста в детском возрасте, которое ведет к карликовости. В 1/3 случаев это обусловлено опухолью гипофиза; но в большинстве случаев пониженная деятельность гипофиза является первичным заболеванием и передается по наследству. Основные признаки заболевания связаны со снижением выработки гормона роста – соматотропина – в организме человека, но иногда отмечается недостаточность и других гормонов гипофиза (тиреотропных). При опухоли, расположенной в районе перекреста зрительных путей, отмечается понижение зрения. Сочетание сахарного диабета и карликового роста указывает на наличие опухоли. Обычно замедление роста обнаруживается на втором-третьем году жизни, вес при рождении нормален. В детском возрасте наблюдается одинаковое уменьшение роста во всех частях тела, пропорции тела нормальные. Однако такие же пропорции, присущие детскому возрасту, остаются и у взрослых. Голова большая по сравнению с туловищем, лицевая часть маленькая, особенно малы выступающие части лица – нос, подбородок. Половое созревание запаздывает или вообще не наступает, половое оволосение не появляется, половые органы недоразвиты. Взрослый карлик выглядит как увядший ребенок, кожа покрыта морщинами. Отставания в умственном развитии обычно нет. Соматотропный гормон играет важную роль в обмене веществ. Он влияет на обмен белков, что определяет его влияние на процессы роста. Кроме того, он оказывает существенное влияние на обмен углеводов и жиров, под влиянием гормона роста организм использует для получения энергии большое количество сахара. Поэтому низкий уровень глюкозы в крови является одним из физиологических стимулов повышения выработки гормона роста, что является одним из главных критериев диагностики. Действие этого гормона представляет собой трехступенчатый процесс. Прежде всего он стимулирует выделение вырабатываемого в промежуточном отделе мозга полпептида, который способствует росту костной ткани. Гормон роста непосредственно не влияет на рост костей, но стимулирует в печени выработку гормона соматомедина, который непосредственно регулирует костный рост. Таким образом, в результате недостаточного образования гормона роста развивается нанизм. При карликовости, обусловленной нарушениями в работе гипофиза, отмечают признаки недостаточности других гипофизарных гормонов. В части случаев имеет место недостаток секреции только гормона роста, в других более или менее выражена недостаточность секреции других гормонов. Сниженная активность тиреотропного гормона, который стимулирует деятельность щитовидной железы, не приводит к тяжелым изменениям, и не появляются характерные признаки. Нет у карликов снижения уровня интеллекта, при назначении препарата тиреоидина рост не изменяется. Гипогонадизм – недоразвитие половых органов и отсутствие вторичных половых признаков (оволосения) в подростковом возрасте является вторичным последствием уменьшения уровня половых гормонов, а именно, гонадотропина, которое обнаруживается во всех случаях этого заболевания. Иногда карликовость сопровождается ожирением. Полная картина выпадения функции гипофиза в детском возрасте встречается редко, однако разрушение гипофиза под влиянием опухоли может иметь место. Карликовый рост (нанизм) – низкий рост. Карликом считается взрослый, рост которого не превышает 120–130 см, в детском возрасте нанизм отмечается в том случае, если рост ребенка более чем на 40 % отстает для данного возраста. При отставании на 20 % говорят о низком росте. Причины карликового или низкого роста многообразны. Кроме генетических, гормональных и алиментарных факторов (неполноценного или недостаточного питания), на рост оказывают влияние и различные заболевания отдельных органов. Наиболее частыми причинами нанизма и низкого роста являются следующие. 1. Эндокринные заболевания – нарушения всех видов обмена, уменьшение количества гормонов щитовидной железы, преждевременное половое созревание, недоразвитие половых желез. 2. Хроническое голодание или одностороннее питание. 3. Заболевания отдельных органов. 4. Задержка в развитии из-за врожденных заболеваний различных органов: печени, почек, головного мозга, сердца и легких. 5. Заболевания костей – хондродистрофия (укорочение конечностей), рахит, заболевания позвоночника. 6. Первичный нанизм – наследственное заболевание, наблюдается в единичных случаях. Болезни костей, протекающие с уменьшением роста. Ахондроплазия не слишком редкое заболевание, часто наследуемое. При этом заболевании отмечается замедление роста костей, что связано с разрастанием клеток хряща. Кости растут в длину медленно, но их поперечный рост нормален. В этом случае конечности будут короткими, утолщенными, иногда искривлены. В результате этого в более тяжелых случаях появляется нанизм, в более умеренных – значительное отставание в росте. При этом длина туловища нормальна, а конечности очень коротки, особенно их плечевые и бедренные отделы. Пальцы растопырены (пальцы-остроги), за исключением большого все остальные пальцы одинаковой длины; часто имеет место искривление позвоночника вперед – лордоз. Развитие лицевой части черепа отстает от развития мозговой его части, основание носа часто погружено. Гормональных или генитальных изменений не обнаруживается, половое созревание происходит нормально, умственное развитие также обычно нормальное. На рентгеновских снимках выявляются толстые короткие кости и широкие бугорчатые неправильные линии участков роста у больного. Лечения за исключением возможного ортопедического вмешательства путем хирургического лечения искривлений туловища и конечностей нет. Гормон роста не оказывает влияния на эту форму болезни. Гаргондизм (болезнь Пфацидлера-Херлера) Название заболевания происходит от названия уродливых фигур, которые изображались на готических соборах. Это наследственное заболевание, связанное с нарушением обмена веществ. В мозге, селезенке, печени, сердце и других органах в избыточном количестве накапливаются мукополисахариды. Характерно повышенное выделение хондроитина. Причины возникновения этого заболевания неизвестны. Признаки заболевания. Картина заболевания своеобразна уже в грудном возрасте. Голова большая, вытянута челноком, внутренние углы глаз далеко отстоят друг от друга, нос широкий, основание носа погружено, шея короткая, часто встречается катаракта, развивается искривление позвоночника – горб, живот сильно вздут из-за увеличения печени и селезенки. Конечности короткие и часто изуродованы, таз также деформирован. Пальцы короткие, толстые, полностью не выпрямляются. Ребенок значительно отстает в росте. Сердце часто увеличено. Умственное развитие в большинстве случаев резко отстает. Изменений в эндокринной системе не обнаруживается. Специфического лечения нет. Преднизолон снижает выделение серной кислоты, но на другие проявления заболевания не оказывает влияния. Обычно больные не доживают до зрелого возраста. Остеопсатироз Наследственное, врожденное заболевание. Развивается в результате раннего окостенения скелета, вследствие нарушения синтеза коллагена. Болезнь часто проявляется сразу после рождения. Ведущим признаком является повышенная ломкость костей. Переломы костей могут иметь место во внутриутробном периоде, в процессе родов и после них без значительных силовых нагрузок. Если значительные переломы плохо срастаются, то конечности искривляются, появляется наклонность к низкому росту. Кроме того, окостенение черепа незавершенное, могут быть обнаружены значительные дефекты костей в области виска и затылка. Тяжелые случаи заболевания у новорожденных приводят к смерти в раннем возрасте. В более поздно проявляющихся случаях наряду с переломами костей отмечается окраска оболочек глаз в голубой цвет, у некоторых больных в зрелом возрасте возникает разрастание костной ткани во внутренней части слухового прохода, что приводит к глухоте. У отдельных членов семей голубые глазные яблоки – единственное проявление аномалии. Первичное уменьшение роста (нанизм) К этой группе относят разнообразные состояния. Общим для них за исключением низкого роста является отсутствие каких-либо отклонений в выработке гормонов организмом; специфических заболеваний органов или костей также не отмечается; костный возраст соответствует фактическому, половое созревание нормальное. В отдельных случаях можно доказать наследственную природу, когда один или оба родителя низкого роста, в других случаях низкий рост представляет собой единичный случай. При этом дети часто рождаются с низким весом. Нередко обнаруживается особое выражение лица, например «карлик с птичьим лицом». Особый признак – старческая кожа, сухая, с большим количеством морщин. У таких больных наряду с карликовым ростом отмечается рыхлая кожа, жировая подушка истончена; имеет место облысение; нос клювовидной формы, маленький подбородок. Лечение: гормон роста неэффективен, иногда применяются анаболические стероиды, которые повышают мышечный объем, но результаты сомнительны. Единственным эффективным способом лечения являются постоянные внутримышечные инъекции препарата, содержащего гормон роста (СТГ). Но этот препарат очень дорог и широко применяться не может. В период полового созревания лечение гормоном роста сочетают с препаратами метилтестостерона, хорионгонадотропина и детрогена. При пониженной функции щитовидной железы до начала лечения и параллельно ему назначают тиреоидин. Применение анаболических стероидов до 6 лет нецелесообразно. Этим можно добиться некоторого ускорения роста, но конечный результат скорее вреден, нежели полезен. При склонности к увеличению сахара крови следует назначать умеренные дозы АКТГ (адренокортикотропного гормона) или преднизолона. БОЛЕЗНЬ ИЦЕНКО-КУШИНГА Избыточная продукция глюкокортикоидов корой надпочечников может быть обусловлена либо патологией самих надпочечников (опухоль) – синдром Иценко-Кушинга, либо гиперпродукцией АКТГ – болезнь Иценко-Кушинга. Болезнь Иценко-Кушинга – это особого типа ожирение, сочетающееся с повышенным кровяным давлением. Причины заболевания. Более половины случаев опухоли коры надпочечников встречается у детей в возрасте до 3 лет, а 85 % – у детей моложе 7 лет. В настоящее время в качестве причины этого заболевания у детей раннего возраста считают первичное увеличение объема ткани в результате новообразования клеток коры надпочечников. К его характерным признакам относятся окрашенные в черный, коричневый, темно-зеленый, красный цвета узелки. Иногда заболевают только дети в одной семье. Заболевание часто сочетается с миксомами (доброкачественная опухоль) сердца или кожи, опухолями яичек, гипофиза и молочных желез. В возрасте старше 7 лет первое место по частоте среди причин занимает двухстороннее увеличение надпочечников. Признаки заболевания. Болезнь и синдром Иценко-Кушинга по клиническим проявлениям практически не отличаются. Первые признаки могут появиться уже в период новорожденности, а в возрасте до 1 года встречаются у 40 % больных. Среди больных раннего возраста девочек в 3 раза больше, чем мальчиков, и причиной заболевания обычно являются опухоли коры надпочечников – карцинома, аденома. У маленьких детей болезнь проявляется в более тяжелой форме и выражена резче, чем у взрослых. Лицо – крупное, щеки, – выступающие и пылающие (луноподобное лицо), подбородок – двойной, при отложении большого количества жира в области шеи возникает «буйволиный горб», нередко – общее ожирение. Характерно повышение кровяного давления и, как следствие, развитие сердечно-сосудистых заболеваний. Отмечается повышенная восприимчивость к инфекциям. Дети с болезнью Иценко-Кушинга обычно очень слабые. Иногда это заболевание сочетается с врожденными пороками развития. У детей старшего возраста заболевание встречается с одинаковой частотой как у мальчиков, так и у девочек. Помимо ожирения, нередко первым проявлением болезни бывает низкорослость. Постепенно развивающееся ожирение и замедление или прекращение роста вначале могут не сопровождаться никакими другими проявлениями. В числе других возможных проявлений – мелкоточечные кровоизлияния на бедрах и животе. У девочек после начала менструаций иногда наступает полное их прекращение. Больные жалуются на слабость, головные боли, резко снижается их школьная успеваемость. Постоянным симптомом является повышенное кровяное давление. Созревание скелета обычно замедленно, но может быть и нормальным; у детей с признаками заболевания Иценко-Кушинга костный возраст, как правило, опережает хронологический. Нередко отмечают остеопороз, характеризующийся снижением плотности костей, наиболее выраженный на рентгеновских снимках позвоночника. Возможны патологические переломы. Внутренние кости черепа, как правило, не изменены. Характерно нарушение толерантности к глюкозе, нередко – развитие сахарного диабета. На рентгеновских снимках конечностей в ряде случаев отчетливо видно уменьшение массы мышц и повышенное отложение жировой ткани. В ряде случаев опухоли надпочечников смещают почку на пораженной стороне. Диагностике и локализации опухоли помогает компьютерная томография, при которой происходит регистрация процессов, возникающих в различных областях мозга, на множественных снимках, объединив которые получают объемное изображение, и ультразвуковое исследование. Методы диагностики. Часто отмечают полицитемию – увеличение эритроцитов в крови. Концентрация натрия, кальция и калия в крови чаще нормальная, но иногда снижено содержание калия. Уровень гормона надпочечников – кортизола – в крови обычно повышен, но подвержен резким колебаниям. Диагноз ставится на основании характерных признаков болезни. Если у ребенка ожирение, особенно сочетающееся с кровоизлияниями под кожу и повышенным кровяным давлением, часто возникает подозрение на болезнь Иценко-Кушинга. Дети с простым ожирением обычно высокие, тогда как больные данным заболеванием низкорослы и медленно растут. Методы лечения. В случае доброкачественной опухоли надпочечников рекомендовано одностороннее удаление части пораженных тканей, адреналэктомия. Такие аденомы иногда бывают двусторонними, тогда проводят удаление части органа. В том и другом случае удаление опухоли дает отличные результаты. Злокачественные опухоли надпочечников распространяются по всему организму, особенно часто процесс переходит в печень и в легкие, поэтому прогноз может быть неблагоприятным, несмотря на удаление первичной опухоли. Изредка в связи с двухсторонними опухолями приходится прибегать к полному удалению органа. Раньше рекомендовали хирургическое удаление органа, но в настоящее время склоняются к воздействию на гипофиз. Облучение гипофиза у детей вызывает выздоровление, и ему отводят роль начального лечения. К числу возможных послеоперационных осложнений относятся сепсис, панкреатит, плохое заживление раны и внезапное падение кровяного давления, что особенно часто бывает у маленьких детей с болезнью Иценко-Кушинга. В дальнейшем нередко отмечают компенсирующий ускоренный рост, но в основном больные обычно низкорослы. ПОНИЖЕНИЕ ФУНКЦИИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ (ГИПОТИРЕОЗ) Основная функция щитовидной железы заключается в выработке гормонов 1-тироксина (Т4) и трийодтиронина (Т3). Единственная физиологическая роль йода – участие в производстве этих гормонов: суточная потребность в нем составляет 75-150 мкг. В какой бы химической форме йод ни попал в организм, он в конце концов достигает щитовидной железы в форме йодида. Ткань железы обладает способностью захватывать йод, транспортировать и концентрировать его в своих тканях, чтобы затем включить в производство тиреоидных гормонов. Образовавшиеся гормоны хранятся в составе тиреоглобулина в щитовидной железе до того, как будут доставлены к клеткам организма. Тиреоглобулин (ТГ) при нормальных условиях определяется в крови большинства людей в небольшом количестве. Из тиреоглобулина под влиянием активных веществ (протеазы и пептидазы) в кровь всасываются Т4 и Т3. В настоящее время существуют методы определения содержания Т3 в крови, которое в 50 раз меньше содержания Т4. Гормоны щитовидной железы повышают потребление кислорода тканями, стимулируют выработку белков, влияют на рост клеток, обмен углеводов, жиров и витаминов. Функция щитовидной железы регулируется тиреотропным гормоном гипофиза (ТТГ). Производство ТТГ стимулирует тиролиберин, который вырабатывается гипоталамусом. Избыток тиролиберина за счет разрастания клеток приводит к увеличению размеров щитовидной железы, повышенному захвату ими йода и ускорению выработки тиреоидных гормонов. При многих заболеваниях, не связанных со щитовидной железой, снижена продукция Т3. Концентрация Т3 может быть значительно сниженной при нормальных уровнях Т4. Низкая концентрация Т3 приводит к замедлению скорости образования кислорода, выведения вредных для организма веществ и других процессов. Щитовидная железа плода и новорожденного. К 10-12-й неделе внутриутробного развития щитовидная железа плода сформирована и способна захватывать йод и вырабатывать гормоны. До 30-й недели беременности уровень Т3 в крови ребенка очень низкий и практически не определяется, а к моменту родов он увеличивается, достигая 500 мг/л. Максимальная концентрация гликопротеина в крови плода – около 150 мкЕД/л – приходится на период от 20-й до 24-й недели беременности, а к родам постепенно снижается до 100 мкЕД/л. Во время родов выброс гликопротеина повышается; у доношенного ребенка через 30 мин после рождения концентрация гормона в сыворотке крови максимальна, достигая 700 мкЕД/л. В ближайшие 24 ч его уровень быстро падает и в последующие 2 дня продолжает постепенно снижаться до 10 мкЕД/л. Гипотиреоз обусловлен недостаточной продукцией тиреоидного гормона. Нарушение может проявиться в самом раннем возрасте, когда признаки появляются после периода внешне нормального функционирования щитовидной железы, нарушение либо действительно приобретенное, либо только кажется таким, а в действительности обусловлено одним из вариантов врожденного дефекта, который проявляется не сразу. Таким образом, сниженная активность щитовидной железы может быть врожденной и приобретенной. Врожденные формы протекают с резким отставанием в умственном и физическом развитии, поэтому их объединяют под названием «кретинизм». Можно выделить следующие формы. 1. Врожденный гипотиреоз (кретинизм). Может быть как эндемичным (недостаток йода в воде и почве), так и наследственным. Щитовидная железа уменьшена или отсутствует совсем. Протекает вместе с зобом, который у новорожденных может иметь значительные размеры и затруднять дыхание. 2. Гипотиреоидный зоб. Основой заболевания является наследственное нарушение выработки гормона щитовидной железы. Встречается редко. Имеют место различные формы заболевания. Одна из форм часто протекает с глухотой (синдром Пендреда). 3. Приобретенный гипотиреоз. В большинстве случаев проявляется только наличием зоба, но иногда имеют место также симптомы снижения функций щитовидной железы в виде сухости, бледности кожных покровов, выпадение волос на голове, лобке, в подмышечных впадинах, выпадение бровей. Травмы, различные лекарства также могут стать причиной более или менее выраженной гипофункции. 4. Врожденный гипотиреоз. Во многих случаях недостаточность гормона значительная, и ее признаки развиваются в первые недели жизни. В других случаях недостаточность гормона не столь значительна, и проявления болезни отмечаются спустя месяцы и годы после рождения. Причины развития. Самая частая причина врожденного гипотиреоза – нарушение развития щитовидной железы. Частота врожденного гипотиреоза составляет в мире примерно 1: 3800-1: 4000, несколько ниже она в Японии и у лиц негроидного происхождения, проживающих в США. Среди больных детей девочек в 2 раза больше, чем мальчиков. Локализация в языке представляет собой крайний случай нарушения расположения железы. Расположенная таким образом ткань может обеспечивать достаточное количество тиреоидного гормона в течение многих лет; в других случаях недостаточность гормона проявляется в раннем детстве. Хирургическое удаление тиреоидной ткани приводит к снижению уровня гормонов в крови. Недостаточность гормонов возможна при любых пороках развития гипофиза или гипоталамуса. Частота гипотиреоза, обусловленного недостаточностью гликопротеина, составляет 1: 50 000-1: 100 000 новорожденных детей. Врожденный гипотиреоз может быть обусловлен разнообразными нарушениями в производстве тиреоидного гормона. Отличительной особенностью этих нарушений служит развитие зоба, поэтому вызванное ими заболевание называют зобогенным. Частота зобогенного гипотиреоза составляет 1: 30 000-1: 50 000 новорожденных детей. Дефекты передаются по наследству. Признаки заболевания. Среди детей с врожденным гипотиреозом девочек в 2 раза больше, чем мальчиков. Врожденный гипотиреоз редко диагностируется в период новорожденности, так как в это время его признаки еще не вполне развились. Но заподозрить гипотиреоз в первые недели жизни вполне возможно по некоторым признакам. Дети с гипотиреозом часто рождаются с большой массой тела. Самым ранним признаком может быть сильная или слишком затянувшаяся физиологическая желтуха, которая проявляется окраской кожных покровов в желтый цвет, из-за большого количества билирубина в крови, который не выводится из организма в течение нескольких дней. Трудности вскармливания, особенно вялость сосания и отсутствие интереса к окружающему, сонливость и кратковременные приступы удушья во время мероприятий по уходу за ребенком нередко заметны уже на первом месяце жизни. Отмечается увеличенный язык, который с трудом помещается во рту. Дыхательные нарушения, частично связанные с наличием большого языка, проявляются в виде остановки дыхания, шумного затрудненного носового дыхания. Больные дети мало кричат, много спят, едят без аппетита и вообще вялые. Часто отмечаются запоры, плохо поддающиеся обычным видам лечения. Характерны большой живот и пупочная грыжа. Температура тела ниже нормальной, часто даже ниже 35 °C, кожа, особенно конечностей, – холодная и влажная. Возможен отек наружных половых органов и конечностей. Пульс медленный, нередко отмечают шумы в сердце. Частым признаком является также анемия, устойчивая к лечению препаратами. Перечисленные признаки проявляются постепенно, поэтому диагноз нередко ставят не сразу. Заболевание прогрессирует в последующие месяцы. Отставание физического и умственного развития нарастает, и к 3-6-му месяцам развивается полная картина болезни. В случае частичной недостаточности тиреоидного гормона признаки болезни более мягкие, появляются позднее. Грудное молоко содержит довольно много тиреоидных гормонов, в частности Т3, но их недостаточно для защиты вскармливаемого грудью ребенка с врожденным гипотиреозом. Бросается в глаза отставание в умственном развитии: ребенок пассивен, внешняя среда не привлекает его внимания, он сонлив. В дальнейшем отставание становится еще более выраженным: ребенок не говорит. Такие дети поздно начинают сидеть, стоять, ходить, их движения медленны, неуверенны. Все более очевидным становится резкое отставание в росте; при отсутствии лечения карликовость неизбежна. В выраженных случаях характерен внешний вид больного: голова непропорционально велика, конечности короткие. Лицо уродливое, бесцветное, нос – глубоко запавший, лоб низкий, морщинистый, глаза широко расставлены, веки отечны, через раскрытый рот хорошо виден толстый, увеличенный язык. Зубы прорезываются поздно. Шея короткая, толстая; над ключицами и между шеей и плечами могут быть скопления подкожной жировой клетчатки. Кисти рук широкие, с короткими пальцами. Кожа сухая и шершавая, ребенок мало потеет. Кожа может приобретать желтый оттенок, но слизистые оболочки глаз остаются белыми. Кожный слой волосистой части головы утолщен, волосы грубые, ломкие, редкие. Линия роста волос на лбу спущена. Большой родничок не закрыт. Степень отставания физического и умственного развития с возрастом нарастает. Вторичные половые признаки могут появиться поздно, вовсе отсутствовать или развиваться преждевременно. Для гипотиреоза характерна мышечная слабость, но в редких случаях возможно увеличение мышечного объема. Больные дети иногда кажутся из-за этого атлетами, особенно часто увеличиваются икроножные мышцы. Мальчики более склонны к развитию этого симптома. Диагностика. В настоящее время в большинстве стран, в том числе и в России, новорожденные подлежат обязательному скрининг-обследованию, направленному на выявление гипотиреоза (как правило, проводится в роддоме). Лабораторные исследования: 1) уровни Т4 и Т3 в сыворотке крови – низкие или на нижней границе нормы; 2) основной обмен (водный, солевой) резко снижен; 3) величина связанного с белком йода, которая отражает концентрацию гормона, ниже нормальной (3,5 мкг%); 4) содержание холестерина в крови высокое; 5) анемия. Задержку окостенения можно выявить на рентгеновских снимках уже при рождении примерно у 60 % детей с врожденным гипотиреозом; она указывает на некоторую недостаточность тиреоидного гормона еще в период внутриутробного развития. У нелеченных больных расхождение между костным возрастом и хроническим нарастает. В участках роста костей часто видны множественные очаги окостенения; отмечают также деформацию грудных и бедренных позвонков. На рентгеновских снимках черепа видны увеличенные роднички и широкие швы, нередки косточки в швах. Внутренние кости черепа могут быть расширены, в отдельных случаях деформированы и источены. Образование и прорезывание зубов задержано. Целесообразно определение уровня тиреоглобулина в плазме: неопределенно низким он бывает при полном отсутствии ткани железы, в ее присутствии он всегда определяется. Больные с гипотиреозом и зобом нуждаются в более широком обследовании. В запущенных тяжелых случаях диагноз не вызывает затруднений. Наиболее трудно распознавание более умеренных случаев. Тяжесть клинической картины может значительно изменяться в зависимости от степени дефицита функционирующей ткани железы. Среди ранних признаков заболевания следует выделить толстый язык, запоры, замедленное развитие и отсутствие интереса к окружающей среде. Большую помощь в постановке раннего диагноза оказывают исследование йода, связанного с белками, электрокардиограмма и исследование обмена веществ, а также рентгеновские снимки костей руки. Эти исследования позволяют исключить болезнь Дауна и другие причины задержки развития. Иногда схожие признаки заболевания проявляются при снижении функций гипофиза. В этом случае функция щитовидной железы нормализуется при назначении тиреостимулирующего гормона. Для различения отдельных форм гипотиреоза применяется меченый изотоп йода. При гипотиреозе, протекающем без образования зоба, величина поглощения меченого йода понижена, при кретинизме с зобом – повышена, при гипотиреозе, связанном с врожденными дефектами развития, она в большинстве случаев нормальна, при этих формах необходимо проводить тщательные биохимические исследования крови и мочи. Без лечения больные дети становятся умственно отсталыми карликами. Лечение тиреоидным гормоном способствует нормализации роста, окостенению скелета и половму развитию. Что касается умственного развития, то его предсказать труднее. Тиреоидный гормон имеет критическое значение для нормального развития мозга в первые месяцы после рождения. Поэтому чтобы избежать необратимого повреждения мозга, необходимо как можно раньше поставить диагноз и начать эффективное лечение. В целом чем больше недостаточность тиреоидного гормона в первые недели жизни, тем менее благоприятен прогноз в отношении умственного развития. Больные, выявленные до появления клинических признаков и получающие адекватное лечение с 1-го месяца жизни, в возрасте 6 лет интеллектуально полноценны. Прогнозировать развитие детей с проявлениями болезни гипотиреоза уже на первых неделях жизни и отсутствием признаков тиреоидной ткани на сканограммах при компьютерной томографии следует с осторожностью. При более позднем проявлении гипотиреоза нормальное умственное развитие значительно вероятнее; для детей с гипотиреозом, приобретенным в возрасте старше 2 лет, адекватно леченых, прогноз умственного развития хороший. Однако даже временный перерыв в заместительной терапии может привести к необратимым последствиям. Методы лечения. Заместительная терапия тиреоидным гормоном рекомендована и эффективна при гипотиреозе независимо от его причины. Используется также лечение собственно действующим веществом – трийодтиронином. Начальной дозой является 20 мкг – 1 таблетка. Лечение натрий-L-тироксином обеспечивает необходимый уровень Т4 и Т3. Потребность детей старшего возраста составляет около 4 мкг/кг, суточная доза может быть 100–150 мкг; к дозам выше 200 мкг/сут. приходится прибегать лишь в редких случаях. Контролем за адекватностью лечения служат концентрации Т4 и гликопротеина в крови, которые следует поддерживать в нормальных пределах (› 80 мкг/л), особенно на первом году жизни. У детей в возрасте 8-13 лет при длительном лечении (до 4 месяцев) могут возникнуть головные боли, потеря сознания, нарушения сна, аппетита. У детей старшего возраста, преодолевших задержку роста, убыстрение роста становится отличным показателем адекватности лечения. В оценке тяжести состояния определенную помощь может оказать исследование содержания йода, связанного с белком крови. Общее беспокойство, повышенная температура, похудание, увеличение частоты сердечных сокращений, повышение основного обмена вещества указывают на передозировку. ПОВЫШЕНИЕ ФУНКЦИИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ (ГИПЕРТИРЕОЗ) Гипертиреоз обусловлен избыточной выработкой тиреоидного гормона и в детском возрасте связан с токсическим зобом (болезнь Грейвса). В числе других редких причин гипертиреоза в детском возрасте можно назвать токсический одноузловой зоб (болезнь Пламмера) – доброкачественную опухоль щитовидной железы, вызывающую повышение уровня ее гормонов, раковую опухоль щитовидной железы, острое гнойное воспаление щитовидной железы (тиреоидит). Гипертиреоз, связанный с избыточной секрецией тиротропина, встречается редко и в большинстве случаев обусловлен опухолью гипофиза. У детей, рожденных матерями, страдающими болезнью Грейвса, в период новорожденности возможен гипертиреоз в виде классической болезни Грейвса. Базедова болезнь, или болезнь Грейвса, в детском возрасте встречается очень редко. Чаще отмечается в подростковом возрасте, особенно у девочек. В развитии болезни существенную роль играют иммунные факторы. У больных часто отмечают увеличение вилочковой железы и лимфатических узлов, увеличение селезенки. В организме больных вырабатывается иммуноглобулин, который связывается с гликопротеином и при этом стимулирует процесс, в норме запускаемый лишь тиротропином. Указанная последовательность приводит к увеличению количества гормонов щитовидной железы. Болезнь Грейвса – единственная форма заболеваний щитовидной железы, причиной которой служат антитела, стимулирующие эндокринные клетки. Признаки заболевания. Возраст примерно 5 % больных гипертиреозом не превышает 15 лет; пик частоты приходится на подростковый период. Болезнь Грейвса может начаться в возрасте от 6 недель до 2 лет, причем девочки заболевают в 5 раз чаще, чем мальчики. Течение и признаки болезни весьма разнообразны, но в целом процесс протекает не столь молниеносно, как бывает у многих взрослых. Признаки заболевания развиваются постепенно. Диагноз обычно ставят через 6-12 месяцев после начала болезни. Самым ранним проявлением у детей может быть эмоциональная неустойчивость, сопровождающаяся повышенной двигательной активностью. Дети становятся возбудимыми, раздражительными, плаксивыми; снижается школьная успеваемость. При вытянутых руках отмечается дрожание пальцев. Волчий аппетит не сопровождается прибавкой массы тела или ребенок даже худеет. Щитовидная железа увеличена на ощупь, может быть увеличена на вид. Классической триадой признаков при базедовой болезни является пучеглазие, тахикардия и зоб. Обнаруживаются также три глазных симптома: Грефе – отставание верхнего века при взгляде вниз, Мебиуса – потеря способности фиксировать взгляд на близком расстоянии, Штельвага – кажущееся увеличение глазной щели за счет сморщивания верхнего века. Кожа гладкая, влажная от пота, наблюдается покраснение. Нередко больные отмечают слабость мышц, иногда она настолько сильная, что приводит к падениям, спотыканиям. Сердцебиение, одышка не только неприятны для больного, но и угрожают жизни. Дети с гипертиреозом обычно высокие, окостенение скелета опережает хронологический возраст, но половое развитие не нарушено. Тиреотоксическим кризом называют такую форму болезни, которая проявляется значительным подъемом температуры тела, сердцебиением и двигательным беспокойством. Токсикоз может быстро прогрессировать до бреда, комы и летального исхода. Еще один вариант течения – «замаскированный» гипертиреоз: для него характерны чрезвычайное равнодушие, апатия и истощение организма. Возможно сочетание обоих вариантов, однако подобные проявления в детском возрасте встречаются редко. Лабораторные исследования. Уровни Т4 и Т3 в крови обычно так повышены. У некоторых больных повышена концентрация только Т3 при нормальном содержании Т4; подобную ситуацию называют Т3-токсикозом. У большинства больных детей обнаруживаются также антитела к тиреоидной ткани. У очень маленьких детей с болезнью Грейвса возможно ускоренное окостенение скелета. Методы диагностики. Иногда у больных тиреоидитом, возникают признаки гипертиреоза. Поэтому болезнь Грейвса следует отличать от тиреоидита на основании соответствующих лабораторных исследований. При гипертиреозе отмечается повышенное кровяное давление, а уровень тиреоидного гормона в крови нормальный. У больных с нечувствительностью к тиреоидному гормону развивается зоб, и уровень Т4 и Т3 повышен. Нормальная или даже повышенная концентрация гликопротеина служит надежным диагностическим критерием. Принципы лечения. В качестве антитиреоидных препаратов рекомендованы пропилтиоуроцил и мерказолилс. Эти вещества тормозят превращение Т4 в Т3, а также замедляют выработку антитиреоидных антител. Побочное действие при лечении этими препаратами наблюдается с равной частотой (1–5%). Начальная доза пропилтиоуроцила составляет 100–150 мг 3 раза в день (для детей старше 10 лет), мерказолила – 10–15 мг 3 раза в день. В дальнейшем эту дозу увеличивают или уменьшают по показаниям. Для маленьких детей начальная доза должна быть ниже. Передозировка может привести к гипотиреозам. Эффект от лечения начинает ощущаться через 2–3 недели. Затем дозу снижают до минимально необходимой для поддержания ребенка. Обязательно проводят лабораторный контроль крови. Уровни Т4 и Т3 в крови должны поддерживаться на нормальном уровне. Повышение уровня гликопротеина за предел 60 мкЕД/мл свидетельствует о передозировке препарата и приведет к увеличению зоба. Медикаментозное лечение продолжают в течение 6 лет и больше. В случае повторного возникновения признаков заболевания лечение можно возобновить. Возраст старше 13 лет, мужской пол, маленький зоб и умеренное повышение Т3 ассоциируются с более ранним выздоровлением. Токсическое действие применяемых препаратов выражается в появлении сыпи, головных болей, недомогания, повышении температуры тела, воспалении суставов, приводящем к затруднению движений и возникновению болезненности при движении. Эти реакции могут исчезнуть даже при продолжении приема препарата. При тяжелом тиреотоксикозе дополнительно назначают ?-адреноблокаторы, которые вызывают сужение сосудов, расслабление гладких мышц бронхов, например обзидан, который не влияет на функцию щитовидной железы. Операция показана в тех случаях, когда медикаментозное лечение не приводит к полному выздоровлению: производят хирургическое удаление части щитовидной железы – субтотальную тиреоидэктомию. Основными послеоперационными осложнениями могут быть снижение уровня гормонов щитовидной железы и паралич головных связок, когда больной теряет способность говорить, но они бывают редко. Врожденный гипертиреоз. Гипертиреоз, начавшийся в период новорожденности, обычно проходит в течение некольких лет. У таких детей в крови циркулируют иммуноглобулины, способствующие выработке гликопротеина, а в истории болезни их матерей – активная или недавно бывшая активной болезнь Грейвса или реже – тиреоидит. Гипертиреоз связан с переходом через плаценту иммуноглобулина. Высокая его концентрация в крови матери во время беременности предсказывает тиреотоксикоз у новорожденного. В отличие от болезни Грейвса в любом другом возрасте гипертиреоз одинаково часто бывает у мальчиков и девочек. Начинается болезнь с момента рождения, но может возникнуть и через несколько недель. Многие дети рождаются недоношенными, у большинства щитовидная железа увеличена. Ребенок очень беспокоен, возбужден и активен, лицо выглядит испуганным. Глаза широко открыты, кажутся выпученными. Возможно резкое учащение пульса и дыхания, температура тела повышена. В тяжелых случаях эти признаки прогрессируют; несмотря на повышенный аппетит, масса тела снижается, нарастает увеличение печени, и появляется желтуха. Часто развивается сердечная недостаточность. Обычно эти явления исчезают через 6-12 недель, но если немедленно не начать лечение, ребенок может умереть. Уровень Т4 в крови значительно повышен. Нередко отмечается ускоренное окостенение скелета, выбухание переднего родничка, заращение черепных швов, особенно у детей со стойкими признаками гипертиреоза. Возможна задержка психического развития. Лечение состоит в назначении пропилтиоуроцила. При тяжелом тиреотоксикозе показано внутривенное введение обзидана и большого количества жидкостей. Обзидан, принимаемый беременной женщиной с целью лечения тиреотоксикоза, проникает через плацентарный барьер и может вызвать у новорожденного нарушение дыхания. Мерказолил легче пропилтиоурацила проникает в грудное молоко. Его нельзя использовать для лечения беременных и кормящих женщин, так как отмечены случаи наличия дефектов покровов черепа у новорожденных детей. АДДИСОНОВА БОЛЕЗНЬ Кора надпочечников синтезирует три вида гормонов: глюкокортикоиды, минералокортикоиды и андрогены. Основным предшественником всех этих гормонов является холестерин. Процесс образования отдельных гормонов довольно длителен, на различных стадиях на эти процессы оказывают действие различные вещества. Секреция глюкокортикоидов и андрогенов находится под контролем гипофиза и адренокортикотропного гормона (АКТГ). Механизм обратной связи, управляющей выработкой гормона, приводится в действие изменениями уровня глюкокортикоидов в крови: его снижение способствует образованию АКТГ, что сопровождается повышением продукции как глюкокортикоидов, так и андрогенов. При высоком уровне глюкокортикоидов в крови подавляется выработка АКТГ, в результате снижается образование как глюкокортикоидов, так и андрогенов. В регуляции выработки минералокортикоидов АКТГ играет незначительную роль. Нарушения функции надпочечников разнообразны. Встречается общее снижение или повышение функций всей коры надпочечников, но нередко уменьшено или увеличено образование только одного гормона; наконец встречаются такие заболевания, при которых пониженная выработка одного гормона сочетается с повышенным образованием другого. В зависимости от причин можно выделить группу заболеваний, представляющих последствия наследственных нарушений; заболевания другой группы вызываются разрушением или опухолью гормонобразующих тканей. Поражения коры надпочечников. Под Аддисоновой болезнью обычно принято понимать двустороннее поражение коры надпочечников со значительным уменьшением образования гормонов. У детей встречается редко. В прошлом аддисонова болезнь чаще всего была связана с туберкулезом, но теперь ситуация изменилась. Возможными причинами заболевания у взрослых являются грибковые поражения и злокачественные опухоли, в то же время у детей причина чаще всего остается неустановленной. Надпочечники иногда настолько малы, что их не находят совсем и обнаруживают только остатки их тканей. В случае болезни Аддисона больные исключительно склонны к другим всевозможным заболеваниям на фоне сниженного иммунитета. Для больных характерны слабость, снижение массы тела, гипотензия, коричневый оттенок кожи; при тяжелых формах: поредение или полное отсутствие волос, недоразвитие половых органов и отсутствие вторичных половых признаков, хронический гепатит. Грибковые поражения, как правило, предшествуют аддисоновой болезни. Адренолейкодистрофия. Наследственное заболевание. Первые признаки болезни обычно появляются в возрасте 3-12 лет. В картине заболевания преобладают признаки поражения центральной нервной системы в виде нарушения поведения и походки, головные боли, расстройство речи, нарушение глотания и снижение остроты зрения. По мере прогрессирования болезни присоединяются судороги. У 1/3 больных отмечают признаки надпочечниковой недостаточности обычно в возрасте старше 4 лет. Они развиваются постепенно и либо предшествуют неврологическим симптомам, либо появляются одновременно с ними. Более легкий вариант болезни – адреномиелонейропатия – характерен для людей более старшего возраста. Эта болезнь обычно начинается в возрасте после 21 года и характеризуется снижением мышечного тонуса и параличами нижних конечностей, а также поражением головного мозга. Кровоизлияние в надпочечники. В период новорожденности причиной кровоизлияния служат трудные роды или удушье. Кровоизлияние может быть настолько обширным, что приводит к смерти в результате кровопотери. Синдром Уотерхауза-Фредериксена. Это шоковое состояние при бактериальной инфекции обычно сопровождается кровоизлияниями в надпочечники. Чаще всего заболевание развивается при молниеносном заражении крови и поражении головного мозга. С самого начала заболевания появляются крайне грозные признаки заболевания. Отмечаются высокая, быстро нарастающая температура, рвота, резкая вялость: быстро формируется нарушение кровообращения. Уже в первые часы появляется синюшный цвет кожи и слизистых оболочек, имеющий вид пятен, которые напоминают синюшные пятна трупа. Часто обнаруживаются мелкие кровоизлияния на коже и слизистых оболочках, кровоподтеки. В течение нескольких часов ребенок впадает в коматозное состояние, артериальное давление не определяется, дыхание становится затрудненным, прерывистым. Энергичной терапией можно спасти больных, если, конечно, надпочечники не разрушены полностью. Немедленно начинают внутривенное вливание изотонического раствора поваренной соли и 10 %-ного раствора глюкозы. В начале вливания вводят 100 мг гидрокортизона, 2 мг деперсомона, внутримышечно – дезоксикортикостерон, несколько миллионов единиц пенициллина. Гидрокортизон назначают через каждые 6 ч по 50 мг. Болезнь Аддисона. Признаки заболевания в большинстве случаев формируется постепенно, исключением считается поступление больных в состоянии криза. Среди ведущих проявлений болезни чаще всего отмечают слабость, похудание и выраженное отсутствие двигательной активности, низкое кровяное давление. Наиболее характерны рвота и полный отказ от пищи. Боли в животе могут стимулировать острый процесс в брюшной полости, возможна повышенная потребность в соли. При несвоевременном диагнозе и отсутствии лечения развивается адреналовый криз – больной внезапно синеет, кожа холодная; пульс слабый, частый, падает кровяное давление, дыхание частое, затрудненное. При недостаточности коры надпочечников отмечается пигментация кожи на лице и кистях рук, вокруг наружных половых органов, пупка, подмышечных ямок, сосков, суставов. Иногда окрашенные участки кожи чередуются со здоровыми участками. Пигментированная слизистая оболочка щек обычно выглядит сине-коричневой. Содержание натрия в крови низкое, а калия – высокое. Несмотря на низкое содержание кальция в крови, концентрация натрия и хлора в моче высока, потеря соли имеет почечное происхождение вследствие пониженной секреции ее гормона альдостерона. Отмечается склонность к снижению сахара крови, которое редко бывает тяжелым. Это явление особенно характерно для новорожденных с врожденным недоразвитием желез. У маленьких детей с врожденной недостаточностью гормонов глюкокортикоидов не бывает признаков болезни, связанных с избыточным выведением соли, а в большинстве случаев возникает изменение цвета кожных покровов. Первые признаки иногда появляются вскоре после рождения и почти всегда – в возрасте до 5 лет. Лабораторные исследования При избыточном выведении соли уровни натрия и хлоридов в крови обычно низкие, а концентрация калия повышена. Снижение уровня сахара в крови может быть резко выраженным или развиваться только после продолжительного голодания. Методы лечения В случае острой недостаточности надпочечников с целью восстановления оптимального количества сахара в крови и потери соли вводят физиологический раствор, 5 %-ный раствор глюкозы, и одновременно водорастворимый препарат гидрокортизона – гемисукцинат. В течение первых суток каждые 6 ч грудным детям вводят по 25 мг, старшим – по 75 мг. В последующие сутки дозу снижают, если достигнут удовлетворительный эффект. Для поддержания баланса кальция, натрия, калия добавляют задерживающий соль гормональный препарат ДОКСА внутримышечно. В последующем внутривенную восстанавливающую терапию прекращают и внутрь назначают кортизол по 5-20 мг каждые 8 ч, ежедневно вводят ДОКСА. После окончания острого периода больные нуждаются в заместительной терапии гормонами альдостероном и кортизоном. Кортизон принимается внутрь. Заболевание носит переходящий характер, спустя 1–2 года лечение можно прекратить. Новорожденным детям с кровоизлиянием в надпочечники показаны витамины К и С. Больные Аддисоновой болезнью нуждаются в постоянном наблюдении в связи с возможностью развития у них других эндокринных нарушений. САХАРНЫЙ ДИАБЕТ Сахарный диабет – заболевание, которое характеризуется повышением уровня сахара крови, наличием сахара в моче, усиленным сохранением жиров и усиленным распадом белков. Сахарный диабет обусловлен дефицитом инсулина, который регулирует концентрацию сахара в крови, или недостаточностью его действия. Сахарный диабет не представляет собой единое заболевание. Различают два основных типа диабета. Диабет I типа характеризуется очень низким уровнем инсулина, зависимостью от терапии инсулином, поступающего в организм человека для предотвращения накопления вредных веществ при нарушении обменных процессов. В связи с этим его называют еще инсулинозависимым сахарным диабетом. Чаще он начинается в детстве, но может начаться в любом возрасте. Диабет у детей, как правило, относится к I типу, исключения единичны. Диабет II типа (ранее называвшийся диабетом взрослых) – инсулинонезависимый. Инсулин тем не менее необходим для предотвращения повышения уровня сахара в крови, которое может развиться у отдельных больных во время тяжелых инфекций или стресса. У детей этот тип диабета встречается очень редко и проявляется обычно увеличением чувствительности к глюкозе одновременно с увеличением массы тела и ожирением. В отношении таких детей целесообразны мероприятия, направленные на снижение массы тела. Вторичные формы диабета представляют собой большое разнообразие. Они развиваются вследствие каких-либо заболеваний поджелудочной железы, например при синдроме Кушинга, отравлениях некоторыми медикаментами и ядами. Причины развития болезни. Диабет считают заболеванием с наследственной предрасположенностью. Источником нарушений обмена веществ при диабете является недостаточная утилизация углеводов вследствие сниженной активности или недостатка инсулина. Нарушается усвоение сахара в тканях, вследствие чего усиливается выработка сахара в кровь, а содержание гликогена, из которого вырабатывается сахар крови в печени и мышцах, уменьшается. Дефицит инсулина в сочетании с увеличением в плазме адреналина, кортизона, гормона роста и глюкогона приводит к нарушению образования и распада глюкозы. Это приводит к увеличению сахара в крови, а затем – и к его появлению в моче, которое вызывает увеличение выводимой жидкости из организма, т. е. потерю воды, натрия, хлора и калия. Признаки заболевания. Чаще всего диабет у детей начинает проявляться с повышения объема выводимой мочи, которая у маленьких детей может рассматриваться как ночное недержание мочи. Отмечается жажда и быстро развивающееся похудание, несмотря на хороший аппетит, особенно выраженное при детском диабете. Выделяется большое количество мочи, которая имеет светлый цвет и содержит большое количество осадка; в моче содержатся сахар и в большинстве случаев – ацетон. Содержание сахара в крови натощак – повышенное. Если родители не обращают внимания на начальные признаки заболевания, то через несколько недель, месяцев, а в случае присоединения других инфекций – даже через несколько дней может развиться ацидоз, характеризующийся повышенным содержанием кислот в жидкостях и тканях, бессознательное состояние с расстройством жизненно важных функций. В детском возрасте диабетическая кома сопровождается сухостью во рту, больной много пьет, кожа сухая, теплая на ощупь, изо рта – запах яблок или ацетона, и появляется чаще и быстрее. Иногда кома является первым проявлением не распознанного до этого диабета, в других случаях она может развиться вследствие инфекции, голодания, психической или физической перегрузки, а также при нерегулярном введении инсулина. О грозящей катастрофе свидетельствует ряд признаков: увеличивающееся количество выведенной мочи за сутки, быстрое падение веса, запах ацетона в выдыхаемом воздухе, плохое самочувствие, рвота, чувство жажды, вялость и сонливость. В течение нескольких дней и даже часов состояние больного становится тяжелым: учащается дыхание, он становится вялым, сонливым, контакт с ним затрудняется, наступает полная потеря сознания. Обращают на себя внимание признаки нарушения кровообращения: учащается пульс, кровяное давление снижается, краснеет кожа лица. Методы диагностики. Нахождение сахара в моче еще не является доказательством наличия диабета, так как может быть вызвано чрезмерным потреблением сладостей, сильным волнением, острой инфекцией, тяжелым кишечным расстройством. Необходимо определение уровня сахара в крови натощак; если при повторном исследовании уровень сахара превышает 5,5–6 ммоль/л, то можно быть уверенным в диагнозе диабета. Однако уровень сахара натощак часто бывает нормальным. В таких случаях надо исследовать сахарную кривую: уровень сахара в крови, превышающий 5,5–6 ммоль/л через 2 ч после нагрузки (приема сладкой пищи и жидкости), подтверждает диагноз. При двойной сахарной нагрузке после второй дозы сахара уровень его в крови снова резко повышается. Если ребенок поступил в бессознательном состоянии, то при постановке диагноза для исключения диабетической комы при этом необходимым является исследование мочи и крови. Течение заболевания. При нелеченном детском диабете до того, как начал применяться инсулин, болезнь заканчивалась смертью в течение нескольких месяцев. Непосредственной причиной смерти были присоединяющиеся вирусные инфекции, в большинстве случаев – кома. В настоящее время при соответствующем лечении и контроле ребенок, страдающий диабетом, может вести образ жизни, аналогичный его здоровым сверстникам. Однако такие опасные для жизни моменты, как резкое снижение сахара в крови и кома, которая развивается остро, больной чувствует озноб, голод, дрожь в теле, теряет сознание, перед этим изредка при этом бывают недолгие судороги, угрожают больному в течение всей болезни; кроме того, существует отдаленная, но неотвратимая опасность, которая в конечном итоге сокращает жизнь больного, – диабетические изменения кровеносных сосудов, их стенки становятся хрупкими, и возникают частые кровотечения. При недостаточно тщательно проводимом лечении замедляются процессы роста и развития ребенка. Нередко наблюдается увеличение печени, которое вызывается накоплением гликогена и жиров. В таких случаях лечение подобных больных затруднительно. При диабете часты различные поведенческие и психические расстройства (агрессия или апатия). Лечение диабета. Начальные этапы лечения больного диабетом должны производиться в условия больницы, а затем оно осуществляется под контролем поликлиники на дому. Цель лечения – выведение ацетона и сахара из мочи, с подбором наименьших доз инсулина, причем таким образом, чтобы диета ребенка обеспечивала условия для нормального развития. Прежде всего подсчитывается необходимая потребность в энергии (калориях) и белках для соответствующего возраста. Заместительную терапию инсулином назначают в том случае, если суточное выведение из организма глюкозы превышает 5 % от содержания в пище всех углеводов и 50 % – белков. Условием для введения инсулина служат содержание сахара в крови, превышающее 8 ммоль/л, наличие нарушений в развитии органов или тканей, сопутствующие заболевания. При определении дозы инсулина следует иметь в виду, что каждая единица инсулина способствует усвоению 5 г сахара. Инсулин вводят за 15–30 мин до приема пищи, срок его действия – 6–8 ч. Мочу собирают 3 раза в день, уровень сахара в крови по возможности также исследуют 3 раза в день. Потребность в инсулине зависит от результатов исследований мочи и крови. Вначале может быть достаточно однократной (утренней) дозы, однако часто приходится давать инсулин утром, днем и вечером. Если состояние стабилизировалось, все дневное количество инсулина дается однократно. Соответствующую смесь быстро и медленно действующего инсулина (цинк-протамин-инсулин) дают утром. Максимум действия цинк-протамин-инсулина наблюдается через 14–20 ч после инъекции, его эффект сохраняется 24 ч; в связи с этим в течение дня необходимо несколько раз определить уровень сахара, чтобы избежать снижения уровня сахара в крови. При диабетической коме необходимо немедленно начать введение инсулина и установить длительное внутривенное вливание изотонического раствора поваренной соли, 5 %-ного раствора глюкозы и бикарбоната натрия. При подтверждении диагноза диабетической комы немедленно подкожно вводят 15–30 ЕД инсулина (в зависимости от возраста), 1/3 дозы можно ввести внутривенно, затем 10–15 ЕД вводят через 1–2 ч в течение 6 ч. После первой дозы инсулина дается смесь 1: 1 изотонического раствора поваренной соли с 5 %-ным раствором глюкозы; по мере улучшения кровообращения, общего состояния примерно через 6–8 ч после начала лечения добавляют калий. На второй день дают сладкие фруктовые соки внутрь, позднее – печенье и обезжиренное молоко. ГЛАВА 5. БОЛЕЗНИ ПОЧЕК И МОЧЕПОЛОВОЙ СИСТЕМЫ ВОСПАЛЕНИЕ ПОЧЕЧНЫХ КЛУБОЧКОВ (ГЛОМЕРУЛОНЕФРИТ) Гломерулонефрит – это острое, относительно широко распространенное поражение почек у детей. В большинстве случаев заболеванию подвержены дети в 3-7-летнем возрасте, в редких случаях отмечается у детей первого года жизни. Заболевание характеризуется воспалением почечных клубочков, в результате чего снижаются функции почек – жидкость задерживается в организме, и появляются отеки, повышается кровяное давление, при исследовании мочи в ней обнаруживают большое количество белка и крови. Причины развития болезни. Чаще всего гломерулонефрит связан со стрептококковой инфекцией. Провоцирующими факторами становятся инфекции верхних дыхательных путей и кожи. В качестве одной из особенностей нефрита в детском возрасте является развитие заболевания вследствие гнойничкового поражения кожи и скарлатины. Возникновению нефрита в редких случаях в качестве первой болезни может предшествововать не стрептококковая, а другая кокковая или вирусная инфекция. Стрептококк, попадая в организм человека, начинает вырабатывать токсины (вредные вещества). С током крови они разносятся по всем органам и тканям. При накоплении их в тканях почек они образуют антигенные комплексы. Согласно этой теории взаимодействие антигена с почечными клубочками вызывает их воспаление. При этом происходят существенные изменения: стенки большинства клубочков спаиваются, и затрудняется прохождение по ним жидкости. Признаки заболевания. Существуют легкие формы, которые обнаруживаются случайно, другие же начинаются крайне тяжело и уже в первые дни болезни могут угрожать жизни. Появляются отеки, цвет мочи становится ржавым, значительно уменьшается количество выделяемой мочи. В других случаях беспокоят головная боль, боли в пояснице, рвота, плохое самочувствие. Иногда ребенок направляется в клинику в бессознательном состоянии из-за развития на фоне высокого кровяного давления судорожных припадков. При лабораторном обследовании обнаруживают высокое содержание в крови азотистых продуктов обмена веществ (мочевины, мочевой кислоты, аминокислот), в моче отмечают наличие белка и эритроцитов. Это сопровождается повышением давления и отеками. Отеки наблюдаются в 2/3 случаев, повышение кровяного давления – в 60 % случаев. Часто повышается температура, иногда имеются признаки первичной болезни (инфекций верхних дыхательных путей и кожных покровов). В легких случаях, помимо наличия небольшого количества эритроцитов и белка в моче, умеренного отека и незначительных общих жалоб (слабость, головная боль), изменения почти не обнаруживаются. В случаях средней тяжести нефрит проявляется всеми вышеперечисленными классическими симптомами. При анализе мочи наличие крови в ней определяется на глаз, отмечается наличие осадка. Отеки особенно заметны на лице и на веках. Из-за отеков вес при поступлении на несколько килограммов больше, чем вес здорового ребенка соответствующего возраста. Иногда отмечается повышение кровяного давления до 140–160 мм рт. ст. В детском возрасте заболевание протекает быстрее, чем у взрослых, при лечении ребенок выздоравливает в течение 4–6 недель. При затяжных формах в большинстве случаев через 6 месяцев все явления исчезают. При редких тяжелых формах гломерулонефрита возникают угрожающие жизни состояния: нефротическая энцефалопатия (поражение нервной системы, вызванное нарушением функций почек), уремия (накопление в крови вредных продуктов обмена веществ, например мочевины, которые вызывают самоотравление организма) и сердечная недостаточность. Энцефалопатия начинается мучительными головными болями, расстройствами зрения, беспокойством. Ей всегда предшествует значительное повышение кровяного давления. В процессе заболевания в любой момент могут наступить общие судороги. Они сопровождаются потерей сознания и представляют угрозу для жизни. Это состояние может наблюдаться в первые дни болезни. Истинная уремия при остром нефрите может развиться в течение первой недели. Она сочетается с олигурией (малым количеством выделяемой организмом мочи), анурией (полным отсутствием мочи), в результате чего повышается содержание и переход в кровь не выведенных организмом вредных веществ. Развитие коматозного состояния (длительной потери сознания, сопровождающейся нарушением функций жизненно важных органов: головного мозга, сердца) встречается редко, так как после 3-4-дневной анурии обычно повышается количество выделяемой мочи. Сердечная недостаточность – наиболее опасное осложнение. Отмечаются расширение границ сердца, нарушения ритма сердечных сокращений (аритмия), возможен отек легких – заболевание, при котором происходит скопление жидкости в тканях легких, что приводит к нарушению дыхания, возникают резко выраженная одышка, увеличение печени. Причиной сердечной недостаточности является повышение артериального давления, увеличение объема крови, что связано с нарушением выведения жидкости (водно-солевого обмена). Переход нефрита в хроническую форму в детском возрасте наблюдается редко (1–2% случаев). Прогноз нефрита в детском возрасте значительно лучше, чем у взрослых. Смертельный исход составляет 1–5%. Если тщательно наблюдать за ребенком и рано выявлять признаки угрожающих жизни осложнений, то плохой исход можно предотвратить. Принципы лечения. В период максимального развития болезни: при наличии воспалительных процессов и эритроцитов в моче больным назначается постельный режим. Через 6 недель больной может постепенно вставать даже при наличии умеренного содержания в моче примеси крови. Диетическое питание в настоящее время более свободное, чем раньше. На 2-3-й день болезни проводится сахарно-фруктовый день. Строгая бессолевая диета требуется только до исчезновения отеков, а строгая безбелковая диета (запрещается употреблять такие продукты, как мясо, рыба, творог, яйца) – до восстановления нормального объема выводимой жидкости. При лечении анурии достаточно ограничиться только замещением внепочечной потери воды (через кожу, при дыхании). Помогает прогревание почечной области. Очень редко в случаях значительного накопления вредных веществ в крови (мочевины, креатинина, мочевой кислоты) и появления запаха мочи изо рта, окраски кожных покровов в желтый цвет и сильного зуда, продолжающегося более 5–6 дней, применяется гемодиализ – метод очищения крови через аппарат «искусственная почка». При энцефалопатии, развивающейся на фоне повышенного кровяного давления, вместо применявшегося ранее сернокислого магния в настоящее время применяют новые безопасные средства, понижающие артериальное давление, например рауседил. ОЧАГОВЫЕ НЕФРИТЫ Очаговый гломерулонефрит. Особую клиническую картину представляет периодически повторяющееся появление эритроцитов в моче (болезнь Бергера). Речь идет о моносимптомной болезни (когда отмечается наличие только одного характерного признака), не сопровождающейся образованием белка в моче или повышением артериального давления. В отличие от острого стрептококкового нефрита, при котором повторного появления признаков заболевания не возникает, данная болезнь характеризуется частым образованием мочи с примесью крови. Такое явление наблюдается в большинстве случаев через несколько дней, в крайнем случае – несколько недель от начала заболевания, а затем может сохраняться на протяжении некоторого времени, после чего неопределенное время отсутствуют всякие симптомы. Для верной постановки диагноза необходимо исключить наличие почечных камней, а также остаточные проявления острого гломерулонефрита. Прогноз хороший, но эффективного лечения еще нет. Очаговый гломерулосклероз (образование узелков в тканях почек, которые затрудняют выведение жидкости из организма) – тяжелая болезнь, проявляющаяся в большинстве случаев обширными отеками и иногда переходящая в почечную недостаточность – состояние, при котором почки не выполняют свою функцию. Через несколько лет после начала заболевания часто возникает фиброз – увеличение почек в размере за счет аномального разрастания образующей орган ткани. При остром гломерулонефрите, развившемся на фоне стрептококковой инфекции, обычно через 6 месяцев нет остаточных явлений, но иногда ведущие признаки заболевания с самого начала могут быть более тяжелыми, и в ходе болезни могут появляться новые опасные проявления. К ним относятся затяжная анурия, ухудшение функций почек, вторичное появление отеков. В части случаев при нарастании количества белка и крови в моче также развивается обширный отек нижних конечностей, ухудшение почечных функций неуклонно прогрессирует, в течение нескольких месяцев сохраняется уремия. Такая форма болезни называется подострым или злокачественным нефритом, который иногда является проявлением другой болезни, например геморрагического васкулита (воспалительного заболевания мелких кровеносных сосудов). Лечение злокачественного гломерулонефрита преднизолоном или иммунодепрессантами (препаратами, угнетающими иммунные реакции в организме) неэффективно или дает временный эффект; в некоторых случаях полезным оказывается лечение гепарином (лекарственным средством, разжижающим кровь). Хронический гломерулонефрит характеризуется длительностью течения более 6 месяцев. Болезнь часто выявляется случайно при исследовании мочи. В таких случаях необходимо проведение тщательного обследования, потому что за похожей клинической картиной могут скрываться различные болезни. НЕФРОТИЧЕСКИЙ СИНДРОМ Характеризуется значительным повышением белка в моче (протеинурией), увеличением уровня холестерина (вещества, участвующего в образовании гормонов и обеспечивающего работу нервной системы), снижением белка в крови, отеками. Сюда же относятся те случаи, когда на фоне измененного состава крови и мочи не происходит возникновения отеков. Причины возникновения этого синдрома могут быть различными, а изменения в тканях почек и течение болезни отличаются значительным разнообразием. Чаще всего этот синдром встречается в раннем детском возрасте у детей от 1 до 4 лет, но существуют и особые врожденные формы. Приблизительно в 75 % случаев в детском возрасте в тканях почек обнаруживаются только минимальные изменения. Проявления болезни характеризуются выраженной протеинурией с незначительной эритроцитурией (выделение эритроцитов с мочой). Артериальное давление нормальное. Частота возникновения нефротического синдрома зависит от возраста. У взрослых только 1/5 часть случаев заболевания протекает в легкой форме, не оставляя осложнений. Первичным фактором возникновения отеков является малое содержание количества альбумина (белка) в крови, связанное с почечной потерей белков и ведущее к снижению оптимального уровня жидкости в организме. Вследствие этого увеличивается выход воды из капилляров (мелких кровеносных сосудов); кроме этого, отек связан с присоединением гиперальдостеронизма (заболевания, сопровождающегося повышением кровяного давления и мышечной слабостью), который в данном случае может рассматриваться как ошибка в регуляции объема жидкостей организма. Признаки заболевания. Первым признаком, появляющимся без предшествующих симптомов, бывает отек, обычно быстро нарастающий. Он может появляться сначала на веках, но вскоре распространяется на живот, мошонку, нижние конечности. Может быть асцит (скопление жидкости в брюшной полости). Отеки выражены значительно сильнее, чем при нефрите, и количество задержавшейся в организме воды может достигать 1/3 веса тела человека. Содержание белков в отечной жидкости низкое, ее распределение вследствие большой подвижности меняется в зависимости от положения тела. В положении стоя сильнее отекают нижние конечности, при положении ребенка на боку – сторона, прилежащая к постели. В стадии формирования отека объем выделяемой мочи уменьшается, на вид она становится мутной из-за большого количества белка. Содержание белка в моче значительно выше, чем при всех других почечных болезнях, а суточная потеря белка может достигать 20 г. В осадке обнаруживаются эпителиальные клетки, которые выстилают слизистую оболочку мочевыводящих путей, гиалиновые и зернистые цилиндры (свернувшийся под воздействием воспалительного процесса белок). В части случаев в начале заболевания или в его разгаре обнаруживается примесь крови в моче. Артериальное давление в начале болезни понижено, только в исключительных случаях (при неблагоприятном течении болезни и при развитии почечной недостаточности) оно может повышаться. Течение болезни длительное – месяцами, а часто и годами. Периоды стихания и обострения процесса сменяют друг друга. Отеки при заболевании почек сохраняются месяцами и затем неожиданно, иногда вслед за более тяжелой инфекцией исчезают в связи с увеличением диуреза (количеством мочи, выделяемой за сутки). Протеинурия уменьшается и может даже исчезнуть, улучшаются также и показатели крови. Однако это улучшение редко приводит к окончательному выздоровлению. В большинстве случаев через несколько недель или месяцев вслед за простой простудой или инфекцией дыхательных путей наступает тяжелый и длительный рецидив (повторение заболевания). На всем протяжении болезни существует повышенная восприимчивость к инфекциям. Наиболее частые возбудители сопутствующих процессов – пневмококк и стрептококк. Часты бронхиты, пневмонии и рожистое воспаление. Эти заболевания чаще протекают вяло, не сопровождаются высокой температурой и острыми общими симптомами: слабость, недомогание, потеря аппетита, головная боль. В связи с длительным течением заболевания и значительными потерями белков, а также с повторными инфекциями дети худеют, истощаются. После повторных и длительных отечных состояний через несколько лет от начала болезни может наступить и полное выздоровление. Прогноз. Однако в большей части случаев упорного течения нефротического синдрома почечные функции ухудшаются – снижается качество фильтрации. Также больные погибают от уремии (наполнения вредных веществ в крови). Принципы лечения. Современные принципы лечения состоят в следующем: ограничивается количество вводимой соли, а ввиду потери белков в диете обеспечивается около 3 г белка на кг веса в сутки. К дальнейшему лечению приступают после уточнения проявлений болезни на основе анализов крови и мочи и лечения инфекций антибиотиками, а также в тяжелых случаях проводят интенсивное лечение гормонами. Схема интенсивного лечения преднизолоном следующая: курс лечения продолжается 8 недель (постепенно снижают дозу препарата через каждые две недели). После этого лечение прекращается. В благоприятных случаях в течение 8-10 дней исчезает белок и увеличивается количество выделяемой мочи, изменения в крови быстро исчезают. Часть детей после этого лечения может выздороветь, но за ними еще требуется длительное наблюдение. Через какое-то время может наступить повторное развитие болезни. Это требует проведения повторного, но более короткого курса интенсивного лечения, затем на протяжении ряда месяцев проводится лечение поддерживающими дозами преднизолона через день. Если в период лечения или после него опять наступает рецидив болезни, нужно попытаться провести более короткий курс интенсивного лечения. Если после приблизительно годового лечения часто возникают рецидивы болезни, следует провести биопсию – исследование тканей и клеток почек для определения возбудителя. При минимальном поражении показано лечение цитостатическими препаратами. Лечение циклофосфамидом (эндоксаном) эффективно, и его дают на протяжении 8 недель. В случаях, не поддающихся лечению преднизолоном, или при клинических формах, которые сопровождаются значительным количеством крови и белка в моче, повышением артериального давления, т. е. при клинической симптоматике, отличающейся от таковой при минимальном поражении, следует также провести биопсию. При тяжелых поражениях почечных клубочков интенсивное лечение преднизолоном противопоказано. В случае присоединения инфекции назначаются соответствующие антибиотики. С прогностической точки зрения при каждом повторном обострении процесса важно определить способность почек выводить токсины и образовывать мочу. Если функция почек сохранена, тогда даже после многолетнего течения болезни может наступить выздоровление. Если период, в течение которого не возникают признаки болезни, продолжается более 2 лет, можно надеяться, что наступило выздоровление, при этом на полное выздоровление можно рассчитывать в 60–70 % случаев. Непосредственной причиной смерти почти всегда является почечная недостаточность. В более тяжелых случаях изменений почечных клубочков также можно надеяться на выздоровление, но в значительной части этих случаев невозможно остановить процесс, ведущий к почечной недостаточности. ПРИЧИНЫ, ЗАТРУДНЯЮЩИЕ ОТТОК МОЧИ И СПОСОБСТВУЮЩИЕ РАЗВИТИЮ ГИДРОНЕФРОЗА (ЗАБОЛЕВАНИЯ, ХАРАКТЕРИЗУЮЩЕГОСЯ УВЕЛИЧЕНИЕМ ПОЛОСТЕЙ В ПОЧКАХ ИЗ-ЗА СКОПЛЕНИЯ ЖИДКОСТИ) Эта проблема является важной пограничной областью детских болезней и урологии: для распознавания характерных признаков заболевания и для его успешного лечения требуется сотрудничество врача-педиатра и уролога. Отток мочи из почечной лоханки до мочеиспускательного канала может быть нарушен на любом участке. Распознавание и лечение этих расстройств является решающим фактором, так как возникающие осложнения, связанные с застоем мочи, могут привести к необратимому поражению почек. Препятствия оттоку мочи 1. Препятствия, находящиеся над мочевым пузырем или в пузыре: 1) клапаны, сужения, вклинивающиеся камни на любом отрезке мочеточника; 2) расстройства иннервации (взаимосвязи органа с головным и спинным мозгом, осуществляемой через нервы) мочевого пузыря. 2. Препятствия, расположенные под мочевым пузырем: 1) сужение, клапаны мочеиспускательного канала; 2) сужение шейки мочевого пузыря. 3. Перегиб или сдавливание мочеточников сосудами или опухолью. 4. Пузырно-мочеточниковый рефлюкс – обратный ток мочи из мочевого пузыря в мочеточник. Сужение мочеиспускательного канала может быть связано с воспалительным процессом или с врожденными дефектами. Встречается на любом отрезке мочеиспускательного канала, врожденные перепонки при мочеиспускании расправляются струей мочи и словно клапаны мешают ее оттоку. Сужение шейки мочевого пузыря может быть вызвано гипертрофией (увеличением объема) мышц. Расстройства иннервации мочевого пузыря встречаются при поражениях спинного мозга и при врожденном отсутствии нервных клеток в стенках мочевого пузыря. Сужения мочеточников могут встречаться на любом отрезке от почечной лоханки до места впадения мочеточника в мочевой пузырь; в части случаев они имеют врожденный характер. Клапаны могут встречаться на всем протяжении мочеточников. Если расположенное у мочевого пузыря устье узкое, развивается уретроцеле (выпячивание стенки мочеиспускательного канала). Часто встречается перегиб мочеточника или сдавливание его сосудами, опухолями. Клинической проблемой является пузырно-мочеточниковый рефлюкс. У здоровых лиц при мочеиспускании не должно происходить заброса мочи (рефлюкса) в мочеточник, так как мочеточники входят в стенку мочевого пузыря и в его полость в косом направлении. При мочеиспускании стенки мочевого пузыря, сокращаясь, сдавливают часть мочеточников, косо открывающихся в стенке мочевого пузыря. Поэтому повышенное внутрипузырное давление при мочеиспускании направляет струю мочи только вниз, препятствуя ее обратному току в мочеточники. Рефлюкс может встречаться при подпузырных сужениях, но чаще он имеет место при аномалиях мочеточника в месте вхождения в мочевой пузырь. В таких случаях моча поступает обратно в полость мочеточника. Гидронефроз Последствием аномалий мочевыводящих путей является гидронефроз, связанный с препятствием оттока мочи, а также растяжением почечных элементов – лоханок и чашечек. Если нарушения сохраняются длительное время, почечная ткань подвергается атрофии (нарушается поступление в ткани питательных веществ, в результате чего погибают составляющие ее клетки) от сдавливания, возникают громадные полости, причем функционирующая ткань составляет тонкую стенку этих полостей. Застой мочи, гидронефроз и рефлюкс приводят к развитию хронического воспаления мочевых путей, к пиелонефриту – воспалительному заболеванию почек с поражением лоханок и чашечек. Признаки заболевания. Признаки закупорки нижних мочевыводящих путей и пузыря обычно значительно более выражены. Мочеиспускание затруднено: струя мочи тонкая, прерывающаяся или моча выделяется каплями. Мочевой пузырь расширен, часто прощупывается; после окончания произвольного мочеиспускания катетером (специальной резиновой трубкой для сбора мочи) можно вывести остаток мочи. При параличе (отсутствии мышечного тонуса) мочевого пузыря, связанном с поражением спинного мозга, пузырь максимально расширен, и моча постепенно подтекает. В случае нахождения препятствия над мочевым пузырем почти нет жалоб, указывающих на заболевание мочевыводящих путей. Иногда дети жалуются на тупые боли в области живота или в пояснице, иногда – при временном уменьшении закупорки – может выделяться значительное количество мочи; прощупывается увеличенная почка. Запущенные случаи гидронефроза могут заканчиваться полным нарушением функций почек (почечная недостаточность). При постановке диагноза, помимо обычных анализов мочи и крови, большое значение имеет наблюдение за актом мочеиспускания. При подозрении на затруднение прохождения мочи требуется тщательное урологическое исследование. Первым этапом является внутривенная урография – рентгенологический метод исследования почек и мочевыводящих путей. Лечение заключается в хирургическом устранении препятствия и лечении возможных сопутствующей инфекции. Прогноз зависит от возможностей хирургического лечения и полного устранения нарушений оттока мочи. Решающее влияние на прогноз оказывает состояние почечной ткани, что зависит от продолжительности закупорки и инфекции. УРОЛИТИАЗ Уролитиаз – это заболевание мочевыделительной системы с затруднением оттока мочи и скоплением в чашечках, лоханках и мочевыводящих путях большого количества труднорастворимых солей (камней в почках). Почечные камни встречаются во все возрастных периодах, в том числе и в грудном возрасте. Наиболее часты они у детей дошкольного возраста. Чаще всего камни локализуются в лоханках и чашках, мочеточниках и мочевом пузыре. Причины развития болезни. Предрасполагающими факторами являются различные аномалии. Застой мочи, нарушения оттока мочи, инфекции мочевых путей; часто образование камней наблюдается у больных, долго лежащих в постели. Малая подвижность усиливает функцию откладывания солей в костях и вызывает избыточное появление кальция в моче. Образование камней наблюдается при цистинурии (наличии серосодержащей аминокислоты в моче), гипероксалатурии (наличии щавелевой кислоты в моче). Преобладающая часть камней содержит неорганический кальций (карбонат, фосфат кальция, щавелевокислый кальцит). Реже встречаются органические компоненты – камни, состоящие из мочевой кислоты, цистина или ксантина. Признаки заболевания. Боли в области живота или поясницы, колики, жалобы при мочеиспускании в детском возрасте часто отсутствуют, уролитиаз обнаруживается только при исследовании, проведенном по поводу наличия крови или гноя в моче. Дети с появлением примеси крови в моче, не сопровождающемся болями, часто поступают в больницу с диагнозом пиелонефрита, а при состояниях, сопровождающихся болями, часто фигурирует подозрение на аппендицит (воспаление червеобразного отростка слепой кишки). Диагноз часто устанавливается уже простой рентгенограммой живота, так как большинство камней содержит кальций и поэтому хорошо различимо. Органические камни на простом рентгеновском снимке могут не обнаруживаться и определяются только при пиелографии. Так как аномалии развития предрасполагают к образованию камней, для исключения этой причины проводится рентгенологическое исследование почек и мочевыводящих путей. Диагностической задачей является также выявление возможных аномалий обмена веществ. Принципы лечения. Назначается обильное введение жидкости и содержащих масла препаратов, например цистенала, назначение спазмолитических препаратов (лекарств, уменьшающих мышечные сокращения) – например, папаверина. Может возникнуть необходимость в хирургическом удалении камня. Обязательно лечение сопутствующей инфекции мочевых путей, изменений обмена веществ (накопления солей). При камнях, содержащих струвит, карбонат, апатит или фосфат кальция, показано подкисление мочи дачей манделамина, хлористого аммония или бетацида. В ряде случаев камни могут раствориться за 3–6 недель. При камнях, содержащих фосфат кальция, также подкисляют мочу. Кишечное всасывание фосфатов может быть ограничено дачей внутрь гидроксида алюминия. Для растворения камней, содержащих щавелевокислый кальций, или для профилактики их возникновения можно назначать лимоннокислый магний и натрий. Для растворения камней, состоящих из мочевой кислоты, рекомендуется подщелачивание цитратом натрия и калия. ТУБЕРКУЛЕЗ ПОЧЕК И МОЧЕВЫВОДЯЩИХ ПУТЕЙ Патологический процесс в почках характеризуется хроническим нефрозом и творожистым распадом тканей, образованием полостей. В процесс могут быть вовлечены мочеточники и мочевой пузырь. Ведущими признаками болезни являются частые болезненные позывы к мочеиспусканию, гной и примесь крови в моче. При пиелографии наблюдаются неправильная форма и расширение чашечек, выпадение наполнения отдельных чашечек, возможно расширение мочеточников. Диагноз подтверждается выделением из мочи туберкулезных бактерий и биологической пробой (проводят заражение поросят). Принципы лечения. Более легкие случаи излечиваются продолжительной дачей противотуберкулезных препаратов (тубазида). Тяжелые процессы с распадом тканей почек требуют хирургического лечения. ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ В ДЕТСКОМ ВОЗРАСТЕ Под почечной недостаточностью подразумевается глобальное нарушение функций почек. Различают острую и хроническую почечную недостаточность. Острая почечная недостаточность, связанная с аномалиями развития или поликистозом почек (наличием кист – полостных образований в почках), встречается в период новорожденности. Значительно чаще встречается острая почечная недостаточность с накоплением вредных для организма веществ (мочевины, креатинина, мочевой кислоты) при приобретенных заболеваниях. Причины острой почечной недостаточности: отмирание почечной ткани, острый гломерулонефрит, тромбоз (закупорка) почечных сосудов. При гломерулонефрите острая почечная недостаточность в подавляющем большинстве случаев имеет доброкачественный характер, изменения в тканях почек обратимы, олигурия и анурия прекращаются в течение нескольких дней, мероприятия по искусственной очистке почки требуются лишь в исключительных случаях. Некроз почек. Уремия, связанная с некрозом почек, встречается чаще всего в грудном возрасте; смертность при этом очень высока, превышает 50 %. Ее причинами являются тяжелые инфекции и интоксикации, запущенный эксикоз (обезвоживание), переливание несовместимой крови, ожоги и все формы шока. Проявляется некроз тем, что на фоне основного заболевания внезапно прекращается выведение мочи организмом, которое продолжается и после коррекции эксикоза и ликвидации симптомов нарушенного кровообращения. Это явление может продолжаться 1–2 недели; его причинами являются ишемия (недостаток кислорода) почек, спазм сосудов, приносящих кровь. В этой стадии больной может погибнуть от уремии, избыточного содержания калия в крови или при чрезмерном введении жидкости – от снижения уровня натрия в крови, водной интоксикации. Восстановление суточного количества выделяемой организмом жидкости часто не приводит к такому облегчению, как при гломерулонефрите. В почках могут быть выявлены интерстициальный отек (накопление жидкости в свободном пространстве), закупорка канальцев и даже их разрыв. Пораженные почки не в состоянии удерживать калий, натрий, кальций, хлор и воду. Во второй стадии происходит повышенное выведение мочи и существует опасность эксикоза, уменьшения содержания натрия, кальция и калия в крови. В благоприятных случаях регуляция обмена воды восстанавливается через 1–2 недели. Тромбоз (закупорка) почечных вен. Эта болезнь чаще всего встречается у новорожденных. Тромбоз может быть двусторонним и односторонним, более часто встречается односторонний тромбоз, признаками которого являются примесь крови в моче и болезненная опухоль в животе. При внутривенной урографии пораженная почка не определяется. В части случаев наблюдается полное отсутствие мочи, и тогда показана ранняя нефрэктомия (хирургическое удаление почки). Редкий двусторонний тромбоз почечных вен в большинстве случаев приводит к уремии и летальному исходу. Хроническая почечная недостаточность Причинами хронической почечной недостаточности может быть приобретенное или врожденное (возможно, наследственное) заболевание. Наиболее частые болезни почек, заканчивающиеся уремией, следующие. 1. Приобретенные болезни: 1) громерулонефрит; 2) пиелонефрит; 3) нефропатии (поражения почек, протекающие с образованием отеков, повышения кровяного давления), присоединяющиеся к системным болезням: а) геморрагический васкулит (воспаление стенок мелких кровеносных сосудов); б) узелковый периартериит (поражение мелких артерий); в) системная красная волчанка; г) диабетическая нефропатия (поражение почек при сахарном диабете). 2. Врожденные болезни: 1) поликистозные почки; 2) врожденные формы гидронефроза; 3) нефрокальциноз (отложение нерастворимых солей кальция в тканях почек); 4) наследственная нефропатия с глухотой (синдром Альпорта); 5) нефронофтиз (истощение почечной ткани); 6) врожденный нефроз. Нефронофтиз Наследственное заболевание, проявляющееся через одно или несколько поколений. Характеризуется 2-3-летним промежутком между рождением и появлением болезни, затем проявляются следующие ранние симптомы: увеличение количества выделяемой мочи с большим содержанием белка и повышенной кислотностью, анемия – снижение уровня гемоглобина (который переносит кислород к тканям). При этом не наблюдается повышения кровяного давления, нет гноя и примеси крови в моче. Болезнь прогрессирует медленно, но неудержимо, способность к выведению почками вредных для организма веществ значительно снижается, и приблизительно к 10-летнему возрасту почки не выдерживают нагрузки и перестают выполнять свою функцию, что может привести к смерти больного. Признаки хронической недостаточности и их особенности в детском возрасте Наиболее частыми признаками, побуждающими родителей обратиться к врачу, являются: частое мочеиспускание, бледность, головные боли, утомляемость, плохое самочувствие, отставание в развитии и росте. Полиурия (увеличение количества мочи) появляется постепенно при болезнях почек, таких как пиелонефрит, поликистозные почки, нефронофтиз. В других случаях увеличение диуреза и жажда появляются при уже распознанных ранее и леченых болезнях почек. Анемия почти постоянно сопутствует хронической почечной недостаточности. У больных с хроническими заболеваниями почек отмечается бледный цвет лица, что связано с анемией. Задержка роста является классической чертой почечной недостаточности в детском возрасте, уже издавна это называли «конечным инфантилизмом». Наиболее вероятной причиной является влияние хронического ацидоза (повышенной кислотности крови) и связанным с ним увеличением кальция и уменьшением калия в моче. Препубертатное ускорение роста (в период от 6 до 12 лет) особенно опасно для ребенка с хронической почечной недостаточностью. Клиническая картина хронической почечной недостаточности заканчивается уремией. Наиболее ранним признаком является ухудшение фильтрации мочи (невыведение мочевины, креатинина). Постепенно теряется и способность к разведению мочи, больной не в состоянии выдержать более значительную водную нагрузку. В конечной стадии почечной недостаточности жизнь больного можно поддерживать только при помощи диализа (очистки крови, выведения токсинов). В конечной стадии ощущается запах ацетона в выдыхаемом воздухе, больной становится все более сонливым, после чего наступает коматозное состояние – полная потеря сознания и нарушение функций жизненно важных органов (головной мозг, сердце, легкие). Могут также возникать перикардит (воспаление околосердечных тканей) и кровотечения. Опасным осложнением является снижение кальция в крови, что приводит к развитию судорог. Принципы лечения почечной недостаточности При лечении азотемии (скопления токсинов в крови), при нефрите введение большого количества жидкости нецелесообразно. «Водный удар» из-за опасности водной интоксикации (отравления организма) угрожает жизни. Нужно быть осторожным с введением калия, поэтому при острой азотемии не рекомендуется давать фрукты, а дается только сладкий чай, количество которого должно соответствовать величине отдачи воды с дыханием и потоотделением. Если диурез не восстанавливается и содержание вредных веществ или калия в крови достигает опасных пределов, приступают к гемодиализу. На стадии повышенного выделения мочи главной задачей для спасения жизни является замещение потери воды, кальция, калия и натрия. Условиями успешного лечения служит постоянный биохимический контроль крови с помощью лабораторных исследований и определение количества выделенных с мочой микроэлементов (калия, натрия). При хронической почечной недостаточности основным является диетическое лечение. На основании частых исследований крови и мочи нужно установить потребность в белках, калии, натрии. При азотемии очень важным является снижение количества вводимых белков. Диетическое лечение, при котором для обеспечения роста и развития ребенка крайнее ограничение белков допускается лишь кратковременно, позволяет на протяжении нескольких месяцев и даже лет поддерживать некоторых больных в стабильном состоянии. Пределы возможности проведения этого лечения определяются темпами нарастания признаков почечной недостаточности. Гемодиализ должен применяться до тех пор, пока становится возможной пересадка почки, потому что это является окончательным решением вопроса. Пересадка почек в настоящее время оказывается успешной приблизительно в 60 % случаев. ГЛАВА 6. БОЛЕЗНИ КРОВИ АНЕМИЯ Под анемией понимают состояние человека, характеризующееся уменьшением количества эритроцитов и/или гемоглобина в единице объема крови (анемизация), что обусловливает недостаточное обеспечение тканей кислородом. Интенсивность обменных процессов (водного, солевого) у детей выше, чем у взрослых, поэтому потребности тканей в кислороде у них велики, и незначительная степень снижения уровня эритроцитов может привести к ряду нежелательных последствий. Кроме того, возможности тканевого обмена у детей менее совершенны, чем у взрослых. Анемии различаются по причинам возникновения, характеру вызываемых изменений и признакам болезни. Анемии, связанные с кровопотерей, могут быть различного происхождения. Острая постгеморрагическая анемия. У новорожденных острая кровопотеря связана с повреждением плаценты, разрывами кровеносных сосудов пуповины, кровоизлияниями, обусловленными родовыми травмами. Могут наблюдаться пупочные, кишечные и другие кровотечения в результате наследственных или появившихся после рождения заболеваний. Кровоточивость может возникнуть при развитии инфекций в перинатальный период, который начинается с 28-й недели беременности, включает роды и 7 суток после них. В старшем возрасте кровотечения связаны с наружными повреждениями или травмами внутренних органов, сопровождающимися повреждениями кровеносных сосудов. Обильные желудочно-кишечные кровотечения могут быть следствием язвенной болезни желудка и двенадцатиперстной кишки, варикозного расширения вен пищевода и желудка на фоне повышенного кровяного давления. Постгеморрагические анемии часто наблюдаются у детей, страдающих злокачественными опухолевыми заболеваниями. Проявления болезни при острой постгеморрагической анемии обусловлены интенсивностью, длительностью кровотечения и общим объемом потерянной крови. Небольшие кровопотери у детей старшего возраста не вызывают выраженных изменений в общем состоянии и переносятся относительно хорошо. Значительная потеря крови детьми переносится хуже, чем взрослыми. Особенно плохо переносят острые кровопотери новорожденные. Потеря 10–15 % крови у новорожденных вызывает симптомы шока: ребенок находится в бессознательном состоянии, кожа бледная, холодная на ощупь, губы и ногти синеватого цвета, пульс слабый, снижаются температура тела и кровяное давление, тогда как у взрослых потеря 10 % крови возмещается самостоятельно, без выраженных расстройств. У детей старшего возраста к опасному состоянию шока приводит снижение объема крови на 30–40 %. Внезапное уменьшение общего объема крови на 50 % несовместимо с жизнью. Развитие признаков болезни при острой постгеморрагической анемии складывается из резкого снижения кровяного давления и анемического состояния, проявляющееся уменьшением количества эритроцитов и гемоглобина. Дети становятся вялыми, малоподвижными, у некоторых появляется беспокойный тревожный взгляд. Отмечаются головокружение, шум в ушах, холодный пот, падение артериального давления, одышка. Также отмечается увеличение числа сердечных сокращений, над верхушкой сердца прослушивается систолический шум. В тяжелых случаях появляются синюшный цвет кожных покровов и слизистых оболочек, судороги, нарушение зрения. У новорожденных детей при острой кровопотере можно отметить наличие резкой бледности, мышечную слабость, западение живота, учащенное дыхание и сердцебиение. Характерные изменения в крови при острой постгеморрагической анемии зависят от того периода, когда проводилось исследование. В раннем периоде кровопотери количественные показатели гемоглобина и эритроцитов находятся в пределах нормы. Ранними признаками кровопотери являются увеличение количества тромбоцитов – клеток, которые участвуют в процессе свертывания крови, и повышение уровня лейкоцитов – клеток, участвующих в защитных реакциях организма. Для выраженной анемизации характерна так называемая водянистость крови, характеризующаяся поступлением в кровеносную систему тканевой жидкости, заполняющей межклеточные пространства в тканях, из которой клетки получают питательные вещества. В этот период значительно уменьшается количество гемоглобина и эритроцитов без снижения цветового показателя, который выражает количественное содержание гемоглобина в одном эритроците. Через 4–5 дней после кровопотери наступает возмещение объема крови за счет усиленного функционирования кроветворной ткани костного мозга. Оно характеризуется наличием в крови большого количества измененных недоразвитых эритроцитов, а у детей грудного возраста могут появляться молодые клетки – миелоциты, из которых образуются защитные клетки организма. Исход заболевания при острых кровопотерях зависит от основного заболевания, на почве которого возникло кровотечение, массивности и быстроты кровопотери, возрастных и индивидуальных особенностей организма ребенка. Лечение начинают с неотложных мер – остановки кровотечения и ликвидации симптомов шока, повышения кровяного давления и возмещения потерянной крови. При безуспешности этих мероприятий внутреннее кровотечение является показанием к оперативному вмешательству. В борьбе с шоком основную роль играет восстановление объема циркулирующей крови с помощью кровезаменителей (полиглюкина, альбумина, желатиноля). Вводят эритромассу – эритроциты, получаемые из крови путем удаления ее жидкой части, а также плазму – жидкую часть крови, содержащую белки. Одновременно проводится коррекция нарушений, вызванных недостатком веществ и энергии, необходимых для роста и жизнедеятельности. Больной должен получать калорийное питание, обогащенное белками, микроэлементами, витаминами. Также больного согревают, дают обильное питье. Учитывая истощение запасов железа, идущего на производство гемоглобина, необходимо назначать железосодержащие препараты (конферон, ферроплекс). Хроническая постгеморрагическая анемия развивается вследствие часто повторяющихся небольших кровотечений. У детей встречается редко, чаще ее можно наблюдать у взрослых – она является основной причиной недостатка железа в организме. Хроническая постгеморрагическая анемия у детей может вызываться заболеваниями пищеварительного тракта, такими как язвенная болезнь желудка и двенадцатиперстной кишки, язвенный колит (воспаление толстой кишки), кишечные паразиты, варикозное расширение вен пищевода. Эта анемия характеризуется медленным развитием. Дети сравнительно легко переносят постоянные кровопотери. Развитие различных признаков заболевания зависит от степени тяжести анемии. В легких случаях анемия длительное время может оставаться незамеченной. Многие дети чувствуют себя удовлетворительно при уровне гемоглобина 90-100 г/л и меньше. При тяжелой степени анемии появляются общая слабость, головокружение, шум в ушах, снижается физическая и психическая активность, ухудшается аппетит. Кожа бледная с восковым оттенком, слизистые оболочки губ, конъюнктивы бескровные, склеры – голубоватые. Над верхушкой сердца выслушивается шум, учащенное сердцебиение, снижается артериальное давление. В крови снижается количество эритроцитов и содержание в них гемоглобина. Наблюдается анизоцитоз – появление в крови эритроцитов разной величины. Уровень железа в крови снижен на фоне повышенной железосвязывающей способности сыворотки. Количество лейкоцитов нормальное. Принципы лечения. Лечение в первую очередь направлено на ликвидацию источника кровотечения и восстановление количества железа. Для этого назначают препараты железа, витамины, полноценное питание, обогащенное белками, фрукты, овощи и другие продукты, содержащие железо в достаточном количестве. При тяжелой анемии можно прибегнуть к переливанию эритроцитарной массы. Анемии, связанные с нарушением кровообразования Железодефицитные анемии. Существуют две формы дефицита железа – скрытый дефицит железа, т. е. недостаток железа в тканях без анемии, и железодефицитная анемия. Железодефицитные анемии являются очень распространенным заболеванием как среди детского, так и взрослого населения. В детском возрасте в течение первых двух лет жизни железодефицитная анемия регистрируется в 40 % случаев, в подростковом возрасте анемия наблюдается у 1/3 детей. Роль железа в организме заключается в следующем: оно входит в состав различных белков организма, в том числе гемоглобина. Гемоглобин состоит из белка глобина и железосодержащего гема. В конечном виде гем представляет собой прочное соединение порфирина с железом. В негемовой форме железо содержится в ряде ферментов (веществ, которые ускоряют биохимические реакции в организме). Плод получает железо от матери. Накопление железа в организме плода начинается уже в ранние сроки беременности, но наиболее интенсивно оно накапливается в последние месяцы перед родами. После рождения организм получает железо с пищей. Основное количество железа всасывается в двенадцатиперстной и тонкой кишках. Регулирующим механизмом всасывания является общее количество железа в организме. Следующий этап – переход железа в кровь. Далее следует перенос железа в костный мозг. Он осуществляется транспортным белком – трансферрином. В клетках костного мозга железо принимает участие в образовании гема. Там же из белка анноферритина и избыточного железа, не вошедшего в состав гемоглобина, вырабатывается ферритин, который является одним из главных хранителей железа в организме. При гибели эритроцитов железо захватывается специальными клетками, которые очищают организм человека от продуктов распада, в результате образуется комплекс – гемосидерин. В организме имеются следующие фонды железа: 1) гемоглобиновый, или эритроцитарный, фонд, представленный железом гемоглобина (основной); 2) запасной фонд – это железо, входящее в состав ферритина и гемосидерина, которые накапливаются в печени, селезенке, мышцах, костном мозге; 3) транспортный фонд, представленный железом, связанным с трансферрином; 4) тканевой фонд – это железо, входящее в состав тканевых белков (миоглобина) и железосодержащих ферментов (цитохром, каталаза, пероксидаза) в тканях. Потери железа в нормальных условиях у взрослых людей составляют около 1 мг, у детей раннего возраста – 0,1–0,15 мг/сутки. Железо теряется с калом, мочой, потом. Также потери железа могут быть обусловлены кровотечениями. Причины железодефицитных анемий у детей разнообразны. 1. Недостаточные запасы железа. Здоровый доношенный ребенок рождается с общим фондом железа, равным 250 мг (70–75 мг/кг), полученным от матери. Эти запасы железа удовлетворяют потребности в течение 3–5 месяцев. Механизм передачи от матери к ребенку через плаценту является стабильным и не зависит от концентрации железа у матери. Однако такая передача железа плоду нарушается при тяжелых токсикозах у беременных, кровопотерях, при недостатке кислорода в тканях матери. Исходный уровень железа в организме плода снижается при хроническом материнском кровотечении, и он может родиться с железодефицитной анемией. 2. Повышенная потребность организма в железе. Эта причина действует при интенсивном росте у недоношенных и у детей от многоплодной беременности, когда даже нормальное поступление железа с пищей не обеспечивает потребности быстро растущего организма. 3. Повышенные потери железа из организма. У детей нормальная потеря железа составляет на первом году жизни 0,07-0,1 мг, в 1–4 года – 0,15 мг, в 5–8 лет – 0,2 мг, в 9-12 лет – 0,3 мг; в период полового созревания у мальчиков – 0,5 мг, у девочек – 1–3 мг в сутки. При различных заболеваниях железо теряется с кровью. Кровопотеря – наиболее частая причина развития железодефицитных состояний у взрослых, однако данная причина не играет ведущей роли. Наибольшая значимость ее проявляется у девочек старшего возраста после установления менструаций. 4. Нарушение всасывания и транспорта железа. Это обусловлено заболеваниями пищеварительного тракта – возникает при воспалениях тонкой кишки, желудка. У детей усвоение железа снижено при заболеваниях, вызывающих недостаточность всасывания железа и других веществ (синдром мальабсорбции). 5. Нарушение регуляции обмена железа, обусловленное влиянием внутренних факторов (гормонов). Наблюдается у детей в период полового созревания, что связано с выбросом гормонов. 6. Недостаточное поступление железа с пищей служит наиболее частой причиной развития анемии у детей первых лет жизни. Условия пищевого режима, особенности вскармливания играют важную роль в формировании железодефицитных анемий у детей. Суточная потребность детей на 1–2 годах жизни составляет 7–8 мг пищевого железа (0,5–1 мг/кг массы в сутки). В грудном молоке содержание железа, несмотря на его максимальное всасывание, низкое – 1,5 мг/л, в коровьем молоке меньше – 0,5 мг/л. Первое полугодие жизни ребенок компенсирует недостаток поступления железа за счет внутренних запасов, полученных от матери. Во втором полугодии пища становится основным поставщиком железа, и именно в этом периоде при несбалансированном вскармливании может развиться железодефицитная анемия. Неправильное вскармливание играет роль в развитии дефицита железа у детей не только младшего, но и старшего возраста. Признаки заболевания. Железодефицитная анемия характеризуется признаками, обусловленными недостаточным обеспечением тканей кислородом, а также специфическими признаками дефицита железа. При длительном течении железодефицитной анемии функциональные нарушения, обусловленные недостатком кислорода, переходят в необратимые изменения органов и тканей. Признаки анемии появляются не сразу и нарастают постепенно в течение длительного времени. Характерным проявлением является бледность кожи. При тяжелой степени анемии бледность имеет восковидный оттенок, отмечаются синюшность кожи и слизистых оболочек, иногда – акроцианоз (посинение кончиков пальцев), усиливающиеся при беспокойстве ребенка. У детей, страдающих анемией, часто снижен аппетит, вследствие чего они плохо прибавляют в массе. У многих детей отмечаются такие астеновегетативные расстройства, как повышенное потоотделение, нарушения сна, повышенная нервная возбудимость, головокружение, сухость во рту. Маленькие дети становятся беспокойными, капризничают. Изменяется поведение, ребенок становится малоподвижным, отмечаются повышенная утомляемость, мышечная слабость. Бледность кожи и астеновегетативные симптомы отражают степень анемии и выражены почти у всех детей, страдающих тяжелой формой анемии. У ряда детей отмечается сухость кожи, на ощупь она шероховатая, на ней можно обнаружить очаги гиперпигментации, т. е. интенсивно окрашенные в более темный цвет участки кожи. Трофические нарушения волос характеризуются их сухостью, повышенной ломкостью, обильным выпадением. Ногти приобретают матовый оттенок, истончаются, отмечается выраженная ломкость, иногда выпуклость ногтей сменяется их утолщением или вогнутостью. Ногти имеют ложкообразную форму. У ряда детей можно отметить воспаление слизистой оболочки полости рта. Сдвиги сердечно-сосудистой системы характеризуются увеличением частоты сердечных сокращений, появлением систолического шума над верхушкой сердца. При дефиците железа отмечаются изменения функций пищеварительного тракта, нарушается кишечное всасывание основных пищевых ингредиентов (белков, жиров, углеводов, витаминов). Нередко встречаются извращения вкуса, ребенок начинает есть мел, песок. У детей возможны расстройства стула, иногда имеется склонность к запору. У детей также может наблюдается повышение температуры тела до 38 °C, причина которого не ясна. В анализе крови при железодефицитной анемии отмечается ряд характерных признаков. Обнаруживают снижение количества гемоглобина и уменьшение размера эритроцитов. Анемию диагностируют при уровне гемоглобина 110 г/л и ниже. По данным Всемирной организации здравоохранения у детей до 6 лет нижней границей нормы гемоглобина считается 110 г/л, старше 6 лет – 115 г/л. При железодефицитных анемиях число эритроцитов снижается в меньшей степени, чем количество гемоглобина, цветовой показатель ниже 0,8. Число лейкоцитов и количество тромбоцитов существенно не изменяются. Лечение может проводиться под контролем врачей поликлиники в домашних условиях в зависимости от тяжести заболевания и возраста ребенка. Важной является правильная организация режима и питания. Особенно это касается детей младшего возраста. Эффективной лечебно-профилактической мерой является длительное пребывание на свежем воздухе. Важно проводить водные процедуры, массаж, гимнастику. Большое значение имеет полноценное питание. В рацион питания должны входить фруктово-яблочные соки, тертые яблоки. Препаратами железа, нашедшими широкое применение, являются следующие: мальтофер, феррумлек. При необходимости применяют эритроцитарную массу. Профилактические прививки детям раннего возраста, страдающим железодефицитной анемией, можно проводить не ранее чем через 6 месяцев после стойкой нормализации показателей красной крови. БОЛЕЗНЬ МИНКОВСКОГО-ШОФФАРА (НАСЛЕДСТВЕННЫЙ МИКРОСФЕРОЦИТОЗ) Данная болезнь широко распространена и хорошо изучена. Впервые заболевание выделено во второй половине XIX в. Распространенность наследственного микросфероцитоза составляет 2–3 случая на 10 000 населения. Продолжительность жизни эритроцитов при микросфероцитозе во много раз меньше таковой у эритроцитов здоровых людей. Причина развития качественного изменения эритроцитов в селезенке связана с первичным изменением самих эритроцитов, обусловленным заболеванием. Селезенка же является основным органом, в котором происходит разрушение неполноценных эритроцитов. В основе микросфероцитоза лежит генетически обусловленный дефект в оболочке эритроцита. Именно он приводит в действие ряд взаимосвязанных механизмов, обусловливающих повышенное разрушение эритроцитов в селезенке. С этой позиции микросфероцитоз рассматривается следующим образом. Дефект оболочки эритроцита способствует повышению ее проницаемости для ионов натрия и воды, что вызывает набухание клетки. В отличие от нормальных эритроцитов сфероциты (раздувшиеся эритроциты) менее эластичны, из-за этого они не могут менять свою форму при проникновении через узкие отверстия оболочки селезенки. Это приводит к застою эритроцитов в селезенке, где условия для их жизнедеятельности неблагоприятные (снижены концентрации холестерина, глюкозы). В конечном итоге часть оболочки эритроцитов при прохождении через узкие отверстия в селезенке теряется. После нескольких кругооборотов эритроцит погибает, подвергаясь распаду. Болезнь Минковского-Шоффара нередко проявляется уже в раннем детском возрасте. Однако более выраженные признаки заболевания выявляются в конце дошкольного и в начале школьного возраста. Заболевание может протекать в двух формах – легкой и тяжелой. Центральное место занимают три кардинальных признака: желтуха, бледность кожи и увеличение селезенки (спленомегалия). При тяжелом течении спленомегалия значительная, при легком не является ярко выраженной. Отличительной чертой желтухи является отсутствие желчных пигментов в моче, но присутствие в моче уробилина (желтого красящего вещества). Бледность кожи обусловлена наличием анемии. В некоторых случаях наблюдаются изменения костного скелета: башенный череп, широко расставленные глазные яблоки, широкая переносица, готическое небо, нарушение зубного ряда. Если признаки заболевания возникли в раннем детстве, прогрессирующая анемия может привести к задержке роста, умственному недоразвитию, недоразвитию половых органов и отсутствию вторичных половых признаков: оволосение лобка, подмышечных впадин – в связи с пониженной секрецией половых гормонов. При болезни Минковского-Шоффара анемия по характеру постоянна: вне обострения она менее выражена, в период криза – резко. Общее состояние удовлетворительное, активность сохранена. Изменений сердечно-сосудистой системы нет. Может быть небольшое увеличение печени и селезенки (чаще – последней). Тяжелая форма заболевания протекает с периодическими кризами, характеризующимися возникновением лихорадочного состояния – повышением температуры, слабостью, болями в области живота, желтой окраской кожных покровов. Кризы иногда могут быть тяжелыми. Заболевание проявляется остро и характеризуется нарушениями общего состояния, иногда беспокоит острая боль в правом подреберье, увеличиваются печень и селезенка. Кал окрашен, цвет мочи насыщеннее обычного. В крови при легкой форме отмечается умеренная анемия. При более детальном изучении крови больного выявляются характерные изменения: уменьшение среднего диаметра эритроцитов, увеличение толщины клеток. В окрашенных мазках при микроскопическом исследовании крови сфероциты имеют вид маленьких клеток, интенсивно окрашенных без характерного для нормальных эритроцитов центрального просветления. Количество микросфероцитов может колебаться в широких пределах – от 5-10 % до абсолютного большинства. Имеется определенный параллелизм между количеством микросфероцитов и степенью распада эритроцитов, который тем интенсивнее, чем больше измененных клеток. При тяжелой форме болезни Минковского-Шоффара в период криза определяют анемию тяжелой степени. Болезнь Минковского-Шоффара может протекать десятилетиями, не влияя в значительной степени на состояние здоровья больного. Исход заболевания в легких случаях обычно благоприятный, однако в тяжелых случаях является серьезным, так как в период гемолитического криза при несвоевременном лечении может наступить летальный исход. Болезнь Минковского-Шоффара может осложняться образованием камней в желчном пузыре и желчных протоках. В связи с этим у больных наблюдаются признаки воспалительного процесса в желчном пузыре и печени, иногда отмечается развитие тромбоза (закупорки) селезеночной вены с последующими желудочными кровотечениями. Лечение наследственного микросфероцитоза проводится в зависимости от возраста ребенка и выраженности проявлений заболевания. В лечении можно выделить два этапа: первый – консервативное лечение путем введения лекарственных препаратов в период криза, второй – хирургическое лечение, которое заключается в удалении селезенки (спленэктомия). Она у большинства больных приводит к полному выздоровлению, хотя имеющийся дефект эритроцитов сохраняется. Наиболее оптимальный возраст для проведения операции – 4–6 лет. Абсолютными признаками, при которых необходимо проведение операции, являются частые кризы, развитие желчно-каменной болезни как осложнения наследственного микросфероцитоза. В период, предшествующий спленэктомии, проводят лечение, направленное на устранение признаков криза. Используют капельное введение 10 %-ного раствора глюкозы, реополиглюкина, гемодеза, витаминов. При тяжелой степени анемии (гемоглобин менее 70 г/л), прибегают к переливанию эритроцитарной массы. В период выздоровления специального лечения заболевания не требуется, кроме поддерживающих мероприятий – соблюдения режима, питания. Больные наследственным микросфероцитозом подлежат диспансерному наблюдению в период как до, так и после хирургического лечения. В случае, когда признаки заболевания не появляются в течение двух лет, дети снимаются с диспансерного учета. Степень риска рождения больного ребенка при наличии анемии Минковского-Шоффара у одного из родителей составляет 50 %. ТРОМБОЦИТОПЕНИЧЕСКАЯ ПУРПУРА (БОЛЕЗНЬ ВЕРЛЬГОФА) Тромбоцитопеническая пурпура – заболевание, характеризующееся геморрагическими проявлениями в виде кровоизлияний под кожу и кровотечений, возникающих в результате снижения количества тромбоцитов, отвечающих за свертывание крови. Это одна из распространенных форм болезней крови у детей. Причины возникновения болезни. Различают первичные и вторичные (симптоматические) формы тромбоцитопенической пурпуры. Первичные формы могут быть как наследственного, так и приобретенного характера вследствие перенесенного заболевания, вторичные возникают как признаки при целом ряде заболеваний. Механизм развития первичной и вторичной тромбоцитопенической пурпуры может быть сходным (например, обусловлен аутоиммунным процессом – иммунологической атакой – разрушением клетками организма тех или иных собственных структур). Чаще всего болезнь развивается в детском возрасте. Тромбоцитопеническая пурпура – первичный геморрагический диатез, при котором определяют снижение числа тромбоцитов в крови при повышенном или нормальном содержании клеток, из которых образуются тромбоциты в костном мозге. Это одна из наиболее распространенных форм геморрагического диатеза. К тромбоцитопенической пурпуре относят те состояния со сниженным числом тромбоцитов, причины которых неизвестны и которые не являются признаками других заболеваний. Также окончательно не выяснены факторы, влияющие на возникновение тромбоцитопенической пурпуры. Заболевание развивается даже у грудных младенцев, хотя чаще возникает у детей 3–6 лет. В возрасте до 14 лет заболевание встречается одинаково часто как у мальчиков, так и у девочек. Однако в старшем школьном возрасте заболеваемость у девочек в 2–3 раза выше, чем у мальчиков. Придается значение инфекционному фактору, предшествующему развитию тромбоцитопенической пурпуры. Наиболее часто у детей заболевание начинается после вирусной инфекции, реже – после бактериальной. В настоящее время считается, что снижение количества тромбоцитов при данном заболевании вызвано повышенным разрушением кровяных пластинок. Когда число разрушенных кровяных пластинок превышает потенциальные возможности костного мозга возмещать нехватку тромбоцитов в крови, возникает тромбоцитопения. В развитии заболевания при разрушении кровяных пластинок большую роль играют такие иммунологические расстройства, как снижение защитных сил организма, образование малого количества защитных клеток. Но предполагается, что в механизме развития тромбоцитопенической пурпуры участвуют несколько реакций, которые определяют течение заболевания. Селезенка также играет немаловажную роль в развитии тромбоцитопенической пурпуры, так как именно в ней происходит повышенное разрушение тромбоцитов, обусловленное иммунологическим процессом. Одновременно селезенка является основным местом продукции антител, которые разрушают тромбоциты при аутоиммунной тромбоцитопенической пурпуре, и выделяются две формы – аутоиммунная и гетероиммунная тромбоцитопенические пурпуры. При аутоиммунной форме антитела вырабатываются в селезенке и вилочковой железе, в последующем вызывают повышенное разрушение тромбоцитов, которое не может компенсироваться организмом, в частности костным мозгом. При аутоиммунном процессе антитела вырабатываются против собственных неизмененных тромбоцитов. Это определяет признаки тромбоцитопенической пурпуры, принимающей хроническое течение. Гетероиммунная форма тромбоцитопенической пурпуры возникает при нарушении строения тромбоцита, т. е. при образовании нового комплекса, который формируется под влиянием вирусов, медикаментов или других чужеродных веществ. Антитела вырабатываются против этого комплекса, что также приводит к разрушению тромбоцитов. Такой механизм определяет признаки болезни, имеющей острое течение. Классическим примером гетероиммунной формы является тромбоцитопения, развивающаяся при приеме лекарственных препаратов. К таким препаратам могут относить хинин, салицилаты, сульфаниламиды, антибиотики и др. Сходные механизмы развития имеет гетероиммунная форма тромбоцитопенической пурпуры (острая форма болезни Верльгофа), формирующаяся при участии вирусов и бактерий. В развитии кровоточивости при тромбоцитопенической пурпуре немаловажное место занимает поражение сосудистой стенки и свертывающей системы крови. Тромбоциты осуществляют важные функции в организме: охраняют стенки кровеносных сосудов от повреждений, принимают участие в свертывании крови и влияют на фибринолиз – растворение внутрисосудистых тромбов. Тромбоциты являются естественными кормильцами клеток кровеносных и лимфатических сосудов, поэтому при их дефиците повышаются проницаемость сосудов (вещества легко выходят и проникают в них) и их ломкость, что приводит к развитию пятнистых кровоизлияний на кожных покровах. В развитии кровоточивости определенная роль принадлежит снижению уровня серотонина в крови у больных тромбоцитопенической пурпурой. С помощью этого вещества нервные импульсы проводятся от органов к головному мозгу и обратно. Также серотонин обладает сосудосуживающим эффектом и стимулирует склеивание тромбоцитов. Совокупность этих факторов (тромбоцитопения, функциональные нарушения сосудистой стенки, снижение уровня серотонина) определяет проявление тромбоцитопенической пурпуры. В развитии кровоточивости при тромбоцитопенической пурпуре имеют значение нарушения процессов свертывания крови и фибринолиза. Признаки заболевания. По течению выделяют острую и хроническую формы тромбоцитопенической пурпуры. Острая форма длится до 6 месяцев и заканчивается выздоровлением. Впоследствии повторного развития признаков болезни не происходит. У детей острая форма тромбоцитопенической пурпуры встречается чаще, чем хроническая, преимущественно в младшей возрастной группе – от 1 года до 5 лет. Как правило, ей предшествуют определенные факторы: вирусные инфекции, прививки и т. п. Характерен срок между воздействием фактора и началом заболевания, который составляет 1–3 недели. Начало заболевания острое, внезапно появляются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения, ухудшение общего состояния ребенка, признаки кровотечения (бледность кожи, низкое давление), температура тела повышается до 38 °C. Продолжительность заболевания при острой форме тромбоцитопенической пурпуры, как правило, не превышает 1 месяца, в течение которого происходит быстрое восстановление всех нарушений и наступает выздоровление. У многих детей с острым течением наблюдается лимфаденопатия – воспаление лимфатических узлов. Острая тромбоцитопеническая пурпура может аканчиваться самопроизвольным выздоровлением. У ряда детей заболевание не диагностируется, так как протекает легко, с минимальными проявлениями кровоточивости. При острой форме течение болезни благоприятное – полное выздоровление обычно наступает через 1–3 месяца. Для хронической формы тромбоцитопенической пурпуры нехарактерно острое начало. Первые признаки заболевания появляются задолго до характерных проявлений болезни и часто не замечаются ни больным, ни его родными. Первые признаки кровоточивости проявляются на кожных покровах в виде точечных (петехиальных) кровоизлияний, необильных носовых кровотечений и кровотечений после хирургического вмешательства. В период обострения тромбоцитопенической пурпуры преобладает различного рода кровоизлияния. Среди них на первом месте по частоте возникновения стоят кожные проявления – собственно пурпура. Геморрагии обычно появляются внезапно без причины или после микротравм. Причем спонтанные геморрагии часто отмечаются ночью. При тромбоцитопенической пурпуре очень редко наблюдается симптом «кровавых слез», обусловленный кровотечением из глаз. Вторым по частоте признаком в ходе заболевания тромбоцитопенической пурпурой являются кровотечения. Как правило, кровотечения отмечаются вместе с кожными проявлениями. Наиболее типичны носовые кровотечения. Обычно они упорные, обильные, ведут к анемии. Часты кровотечения из слизистых оболочек ротовой полости, из миндалин и задней стенки глотки. Реже встречаются желудочно-кишечные кровотечения, почечные, у девочек – маточные кровотечения. Частые или обильные кровотечения при тромбоцитопенической пурпуре приводят к развитию постгеморрагической анемии. Для тромбоцитопенической пурпуры нехарактерны межмышечные скопления крови и гемартрозы, т. е. скопления крови в суставной полости, редко наблюдаются подкожные гематомы и длительные кровотечения при нарушении целостности кожи. У многих детей, страдающих тромбоцитопенической пурпурой, жалобы отсутствуют. Как правило, они появляются при развитии постгеморрагической анемии. Отмечаются вялость, раздражительность, слабость, быстрая утомляемость. Температура нормальная. Увеличение печени и селезенки нехарактерно для тромбоцитопенической пурпуры. Продолжительность заболевания более 6 месяцев считается хронической формой заболевания, чаще всего оно принимает такое течение у детей 7-10 лет. Хроническая форма тромбоцитопенической пурпуры имеет затяжное волнообразное течение, когда периоды улучшения вновь сменяются периодами обострения. Методы лечения. Комплекс мероприятий при тромбоцитопенической пурпуре определяется тяжестью, течением и периодом болезни и складывается из консервативных (с помощью лекарственных препаратов) и оперативных методов. При любых проявлениях пурпуры рекомендована госпитализация в специализированные отделения больницы и постельный режим. Диета должна быть полноценной, калорийной, пищу дают в охлажденном виде, жидкой, небольшими порциями. В лечении тромбоцитопенической пурпуры лекарственными средствами особое место занимают гормональные препараты, которые уменьшают сосудистую проницаемость, усиливают свертываемость крови и повышают иммунитет. Гормоны используют при обширных поражениях кожного покрова, кровоточивости из слизистых оболочек, кровотечениях различной локализации, кровоизлияниях во внутренние органы, выраженной тромбоцитопении. Наиболее часто применяют преднизолон, сначала – в больших дозах. Эффект лечения проявляется уже через 1–2 недели, в дальнейшем дозу постепенно снижают. Больным назначают комплекс витаминов – целесообразно введение витаминов Р и С. Большие дозы витамина С не рекомендуются, так как это ухудшает функциональные свойства тромбоцитов. Назначают соли кальция (кальций пантотенат), аминокапроновую кислоту внутрь 0,2 г/кг массы тела 3–4 раза в день или внутривенно капельно в виде 5 %-ного раствора. Действием на сосудистую стенку обладает дицинон, его назначают внутрь или вводят внутримышечно. Определенным эффектом на функциональные свойства тромбоцитов обладает АТФ в сочетании с сульфатом магния. В качестве кровоостанавливающих средств используют лекарственный сбор, включающий крапиву, шиповник, кукурузные рыльца, водяной перец, тысячелистник. К переливаниям компонентов крови прибегают только при острой тяжелой анемии, представляющей угрозу для жизни, или для остановки массивного, не устраняющегося другими средствами кровотечения. При неэффективности консервативной терапии тромбоцитопенической пурпуры прибегают к спленэктомии (хирургическому удалению селезенки). Цитостатические препараты, уменьшающие рост и размножение клеток, назначают только в крайних случаях, когда использованы все имеющиеся средства. Лечение цитостатическими препаратами обычно проводят в сочетании с гормональными. Применяют следующие препараты: имуран, циклофосфан, 6-меркаптопурин винкристин, винбластин. Больные тромбоцитопенической пурпурой подлежат диспансерному учету в течение 5 лет. НАРУШЕНИЕ СВЕРТЫВАЕМОСТИ КРОВИ (ГЕМОФИЛИЯ) Гемофилия известна со времен глубокой древности. Основным проявлением заболевания является значительное замедление свертываемости крови. Различают несколько форм заболевания. Гемофилия А обусловлена дефицитом VIII фактора – антигемофильного глобулина – белка организма, участвующего в процессе свертываемости крови. Гемофилия – наследственное заболевание. Болеют лица мужского пола; женщины в семье не болеют, но могут быть носительницами, т. е. передавать заболевание по наследству. Болеют не все мужчины в семье. Мужчины не передают заболевание наследственно своим детям, а передают через женщин внукам. Гемофилия имеет тенденцию к количественному уменьшению в последующих поколениях. Гемофилия А является классическим наследственным заболеванием, которое передается от женщин. Около 25 % случаев гемофилии А являются единичными формами, обусловленными не наследственной передачей, а новой мутацией генов, вызванной воздействием внешних факторов (инфекций). По правилам рецессивного, сцепленного с Х-хромосомой наследования (когда информация передается по наследству, но может проявляться не в каждом поколении) от брака мужчины, больного гемофилией, и здоровой женщины рождаются здоровые сыновья. Они получают нормальную Х-хромосому от матери, если она не носитель патологического гена. Все родившиеся от этого брака девочки являются носителями аномального гена, который может передаваться их сыновьям. От брака здоровых мужчины и женщины могут родиться как больные, так и здоровые сыновья. Одна из возможных причин так называемой женской гемофилии обусловлена браком мужчины, больного гемофилией, с женщиной – достоверным носителем гемофилии. В этом случае все девочки, рожденные в данной семье, будут носительницами гена. Сыновья от этого брака имеют одинаковые шансы быть здоровыми или больными гемофилией. Если женщины будут иметь в семье только дочерей, это снизит вероятность появления больных в потомстве, но не предотвратит их появления. Признаки заболевания. Гемофилия характеризуется периодически возникающей кровоточивостью, имеющей различную локализацию, – кровотечение из слизистых оболочек, длительные кровотечения при травмах, кровоизлияния в суставы, гематомы, наличие крови в моче и т. д. Геморрагические проявления имеют определенную возрастную эволюцию. Дети рождаются уже больными гемофилией, но признаки заболевания в период новорожденности, как правило, отсутствуют. Это объясняют корригирующим действием женского молока, содержащего факторы, которые поддерживают нормальную свертываемость крови. Если гемофилия у новорожденного все же проявляется, могут быть тяжелые кровотечения из пуповины. Обычно первые признаки гемофилии появляются к концу первого года или на 2–3 году жизни. Имеется определенная взаимосвязь степени тяжести гемофилии со временем возникновения характерных признаков болезни. Легкие формы проявляются в более позднем возрасте, описаны случаи возникновения первых признаков заболевания в возрасте 20–23 лет. Тяжелые формы уже в раннем возрасте дают развернутую картину с кровоизлияниями в полость суставов. Тяжесть проявлений болезни при гемофилии определяется уровнем антигемофильного фактора крови. На основании этого критерия по степени тяжести выделяют несколько форм гемофилии: 1) уровень фактора VIII ниже 1 % – тяжелая форма; 2) от 1 до 5 % – средней тяжести; 3) от 5 до 10 % – легкая форма; 4) выше 10 % – латентные формы. У детей первых трех лет жизни заболевание имеет определенные особенности, в частности отсутствует скопление крови в полости суставов. Одним из первых и характерных симптомов гемофилии в раннем возрасте являются кровотечения из слизистой оболочки полости рта. Очень опасны кровотечения из слизистой оболочки гортани, так как может возникнуть удушье, скопление сгустков крови в верхних дыхательных путях. Появление кровоточивости можно связать с какой-либо травмой, но нередко при тяжелых формах гемофилии наблюдаются спонтанные геморрагические проявления, причина которых не ясна. Кровоизлияния в мягкие ткани, гематомы могут быть подкожными, внутримышечными, межмышечными. Гематомы возникают в области плечевых суставов, груди, живота, шеи и т. д. У детей старшего возраста внутримышечные гематомы возникают под влиянием травмы, неловкого движения или спонтанно (обычно при тяжелых формах гемофилии). В ряде случаев обширные гематомы сдавливают нервные стволы или крупные артерии, вызывая нарушение чувствительности и движений. При кровоизлияниях в мышцы нарушается общее состояние, возникает болевой синдром, во время рассасывания крови больных лихорадит: поднимается температура тела, появляются слабость, недомогание, нарушается сон и аппетит. Большие кровоизлияния приводят к анемии. После 3 лет, когда дети начинают вести активный образ жизни (бегать, прыгать, участвовать в подвижных играх), появляется один из наиболее типичных симптомов гемофилии А – кровоизлияния в суставы – гемартрозы. По частоте возникающих при гемофилии признаков гемартрозы занимают первое место. Кровоизлияния обычно бывают в коленный, локтевой, голеностопный суставы, значительно реже – в плечевой, тазобедренный, лучезапястный и мелкие суставы кисти и стоп. При первых острых гемартрозах кровь может со временем полностью рассосаться. Гемартроз характеризуется быстрым увеличением сустава в объеме, болезненностью, кожа над ним напряжена, покрасневшая, горячая на ощупь, движения в суставе резко болезненны. Различают 3 формы поражения суставов при гемофилии: 1) острые гемартрозы – первичные и повторяющиеся через некоторое время, чаще всего наблюдаются у детей; 2) хронические деструктивные остеоартрозы – заболевания, характеризующиеся деформацией суставов; 3) вторичный ревматоидный синдром: боли в суставах, ограничение движений, увеличение лимфатических узлов, поражение нервной системы в виде невритов, повышается температура тела. Если в процессе гемофилии отмечались гемартрозы, то с возрастом суставные нарушения прогрессируют. Гемофилия характеризуется чрезвычайным многообразием признаков. В младшем детском возрасте редки кровотечения из мочевыводящих путей, но частота и интенсивность гематурии (появления крови в моче) могут возрастать с годами. Также редки кровотечения из пищеварительного тракта. Иногда может возникать кровотечение в органы брюшной полости, брюшину, забрюшинную клетчатку со сдавлением артерий и развитием омертвения кишки. Кровоизлияния в головной мозг или мозговые оболочки при гемофилии крайне редки, но опасны из-за смертельного исхода или развития тяжелого органического поражения нервной системы. Дети, больные гемофилией, часто производят впечатление шаловливых, недисциплинированных, так как процессы возбуждения преобладают над процессами торможения. Они обычно хрупкого телосложения и с пониженным аппетитом. Внутренние органы вне кровотечения не изменены. С увеличением продолжительности жизни больных гемофилией возрастает частота осложнений. Многие осложнения при гемофилии обусловлены снижением иммунитета. Иммунные нарушения способны вызывать целый ряд осложнений. При гемофилии могут возникать гемолитические анемии, тромбоцитопении, лейкопении (уменьшение количества защитных клеток организма). Может развиваться воспаление почек с исходом в хроническую почечную недостаточность состояние, при котором почки не выводят вредные для организма вещества. Методы лечения. Основным принципом является введение в организм больного факторов, которые отсутствуют в его крови, т. е. проводимое лечение должно быть заместительным. В лечении гемофилии выделяют несколько важных моментов, таких как: 1) мероприятия по остановке общих и местных кровотечений; 2) лечение последствий кровотечения (гемартрозов, гематом и т. д.); 3) лечение осложнений гемофилии (присоединившихся инфекций); 4) профилактика кровотечений при гемофилии: а) специфические меры, включающие профилактику кровоточивости (введение специальных препаратов); б) неспецифические, включающие элементы ухода, режима, профессиональной ориентации и т. д.; 5) генопрофилактика (прохождение обследований) в семьях, имеющих больных гемофилией, позволяющая прервать дальнейшую передачу болезни. Мероприятия по остановке кровотечений в первую очередь направлены на общее повышение свертываемости крови. Заместительная терапия проводится препаратами, содержащими антигемофильный фактор VIII. Он неустойчив и не сохраняется в консервированной крови и сухой плазме. Наиболее эффективен криопреципитат – препарат, содержащий в небольшом объеме значительное количество фактора, он также содержит и фибриноген – белок, способствующий свертыванию крови. Эффективной является и антигемофильная плазма, которая обеспечивает поддержание фактора VIII на уровне более 10 % при кровотечениях легкой и средней тяжести. В неотложных ситуациях (при шоке) прямое переливание плазмы может обеспечить кровоостанавливающий эффект. Переливание консервированной крови дает низкие результаты. Криопреципитат стоит первым в ряду антигемофильных препаратов при устранении кровотечений у больных гемофилией. При расчете необходимой дозы препарата учитывают степень выраженности и расположение кровотечений. При гемофилии А препараты крови вводят 2–3 раза в сутки, иногда бывает достаточно однократного введения криопреципитата. Все гемопрепараты вводят внутривенно и только струйно. Для остановки наружного кровотечения используют 5 %-ный раствор аминокапроновой кислоты, кровоточащую поверхность или лунки удаленных зубов обрабатывают тромбином. Больным гемофилией строго не рекомендуется проводить любые внутримышечные инъекции, которые могут привести к образованию обширных гематом. При микротравмах остановка наружного кровотечения может проводиться в домашних условиях. В этих целях необходимо постоянно хранить в холодильнике кровоостанавливающие препараты (гемостатическую губку, тромбин, 5 %-ный раствор аминокапроновой кислоты), которыми обрабатывают поверхность кожи, слизистых оболочек ротовой полости, десен. Больные должны состоять на учете в диспансерной группе поликлиники и специализированном гематологическом центре. ГЛАВА 7. ИНФЕКЦИОННЫЕ БОЛЕЗНИ ГРИПП Грипп – это острая вирусная инфекция, характеризующаяся интоксикацией и поражением слизистой оболочки верхних дыхательных путей с преобладанием явлений трахеита. Вирус гриппа разделяется на типы А, В и С. Эпидемии гриппа А имеют взрывной характер: в течение 1–1,5 месяца переболевают 20–50 % населения. Эпидемии гриппа, вызываемые вирусом В, длятся обычно 2,5–3 месяца, охватывая не более 25 % населения. Вирус гриппа С вызывает лишь спорадические заболевания. Вирусы гриппа малоустойчивы во внешней среде. Они лучше переносят низкие, отрицательные температуры и быстро погибают при нагревании и кипячении. Отмечается высокая чувствительность вирусов гриппа к ультрафиолетовым лучам и воздействию обычных дезинфицирующих средств. Для вирусов гриппа не характерны географические ограничения. Вирусы гриппа постоянно циркулируют среди населения, вызывая заболевание. В зонах умеренного климата эпидемии развиваются обычно в холодное время года, в тропиках – преимущественно в сезоны дождей. Вирус в больших количествах содержится в бронхиальном секрете больных. Передача инфекции происходит преимущественно аэрогенным путем (воздушно-капельным), непосредственно от человека к человеку. Максимальная контагиозность отмечается в первые дни болезни, когда при кашле и чихании с капельками слизи вирусы интенсивно выделяются во внешнюю среду. Большая часть больных теряет контагиозность спустя 5–9 дней. Клиника. Нарушения со стороны органов дыхания занимают основное место, однако большое значение имеют и общие нарушения. В зависимости от возраста больных его проявления разделяют на две группы. У детей школьного возраста, подростков и взрослых он протекает в классической форме. В более младших возрастных группах проявления заболевания значительно варьируют. Заболевание начинается остро с повышения температуры тела, покраснения лица, головной боли, мышечной боли, чувства разбитости. Температура тела может повышаться до 39–41 °C. Отмечена обратная зависимость между температурой тела и возрастом больных. Сухой кашель и ринит относятся к ранним проявлениям гриппозной инфекции. Характерным является появление болей в горле, связанных с катаральным фарингитом. Одновременно могут развиваться слезотечение, светобоязнь, чувство жжения в глазах и боли при движении глазных яблок. Выраженная интоксикация сопровождается головокружением, анорексией, рвотой, геморрагическим синдромом, проявляющимся чаще всего в виде носового кровотечения. При некоторых эпидемиях диарея развивается у 1/3 детей и подростков. Лихорадочное состояние при неосложненном гриппе, как правило, продолжается 2–3 дня, реже до 5 дней. Повторные подъемы температуры тела могут наблюдаться и при неосложненном гриппе. Ко 2-4-му дню общие нарушения ослабевают, и на первый план выступают изменения со стороны органов дыхания. Сухой лающий кашель сохраняется в течение 4-10 дней, иногда он продолжается в течение 1–2 недель после исчезновения других признаков заболевания. Явления общей интоксикации, головокружения, нарушения общего состояния более выражены развиваются при заражении вирусом типа А, в то время как изменения со стороны носоглотки и глаз более характерны для заражения вирусом типа В. Клинические проявления вирусного гриппа у детей младшего возраста не отличаются от клиники других респираторных вирусных инфекций (парагрипп, адено– и риновирусная инфекции). У детей младшего возраста довольно часто развиваются ларинготрахеиты, бронхиолиты и пневмонии. Ларинготрахеиты, вызванные вирусом А, часто протекают тяжелее, с выделением обильной густой и вязкой мокроты. Грипп у детей младшего возраста обычно начинается остро, проявляясь симптомами общей интоксикации. Резко повышается температура тела, появляются прозрачные выделения из носа. Часты судороги и рвота. Возможно развитие диареи, отита. У детей грипп, вызванный вирусом типа В, часто сопровождается миозитом, преимущественно икроножных мышц. Нередко он развивается через одну неделю после начала заболевания, обычно после короткого периода улучшения состояния. Грипп, вызванный вирусом С, редко отмечается у детей. Эти заболевания характеризуются лихорадкой, длительными выделениями из носа, насморком, кашлем. Осложнения. Грипп часто сопровождается осложнениями. Наибольшее значение имеет присоединение вторичной бактериальной инфекции. При гриппе могут возникать поражения нервной системы: менингоэнцефалит, арахноидит, полиневрит, радикулит и др. Диагностика. Вирусным гриппом заболевают все группы населения, независимо от возраста. Ведущими клиническими проявлениями гриппа являются острое начало с развитием симптомов интоксикации, высокая лихорадка, головная боль с типичной локализацией в области лба, надбровных дуг, глазных яблок, ноющие боли в костях, мышцах, вялость, «разбитость», возникновение на 2-3-и сутки умеренно выраженных катаральных явлений (насморк, сухой кашель, гиперемия зева и задней стенки глотки). Лечение. Как правило, лечение большинства больных гриппом проводится на дому. Госпитализации подлежат дети с тяжелыми и осложненными формами гриппа или с тяжелыми сопутствующими заболеваниями. В течение всего лихорадочного периода необходимо соблюдать постельный режим. Рекомендуют молочно-растительную диету, обогащенную витаминами, обильное питье. Применяют химиопрепараты. Противогриппозный иммуноглобулин вводят детям при тяжелых формах в дозе 1 мл. Указанную дозу назначают повторно при выраженных симптомах интоксикации. При отсутствии противогриппозного иммуноглобулина применяют нормальный иммуноглобулин. Специфическое действие этих препаратов отмечается только при введении их в первые 3 дня болезни. Проводится также симптоматическое, гипосенсибилизирующее лечение и витаминотерапия. При лихорадке показана жаропонижающая терапия. Для ликвидации сухости и першения в горле необходимо теплое молоко с минеральной водой, инжиром, раствором пищевой соды. Для устранения кашля употребляют пектусин, тусупрекс, либексин, щелочные ингаляции и отхаркивающие средства, горчичники. В последнее время широкое распространение получили противовирусные препараты, такие как арбидол (применяют с 2 лет), ремантадин (применяют с 7 лет при гриппе). К показаниям к применению антибиотиков относятся развитие осложнений, вызванных присоединением бактериальной инфекции. Профилактика. Иммунизация современными противогриппозными инактивированными вакцинами безопасна и достаточно эффективна. Однако вводить вакцину рекомендуют только лицам с повышенным риском осложнений. К ним относятся дети с заболеваниями сердечно-сосудистой системы (ревматизм, гипертоническая болезнь, пороки сердца), хроническими заболеваниями органов дыхания (бронхоэктазы, туберкулез, бронхиальная астма), сахарным диабетом и другими обменными нарушениями, хроническим нефритом, неврологическими нарушениями, приводящими к ослаблению и параличу дыхательных мышц. Для активной иммунизации против гриппа используют инактивированные и живые вакцины. В период эпидемии для экстренной профилактики применяют ремантадин или его аналоги. Для снижения заболеваемости в период эпидемии гриппа проводят комплекс противоэпидемических мероприятий. Прогноз. Грипп обычно заканчивается выздоровлением. К прогнозу следует подходить с большой осторожностью при сопутствующей патологии, так как дети в этом случае относятся к наиболее уязвимой группе больных. ПАРАГРИППОЗНАЯ ИНФЕКЦИЯ Парагрипп – это острое вирусное заболевание, характеризующееся умеренно выраженными симптомами интоксикации и поражением верхних дыхательных путей, преимущественно гортани. Парагриппозные вирусы часто вызывают респираторные заболевания у детей и взрослых. Особое значение они имеют в педиатрии, так как нередко вызывают развитие ложного крупа. Вирус парагриппа нестоек во внешней среде. Через 2–4 ч пребывания при комнатной температуре он теряет инфекционные свойства, а полная инактивация наступает после 30–60 мин прогревания при температуре 50 °C. Этиология. Источником инфекции является больной человек. Вирус выделяется с носоглоточной слизью в острый период болезни. Инфекция передается воздушно-капельным путем при непосредственном контакте с больным. Парагриппозная инфекция проявляется в виде спорадических заболеваний круглый год, однако максимальная заболеваемость отмечается в осеннее-зимние месяцы. У детей дошкольного возраста парагрипп встречается чаще, чем острые респираторные заболевания другой этиологии. Парагриппом болеют дети в первые месяцы жизни и даже новорожденные. Клиника. Основными проявлениями заболевания являются симптомы поражения верхних дыхательных путей. Общие нарушения встречаются гораздо реже. Инкубационный период при парагриппе длится 2–7 дней. Заболевание начинается постепенно с чувства недомогания, умеренной головной боли, локализованной в лобной области или глазных яблоках. Иногда отмечаются легкое познабливание, незначительные мышечные боли. Температура тела повышается умеренно, преимущественно у детей младшего возраста. Температура тела повышается тем чаще, чем младше ребенок. Основным симптомом при парагриппе служит кашель, нередко появляется насморк. Боли в горле отмечаются у детей старшего возраста. Продолжительность заболевания варьирует, но в неосложненных случаях не превышает 5 дней. Более длительное повышение температуры говорит о присоединении вторичной бактериальной инфекции, например, среднего отита или пневмонии. У детей с хроническими заболеваниями дыхательной системы при парагриппе воспалительный процесс быстро распространяется на нижние отделы дыхательных путей. Уже в первые дни заболевания часто наблюдаются явления бронхита. Осложнения. К наиболее частым осложнениям относятся пневмония, обусловленная вторичной бактериальной флорой. У детей в первые годы жизни иногда возникает круп, обусловленный отеком и воспалительной инфильтрацией слизистой оболочки гортани, скоплением секрета в ее просвете и рефлекторным спазмом мышц. Диагностика. Диагностика основана на том, что для парагриппозной инфекции характерно поражение верхних дыхательных путей с преимущественным вовлечением в процесс гортани. Катаральные явления отмечаются с первых дней болезни и нарастают постепенно, интоксикация выражена слабо. Лечение. Основная роль принадлежит симптоматическим средствам при ларинготрахеите, бронхите и пневмонии. Назначение антибиотиков оправдано при тяжелых формах бронхита и пневмонии. В тяжелых случаях болезни применяется донорский иммуноглобулин. При возникновении крупа необходима госпитализация. Прогноз. Парагриппозная инфекция относится к широко распространенным заболеваниям, заканчивающимся, за редким исключением, благополучно. АДЕНОВИРУСНАЯ ИНФЕКЦИЯ Аденовирусная инфекция – это группа острых респираторных заболеваний, характеризующихся поражением лимфоидной ткани и слизистых оболочек дыхательных путей, кишечника и умеренно выраженными симптомами интоксикации. Часто аденовирусную инфекцию сопровождает коньюнктивит. Аденовирусная инфекция распространена во всех странах мира. Заболевания возникают в течение всего года, но чаще всего в странах умеренного климата они наблюдаются весной, в начале лета и зимой. Источником инфекции является больной человек, выделяющий вирусы с носовой и носоглоточной слизью в острый период болезни, а в более поздние сроки – с фекалиями. Заражение происходит воздушно-капельным и алиментарным (с загрязненной выделениями больного пищей) путем. Наиболее восприимчивы к инфекции дети в возрасте от 6 месяцев до 5 лет. Значительная часть новорожденных и детей первого полугодия имеют естественный иммунитет (пассивный). Клиника. Симптоматика в большинстве случаев связана с изменениями в глотке, дыхательных путях, конъюнктиве и очень редко в желудочно-кишечном тракте. Инкубационный период составляет 5–8 дней. Клиническая картина аденовирусной инфекции разнообразна. ФАРИНГОКОНЪЮНКТИВАЛЬНАЯ ЛИХОРАДКА У больных детей повышается температура тела, появляются боли в горле в связи с фарингитом, признаки конъюнктивита и ринита, увеличиваются лимфатические узлы на шее. Конъюнктивит сопровождается резью или болью в глазах, обильным слизистым отделяемым и покраснением конъюнктивы. В некоторых случаях присоединяется кератит. Ринит проявляется заложенностью носа и необильными серозными выделениями, которые быстро становятся серозно-слизистыми, а позже могут приобретать слизисто-гнойный характер. Температура тела держится на высоких цифрах в течение 4–5 дней. Лимфатические узлы увеличиваются преимущественно на задней поверхности шеи. Увеличенные лимфатические узлы на шее определяются в течение нескольких недель после завершения острого периода заболевания. Головные боли, чувство разбитости и слабости, выраженная апатия и сонливость остаются в течение всего заболевания. Фарингит относится к наиболее типичным проявлениям инфекции. Он может сочетаться с ринитом на фоне повышения температуры тела или без него. Поражение желудочно-кишечного тракта проявляется дисфункцией кишечника, болями в животе. Осложнения. К осложнениям относят отиты, ангины и пневмонии. У некоторых детей аденовирусная пневмония служит причиной развития бронхэктатической болезни. Диагностика. Своеобразная клиническая картина наблюдается только при фарингоконъюнктивальной лихорадке. Остальные формы аденовирусной инфекции протекают нехарактерно, поэтому точно определить этиологический фактор затруднительно. Лечение. При легких формах аденовирусной инфекции применяют гипосенсибилизирующую терапию, витамины и симптоматическое лечение. При тяжелой форме заболевания, кроме вышеперечисленных средств, применяют донорский иммуноглобулин, дезинтоксикационную терапию. Для лечения вирусного конъюнктивита и кератита рекомендуется использовать местно раствор 0,05 %-ной дезоксирибонуклеазы, 20–30 %-ный раствор сульфацил-натрия, теброфеновую и флореналевую мази. При осложнениях, вызванных наслоением бактериальной флоры, используют антибиотики и сульфаниламидные препараты. РЕСПИРАТОРНО-СИНЦИТИАЛЬНАЯ ВИРУСНАЯ ИНФЕКЦИЯ Респираторно-синцитиальная вирусная инфекция – это острое респираторное заболевание, характеризующееся умеренно выраженной интоксикацией и преимущественным поражением нижнего отдела дыхательных путей. Респираторные синцитиальные вирусы в настоящее время считают основной причиной бронхиолитов и пневмоний у детей в возрасте до 1 года, а также одним из наиболее частых возбудителей респираторных инфекций в раннем возрасте. Источником инфекции является больной человек. Путь передачи – воздушно-капельный. Болеют обычно дети младшего возраста и даже новорожденные. В детских дошкольных коллективах могут отмечаться эпидемические вспышки, которые длятся от 2 недель до 3 месяцев. У взрослых заболевание имеет спорадический характер и, как правило, легко протекает. Материнские антитела, проникшие в организм ребенка через плаценту, оказывают защитное действие, поэтому тяжелые заболевания редки в первые 4–6 недель жизни ребенка. Однако антитела еще не обеспечивают полного защитного эффекта. Возраст, в котором впервые возникает инфекция, во многом зависит от окружающих условий при возникновении контакта. Ежегодные эпидемии встречаются во всех странах мира. В странах умеренного климата эпидемии наблюдаются преимущественно в зимние месяцы и продолжаются 4–5 месяцев. В остальное время года регистрируются спорадические случаи заболеваний. Пик заболеваемости обычно наблюдается в период с января по март. В это время увеличивается количество детей в возрасте до 1 года, госпитализируемых по поводу бронхиолита и пневмонии. У детей в возрасте старше 1 года бронхиолит развивается редко. Бронхиолиты и пневмонии у мальчиков встречаются несколько чаще, чем у девочек (1,5: 1). Расовая принадлежность не имеет значения, однако заболевания легких и бронхов чаще встречаются среди детей, проживающих в плохих социальных условиях и в большой скученности. Клиника. Инкубационный период составляет в среднем около 4 дней. Вирус выделяется в зависимости от тяжести течения инфекции. У большинства детей с заболеваниями глубоких отделов дыхательных путей возбудитель выделяется в течение 5-12 дней, но иногда 3 недели и более. Инфекция распространяется воздушно-капельным путем. Члены семьи чаще всего заражаются от детей школьного возраста. У старших членов семьи развиваются симптомы простудного заболевания, а у младших детей появляются лихорадочное состояние, признаки среднего отита или заболевание легких. Заболевание начинается постепенно. В первые дни отмечается познабливание, головная боль, незначительная слабость и першение в носоглотке, заложенность носа и кашель. Насморк сопровождается необильными серозно-слизистыми выделениями из носа. При присоединении бронхита и пневмонии состояние ухудшается, температура тела повышается до 38–39 °C, нарастают головная боль, слабость, появляется одышка. Кашель вначале сухой, затем становится влажным, иногда приступообразным. У детей может развиваться астматический синдром. В зависимости от преобладания поражения тех или иных отделов дыхательных путей, различают следующие клинические варианты респираторно-синцитиальной инфекции: назофарингит, бронхит, бронхиолит, пневмонию. Осложнения. Частыми осложнениями респираторно-синцитиальной инфекции являются отит и пневмония, вызванные вторичной бактериальной флорой. Диагностика. При клинической диагностике учитываются имеющиеся симптомы бронхита и бронхиолита, которые преобладают над симптомами общей интоксикации. Лечение. Неосложненный бронхиолит хорошо поддается воздействию симптоматических средств. При затруднении глотания больного требуется кормить через зонд или проводить ему парентеральное питание. Приподнятое под углом 10–30 градусов положение туловища облегчает дыхание. Бронхиолитические средства показаны только при бронхоспастических состояниях у детей в возрасте старше 1 года. Показания к лечению антибиотиками у большинства больных отсутствуют, так как при вирусных бронхиолите и пневмонии они неэффективны. Профилактика. В период наибольшего распространения респираторных вирусных заболеваний дети из групп наибольшего риска должны быть изолированы от других больных с признаками респираторной инфекции. Вероятность создания эффективной аттенуированной вакцины весьма мала, поскольку заболевание не оставляет после себя стойкого иммунитета. Прогноз. Прогноз, как правило, благоприятный, но может быть серьезным при развитии бронхиолита и тяжелой пневмонии. Наиболее неблагоприятен исход у детей с сопутствующей патологией (заболевания легких, сердечно-сосудистой, нервно-мышечной и иммунной систем). РИНОВИРУСНАЯ ИНФЕКЦИЯ Риновирусная инфекция – это острое респираторное заболевание, которое проявляется поражением слизистой оболочки носа и слабыми симптомами интоксикации. Риновирусы являются частой причиной так называемой простуды у взрослых, но имеют большое значение и у детей младшего возраста. Риновирусы провоцируют развитие у детей и взрослых ринитов, фарингитов и бронхитов. Более серьезные заболевания глубоких отделов дыхательных путей наблюдаются редко. Риновирусы могут провоцировать развитие бронхиальной астмы у детей и хронического бронхита у взрослых. Риновирусы распространены повсеместно. В странах умеренного климата эпидемии риновирусной инфекции наблюдаются в сентябре, а также в период апрель-май. Спорадические случаи заболевания встречаются в течение всего года. В тропических странах пик заболеваемости приходится на сезон дождей. Риновирусы хорошо переносят низкие температуры, но быстро инактивируются при нагревании, высыхании и при воздействии дезинфицирующих средств. Источником инфекции является больной человек, у которого вирус содержится в носовом секрете. Путь передачи, воздушно-капельный. Восприимчивость к вирусу высокая, заболевают все возрастные группы. Клиника. Первоначальные признаки риновирусной инфекции, подобно большинству респираторных вирусных заболеваний, сводятся к симптомам так называемой простуды. Инкубационный период составляет 2–4 дня, после чего появляется заложенность в носу и обильное отделяемое из него, чувство першения в горле. Может отмечаться кашель и охриплость голоса. Иногда наблюдается инъекция сосудов конъюнктив и склер, слезотечение. Головные боли и общие нарушения никогда не бывают столь выраженными, как при гриппе. Температура тела повышается реже и не достигает высоких цифр, характерных для инфекции вирусами гриппа, парагриппа, аденовирусами. Эти симптомы максимально выражены в течение 2–3 дней и сохраняются в течение 1 недели. Остаточные явления могут удерживаться более 14 дней у детей младшего возраста. Осложнения. Риновирусная инфекция, как и другие респираторные заболевания, может сопровождаться отеком и воспалением в области носоглотки. Обычно развивается средний отит, синусит и другие заболевания, обусловленные присоединением вторичной бактериальной инфекции. У детей младшего возраста болезнь протекает тяжелее с выраженной интоксикацией, более частыми осложнениями. Диагностика. Клиническая картина позволяет лишь предположить риновирусную инфекцию, поскольку похожая симптоматика может быть обусловлена другими вирусами. В обычных условиях лабораторные методы диагностики не имеют практического значения. При специальных показаниях проводится бактериологическое исследование для исключения вторичной бактериальной инфекции. Лечение и профилактика. Специфические средства профилактики и лечения отсутствуют. Наиболее действенны частое мытье рук и исключение любых прикосновений к носу и глазам. Острая симптоматика купируется с помощью небольших доз анальгетиков, солевых и противовоспалительных капель в нос. Контактным лицам назначают интраназально оксолиновую мазь. ДИФТЕРИЯ Дифтерия – это острое инфекционное заболевание, которое вызывается токсигенными коринебактериями, характеризующееся фибринозным воспалением на миндалинах и токсическим поражением сердечно-сосудистой и нервной систем. Общие и местные признаки определены выработкой токсина, представляющего собой внеклеточный белковый продукт токсигенного штамма возбудителя. Заболевания вызывают как токсигенный, так и нетоксигенный штаммы дифтерийной палочки, но только первые из них ответственны за развитие таких осложнений, как миокардиты и невриты. Возбудителем заболевания является палочка Леффлера. Дифтерия встречается во всем мире, но уровень заболеваемости ею значительно снизился после Второй мировой войны благодаря вакцинации. Пик заболеваемости дифтерией приходится на осенние и зимние месяцы. Восприимчивость к дифтерии зависит от уровня антитоксического иммунитета. В настоящее время в связи с активной вакцинопрофилактикой детей болеют преимущественно взрослые и дети старшего возраста, утратившие иммунитет. Более 80 % заболевших составляют невакцинированные дети в возрасте до 15 лет. Заболевают в основном лица из малообеспеченных слоев населения, проживающие в условиях скученности и лишенные полноценной медицинской помощи. Возбудитель дифтерии устойчив к низким температурам, длительно сохраняется на поверхности сухих предметов. В присутствии влаги и света коринебактерии быстро инактивируются. При воздействии дезинфицирующих препаратов в рабочих концентрациях гибнут в течение 1–2 мин, а при кипячении – мгновенно. Заражение происходит при контакте с больным или бактерионосителем. Больной является заразным с последнего дня инкубационного периода до полной санации организма, которая может происходить в различные сроки. Бактерии передаются воздушно-капельным путем при кашле, чиханье, разговоре. Различные предметы (игрушки, белье) и пыль могут служить средством переноса возбудителя, но роль этого пути заражения невелика. Не исключается пищевой путь передачи при инфицировании продуктов (молоко, крем и др.). Клиника. Симптоматика дифтерии зависит от локализации инфекции, иммунологического статуса организма и степени выраженности токсинемии. Инкубационный период составляет 1–6 дней. Клинически дифтерию классифицируют на основании начальной локализации инфекции: дифтерия глотки, носа, гортани, дыхательных путей (трахеи, бронхов) и редких локализаций (глаза, кожи, раны, половых органов, уха); по характеру течения – типичные (пленчатые) и атипичные – катаральная, гипертоксическая и геморрагическая; по степени тяжести – легкая, средней степени тяжести и тяжелая. При поражении нескольких органов выделяют комбинированную форму болезни. Преобладающей является дифтерия глотки, которая составляет 90 % всех случаев болезни. Дифтерия носа вначале напоминает обычную простуду и характеризуется незначительной ринореей при отсутствии общих нарушений. Постепенно отделяемое из носа становится серозно-кровянистого характера, а затем и слизисто-гнойным. Температура тела умеренно повышена или нормальная. Из носа, чаще из одной ноздри, появляются серозные, а затем серозно-гнойные выделения, которые вызывают мокнутие, образование трещин, корочек в преддверии носа и на верхней губе. Носовые ходы сужены из-за отечности слизистой оболочки. При осторожном осмотре на носовой перегородке можно увидеть белые пленки. Медленное всасывание токсина и слабая выраженность общих нарушений приводит к запоздалой диагностике. Эта форма дифтерии встречается преимущественно у маленьких детей. Течение дифтерии носа длительное, упорное. Своевременное введение антитоксической сыворотки приводит к быстрому выздоровлению. Дифтерия миндалин и глотки представляет собой более тяжелую форму заболевания. Заболевание начинается, как правило, незаметно с постепенного повышения температуры тела, анорексии, недомогания и фарингита. Через 1–2 дня в зеве появляются пленки, распространенность которых зависит от иммунного статуса больного. При частичном иммунитете пленки могут не образовываться. В начале заболевания пленка тонкая, серого цвета, напоминает густую паутину, распространяющуюся с миндалин на мягкое и твердое небо. В последующем пленки утолщаются, могут распространяться не только на миндалины, но и на стенки глотки или гортань и трахею. Попытка удалить пленки вызывает кровотечение. Увеличиваются лимфатические узлы в области шеи. В некоторых случаях это сопровождается отеком мягких тканей шеи и может быть настолько выражено, что говорят о «бычьей шее». Отечные ткани мягкие и безболезненные, теплые на ощупь. Эти признаки обычно наблюдаются у детей в возрасте старше 6 лет. Течение дифтерии глотки зависит от распространенности пленок и количества продуцируемого токсина. В тяжелых случаях могут развиваться нарушения дыхания. Частота пульса увеличивается непропорционально температуре тела, которая обычно повышается незначительно или может оставаться в пределах нормы. Нередко наблюдается паралич мягкого неба. В случае одностороннего паралича небо отклоняется в здоровую сторону, а при двустороннем параличе появляются носовой оттенок голоса, забрасывание пищи и слюны в носоглотку и затруднения при глотании. Ребенок выздоравливает постепенно, нередко у него развивается миокардит или неврит. В легких случаях заболевания выздоровление наступает через 7-10 дней вскоре после отслаивания пленок. Дифтерия гортани, или дифтерийный круп, обычно развивается при распространении пленок с миндалин и из носоглотки. Изолированная дифтерия гортани встречается редко и обычно протекает со слабовыраженными явлениями интоксикации. Клинические проявления характеризуются шумным затрудненным дыханием и сухим кашлем. Внезапная обструкция гортани может наступать даже при легкой дифтерии, когда частично отслоившиеся пленки закупоривают дыхательные пути. Тяжелые случаи дифтерии сопровождаются распространением пленок на все трахеобронхиальное дерево. Своевременное проведение специфического лечения предотвращает последовательное развитие всех стадий дифтерийного крупа. Через 18–24 ч после введения противодифтерийной сыворотки клинические проявления болезни начинают купироваться. Описаны случаи дифтерии кожи, конъюнктивальной оболочки поражение ушей и кожи однако это наблюдается редко. Дифтерия кожи развивается при повреждении эпителиального покрова кожи. Появляется язва с четкими краями, покрытая дифтерийной пленкой, в месте трещин, царапин, опрелостей, ран. Воспалительный процесс у девочек может располагаеться на слизистых оболочках наружных половых органов. Дифтерия пупочной раны может встречаться у новорожденных. Дифтерия конъюнктивальной оболочки обычно ограничивается местным процессом. При этом веки краснеют, отекают и покрываются пленками. Процесс чаще односторонний. Общее состояние больного нарушается незначительно. Дифтерия ушей характеризуется наружным отитом. Клинические проявления дифтерии у привитых. Несоблюдение сроков прививания и ревакцинации, а также перенесенные другие заболевания, неблагоприятные природные и общественные факторы снижают напряженность противодифтерийного иммунитета. Течение дифтерии у привитых довольно гладкое, осложнений практически не встречается. Интоксикация уменьшается уже на 2-3-й день заболевания, отек незначительный, пленки небольших размеров, неплотно спаяны с подлежащей тканью, могут самопроизвольно расплавляться, глотка очищается к 3-5-му дню заболевания. Диагностика. Дифтерия диагностируется на основании клинических данных, поскольку всякая задержка с началом лечения увеличивает опасность для жизни больных. Главным клиническим симптомом дифтерии является наличие фибриновых, плотных белесовато-сероватых налетов, располагающихся на поверхности слизистых оболочек или кожи. Диагноз подтверждается выделением возбудителя. Дифференциальный диагноз. Легкие формы дифтерии носа у частично иммунных лиц могут проявляться симптомами обычной простуды. При выделении из носа значительного количества серозно-кровянистого или гнойного отделяемого дифтерию необходимо дифференцировать с инородными телами в носу, синуситом, аденоидитом и врожденным сифилисом. Дифтерию миндалин и глотки необходимо дифференцировать от стрептококкового фарингита, обычно сопровождающегося более сильными болями при глотании, высокой температурой тела и легко отделяемыми пленками, которые покрывают только миндалины. Дифтерию глотки также необходимо дифференцировать с инфекционным мононуклеозом. Осложнения. У маленьких детей может наступить внезапная смерть вследствие закрытия просвета гортани или трахеи отслоившейся дифтерийной пленкой. Сужение дыхательных путей может быть вызвано значительным отеком тканей шеи. Миокардит может развиваться как после тяжелых, так и после легких форм дифтерии, но чаще он встречается при распространенных поражениях и запоздалой постановке диагноза. Обычно он выявляется на 2-й неделе заболевания, однако может обнаруживаться раньше (на 1-й неделе) или значительно позднее (до 6-й недели после начала дифтерии). Это наиболее тяжелое осложнение дифтерии, которое требует соблюдения строгого постельного режима, тщательного наблюдения и лечения. Неврологические осложнения при дифтерии проявляются чаще всего моторными, а не сенсорными нарушениями, бывают двусторонними и обычно проходят после выздоровления. Наиболее характерен для дифтерии паралич мягкого неба, развивающийся на 3-й неделе заболевания. Голос становится гнусавым, больные не могут задуть горящую свечу, при глотании жидкая пища выливается через нос. Иногда больные не могут читать и различать мелкие предметы. Параличи глазодвигательного нерва возникают преимущественно на 5-й неделе заболевания, но могут появляться уже в 1-ю неделю. При этом у больных отмечают нечеткость зрения, нарушения аккомодации, внутреннее косоглазие. Поздние вялые параличи протекают по типу полирадикулоневрита и возникают на 4-5-й неделе болезни. Выявляются снижение сухожильных рефлексов, мышечная слабость, расстройство координации, неуверенная походка. При поражении мышц шеи и туловища больной не в состоянии сидеть, держать голову. Могут возникать параличи гортани, глотки, диафрагмы, при этом голос и кашель становятся беззвучными, больной не способен проглотить пищу и даже слюну, втягивается живот. Полирадикулоневриты исчезают через 1–3 месяца с полным восстановлением структуры и функций мышц. Иногда через 2–3 недели после начала дифтерии у больных поражаются вазомоторные центры, что сопровождается гипотензией и сердечной недостаточностью. Могут развиваться гастрит, гепатит и нефрит. Лечение. Проводится специфическая и антибактериальная терапия в условиях изоляции больного в инфекционный стационар с обеспечением должного санитарно-гигиенического, двигательного и диетического режимов. Основной задачей лечения является нейтрализация свободного дифтерийного токсина и уничтожение возбудителя с помощью антибиотиков. Единственным специфическим лечебным средством служит дифтерийный антитоксин, который получают из сыворотки гипериммунизированных лошадей. Антитоксин следует вводить как можно раньше. Перед введением антитоксина необходимо провести пробу на чувствительность к чужеродным белкам. Для этой цели 0,1 мл антитоксина, разведенного изотоническим раствором натрия хлорида в соотношении 1: 1000, вводят внутрикожно или закапывают в конъюнктиву. Положительная реакция (эритема более 10 мм диаметром в месте инъекции через 20 мин или конъюнктивит со слезотечением) свидетельствует о необходимости проведения десенсибилизации. Если у больного проявляется чувствительность к лошадиной сыворотке, антитоксин вводят в постепенно увеличивающихся дозах с промежутками 20 мин. При отсутствии реакции оставшуюся дозу антитоксина вводят внутривенно медленно. Дозы антитоксина подбирают в зависимости от степени тяжести заболевания. К сожалению, при гипертоксических формах, а также при несвоевременном (на 3-и сутки болезни и позднее) лечении токсических форм дифтерии лечение антитоксином является малоэффективным. Одновременно проводят антибактериальную терапию с использованием антибиотиков пенициллинового ряда в общепринятых дозах в течение 5-10 дней. Местно назначают полоскания растворами антисептических препаратов фурацилина, риванола и др. Проводится также дезинтоксикационная терапия. Больным необходимо соблюдать строгий постельный режим в течение 3–4 недель при токсических формах и 5–7 недель и более при развитии осложнений. Пищу назначают жидкую и высококалорийную. Особенность лечебных мероприятий при дифтерии гортани обусловлена необходимостью купировать явления стеноза. Это достигается хорошей аэрацией палаты, дачей теплого питья (чай, молоко с содой), паровыми ингаляциями с добавлением натрия гидрокарбоната, гидрокортизона. Применяют увлажненный кислород через носовой катетер. Для улучшения дыхания необходимо отсасывать отделяемое из носоглотки. Внимательно следят за изменением глотательного рефлекса и изменениями голоса. При прогрессировании явлений стеноза производится трахеотомия с удалением фибриновых пленок с помощью электроотсоса. Профилактика. Главное место в профилактике дифтерии отводится иммунизации. Очень важно проводить вакцинацию в организованных коллективах (детских, студенческих, военнослужащих), поскольку именно они являются группами риска заражения и распространения инфекции. Противопоказания к проведению прививок против дифтерии ограничены и указаны в наставлении к вакцинным препаратам. Профилактика дифтерии также предусматривает изоляцию больных, пресечение путей распространения инфекции и наблюдение за контактами. Больных считают заразными до тех пор, пока у них обнаруживаются возбудители на месте инфекции. Изоляцию прекращают после получения трех отрицательных результатов бактериологического посева, который проводят не ранее 36 ч после отмены антибиотиков с интервалом в 2 суток между забором материала. Дифтерией заражаются преимущественно неиммунные лица, тесно контактирующие с больным, поэтому у всех контактирующих необходимо проводить бактериологическое исследование на дифтерию отделяемого из носоглотки. Бактерионосителям токсических форм возбудителя необходимо ввести повышенную дозу дифтерийного анатоксина и назначить антибактериальный курс лечения. Прогноз. Уровень смертности от дифтерии до начала применения антитоксина и соответствующих антибиотиков составлял 30–50 %. Чаще всего умирали дети в возрасте до 4 лет вследствие закупорки дыхательных путей дифтерийными пленками. В настоящее время уровень смертности от дифтерии не превышает 5 %. В первые 2–5 дней смертельные исходы наступают в основном в случае токсических форм дифтерии от инфекционно-токсического шока и асфиксии (при распространенном крупе), на 2-3-й неделе заболевания – в случае тяжелых миокардитов. Закупорка гортани может развиться внезапно. Миокардит может быть связан с сердечной недостаточностью. Иногда дифтерийный миокардит осложняется необратимыми поражениями сердца. Паралич диафрагмального нерва может наступать в поздние сроки и вызывать паралич дыхательных мышц. В целом прогноз при дифтерии зависит от локализации и распространенности местных изменений, иммунного статуса организма, сроков установления диагноза, начала соответствующего лечения и адекватного ухода за больным. Перенесенная дифтерия оставляет иммунитет, сохраняющийся у 50 % больных в течение не менее 1 года. Повторные случаи заболевания наблюдаются редко, однако вакцинировать против дифтерии необходимо и лиц, перенесших это заболевание. СКАРЛАТИНА Скарлатина – это острая антропонозная инфекция, вызываемая ?-гемолитическим стрептококком группы А и характеризующаяся интоксикацией, поражением зева, точечной экзантемой и увеличением лимфатических узлов. Этиология. Возбудителем скарлатины является ?-гемолитический стрептококк группы А, устойчивый во внешней среде. Выдерживает кипячение в течение 15 мин, устойчив к воздействию многих дезинфицирующих средств. Источником инфекции является больной человек в острый период скарлатины и в период выздоровления. Возможно заражение и от носителей гемолитического стрептококка А, не имеющих симптомов скарлатины. Инфекция передается воздушно-капельным путем при чиханье, кашле, крике и т. д. Возможно инфицирование контактным механизмом. Восприимчивы к скарлатине лица, не имеющие специфического антитоксического иммунитета – дети и взрослые. Дети первых 6-12 месяцев жизни, как правило, имеют пассивный иммунитет, приобретенный от матери, и болеют очень редко. Также считается, что чувствительность к возбудителю уменьшается после 20 лет и пропадает после 40 лет. Стрептококковая инфекция кожи чаще всего встречается у детей в возрасте до 6 лет. Особенно тяжелое течение заболевания отмечается в холодное время года. Иммунитет после скарлатины стойкий, антитоксический. Инкубационный период колеблется от 1 до 7 дней, чаще всего он составляет 3 дня. Заболевание начинается остро с повышения температуры тела, головных болей. Характерная сыпь появляется через 12–48 ч. Могут отмечаться сильные боли в животе. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39–40 °C. В течение последующих 5–7 дней она постепенно нормализуется. Миндалины отечны, гиперемированы и часто покрыты налетом. Слизистая оболочка глотки воспалена и в тяжелых случаях покрыта пленкой. Язык может быть красным и отечным. В первые дни болезни спинка языка покрывается белым налетом, сквозь который просвечивают отечные красные сосочки («белый клубничный язык»). Через несколько дней этот налет слущивается, обнажается красный язык с выступающими сосочками («малиновый язык»). Высыпания на коже имеют вид красных точек. Вначале высыпания появляются в подмышечных впадинах, паховых областях и на шее, но уже через 24 ч они покрывают все тело. На лице точечная сыпь чаще всего отсутствует. Лоб и щеки больного обычно краснеют, а область вокруг рта резко отличается от них из-за своей бледности. Бледность носогубного треугольника особенно подчеркивается горящими щеками и яркими припухшими губами, что придает неповторимое своеобразие внешнему виду больных скарлатиной. Высыпания наиболее обильны в подмышечных и паховых областях, а также в участках давления на кожу. В глубоких складках кожи, например, в области локтевых сгибов, могут появляться полосы темно-красного цвета, которые не бледнеют при надавливании. На 4-5-й день болезни (а при легких формах болезни и раньше) сыпь начинает бледнеть и исчезает, сменяясь шелушением. На лице кожа начинает шелушиться в виде нежных чешуек в конце 1-й недели заболевания. Затем шелушение появляется на туловище и в последнюю очередь – на кистях и стопах. Эпидермис отслаивается при скарлатине пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель. Характерными для скарлатины являются такие признаки, как сухие теплые кожные покровы, учащенное сердцебиение, активное поведение больного ребенка. Скарлатина может развиваться после инфицирования стрептококками раневой, ожоговой поверхности и стрептококковых заболеваний кожи. Общие проявления в таких случаях не отличается от описанных, но поражения миндалин и глотки при этом, как правило, отсутствуют. Дифференцировать скарлатину необходимо прежде всего от кори, краснухи и других заболеваний, сопровождающихся возникновением сыпи. Скарлатина может протекать в легкой, средней тяжести и тяжелой форме. Тяжелые формы заболевания в настоящее время – это большая редкость, хотя в прошлом, в частности в XIX в., скарлатина была почти всегда очень тяжелым заболеванием с опасными для жизни осложнениями: миокардит, нефрит, стрептококковый сепсис и т. д. Прогноз. Как правило, благоприятный, однако при наличии осложнений – серьезный. Правильное лечение стрептококковой инфекции обычно обеспечивает быстрое выздоровление больного, а гнойные осложнения предотвращаются или быстро ликвидируются. Только в редких случаях, преимущественно у новорожденных или у детей с нарушениями иммунитета, заболевание может привести к осложнениям, которые заканчиваются летально, несмотря на адекватное лечение. Лечение. В легких и средней тяжести случаях скарлатины назначают постельный режим на 6–7 дней, щадящую диету, обильное питье, насыщенное витаминами (соки, морсы), фрукты. Основой лечения является использование антибиотиков, к которым чувствителен возбудитель скарлатины. Препарат выбора – амоксиклав. Курс лечения составляет обычно 7 дней. Старшим детям необходимо проводить полоскание горла в первые 2–3 дня болезни раствором фурацилина, настоем или отваром ромашки, эвкалипта, календулы и др. При неблагоприятном аллергическом статусе ребенка проводится гипосенсибилизирующая терапия. При тяжелых формах скарлатины необходима госпитализация. В стационаре проводится интенсивная антибактериальная терапия, дезинтоксикационная терапия. В случае возникновения осложнений проводят их лечение с привлечением специалистов – нефрологов, кардиологов, отоларингологов, невропатологов. Профилактика. Специфическая профилактика не разработана. До настоящего времени не создано эффективной противострептококковой вакцины, пригодной для использования в клинике. В детском дошкольном учреждении и в первых двух классах школы при выявлении больного скарлатиной объявляется карантин. Заболевший ребенок допускается в коллектив после выздоровления, отрицательных результатов посева слизи из зева и носа на ?-гемолитический стрептококк группы А (21 день с начала болезни). КОКЛЮШ Коклюш – это острое респираторное заболевание, которое может развиваться в любом возрасте. Однако чаще всего оно встречается и приобретает наиболее тяжелые формы у детей младшего возраста. Коклюш относится к наиболее контагиозным заболеваниям и встречается у 97-100 % восприимчивых к нему лиц. Риск заболевания наиболее высок у детей в возрасте до 5 лет. Заболеваемость коклюшем характеризуется сезонностью. Увеличение заболеваемости начинается в июле-августе и достигает пика в осенне-зимний период, но в принципе циркуляция возбудителя среди населения не прекращается в течение всего года. Возбудители коклюша очень редко выделяются от здоровых лиц. Источником инфекции является больной человек с любой формой инфекционного процесса: тяжелой, средней тяжести, легкой, бессимптомной (бактериовыделение). Инфекция передается воздушно-капельным путем при непосредственном общении с больным, так как возбудитель рассеивается вокруг больного не более чем на 2–2,5 м и малоустойчив во внешней среде. Наибольшую опасность представляют больные в катаральный период заболевания и в 1-ю неделю спазматического кашля – у 90-100 % из них выделяется коклюшная палочка. На 2-й неделе заразительность больных снижается, возбудитель можно выделить только у 60–70 % больных. Через 4 недели от начала заболевания больные практически не заразны и для окружающих не опасны. Восприимчивость людей не зависит от возраста, но зависит от наличия иммунитета. У непривитых людей в обычных условиях восприимчивость высока. Особую группу восприимчивых к коклюшу лиц составляют новорожденные, которые не получают пассивного иммунитета от матери, даже если она имеет антитела к коклюшу. Таким образом, человек восприимчив к коклюшу с первых дней жизни. Это необходимо знать, так как новорожденные и дети до 1 года жизни болеют коклюшем тяжело и не совсем типично, среди них высока смертность от этой инфекции. После перенесенного заболевания остается стойкий, практически пожизненный иммунитет. Повторные случаи коклюша крайне редки. Клиника. Инкубационный период (т. е. период с момента проникновения инфекции в организм до проявления первых признаков заболевания) коклюша – 6-20 дней, но обычно 7 дней. Выделяют следующие периоды заболевания: катаральный, пароксизмальный, период обратного развития и выздоровления. Обычно заболевание протекает в течение 6–8 недель. Катаральный период (1–2 недели). Катаральный период протекает по-разному и не имеет никаких специфических особенностей. Преобладает симптоматика со стороны верхних дыхательных путей. Появляются, насморк, слабый кашель, незначительное повышение температуры тела. У ребенка может отмечаться обильное вязкое отделяемое из носа слизистого характера. Температура тела может оставаться нормальной или незначительно повышаться. Только в очень тяжелых случаях температура может повышаться до 38–39 °C. От тяжести заболевания зависит выраженность интоксикации – от легкого недомогания, беспокойства, раздражительности и снижения аппетита до значительного нарушения самочувствия. Кашель и в этот период является ведущим симптомом коклюша. Кашель сухой, не уменьшается при приеме симптоматических средств, усиливается к вечеру или ночью, у некоторых детей он становится навязчивым, постепенно приобретает характер приступов. В легких случаях катаральный период продолжается 11–14 дней, при более тяжелом течении сокращается до 5–8 дней. Пароксизмальный (спазматический) период. Приступы кашля усиливаются и учащаются. Характерными становятся повторные серии из 5-10 сильных кашлевых толчков на протяжении одного выдоха, за которым следует интенсивный и внезапный вдох. Вдох при этом сопровождается свистящим звуком из-за форсированного прохождения воздуха через суженную голосовую щель. Лицо ребенка при этом краснеет или становится синюшным, глаза выкатываются, язык свисает, появляются слезо– и слюнотечение, вены на шее набухают. Во время приступа у некоторых детей происходит непроизвольное извержение кала и мочи, могут быть обмороки и судороги. Завершается приступ отделением большого количества вязкой, густой слизи, во многих случаях возникает рвота. Тяжелые приступы кашля могут следовать друг за другом до тех пор, пока у ребенка не выделится комок вязкой слизи, нарушающий проходимость дыхательных путей. К типичным признакам относится рвота. Сочетание приступов кашля с рвотой настолько характерно, что коклюш следует подозревать в таких случаях всегда, даже если отсутствует резкий свистящий вдох после кашля. Приступы кашля изнуряют ребенка, он напуган и насторожен, нередко худеет. Моментами, провоцирующими кашель, могут быть жевание, глотание, чиханье, физическая нагрузка и даже предложение еды и питья. Кашель можно спровоцировать также резким светом, сильным внезапным шумом, суетой вокруг ребенка, его волнением, испугом и т. п. В промежутках между приступами дети чувствуют себя вполне удовлетворительно и не производят впечатления тяжелобольных. Дети спокойно играют, интересуются окружающим или засыпают. Почти все дети, так или иначе, чувствуют приближение приступа: старшие жалуются на першение в горле, царапанье за грудиной, младшие испытывают страх, беспокоятся, начинают плакать, теряют интерес к игрушкам, часто вскакивают с места, бегут к матери. Количество таких пароксизмов различно и зависит от тяжести заболевания. При легкой форме их количество составляет примерно 8-10 в сутки, рвотой они не сопровождаются. Протекают такие репризы на фоне общего хорошего самочувствия и состояния ребенка. При коклюше средней тяжести число приступов достигает 15 в сутки, они завершаются, как правило, рвотой. Вне приступа самочувствие улучшается, однако полностью может не нормализоваться: дети остаются вялыми, отказываются от еды, плохо спят из-за приступов кашля, не выспавшись, становятся капризными. Вне приступа лицо остается одутловатым, веки отечны, могут появляться кровоизлияния на конъюнктиве. При тяжелой форме заболевания количество приступов превышает 20–25 за сутки, достигает и 30. Особенно впечатлительные, нервные дети даже «светлые» промежутки проводят в ожидании следующего приступа. При тяжелой форме заболевания развивается кислородная недостаточность, кожные покровы бледны, появ-ляется синюшный оттенок носогубного треугольника. У некоторых детей появляются надрыв и язвочка на уздечке языка – следствие напряжения и травмы о нижние резцы. В особо тяжелых случаях возможно нарушение мозгового кровообращения с потерей сознания, судорогами, нарушениями ритма дыхания, иногда парезами, которые в период выздоровления проходят без следа. Длительность судорожного (спазматического) периода при отсутствии своевременного лечения – 2–8 недель и более. К концу его приступы протекают мягче, число пароксизмов постепенно уменьшается, заболевание переходит в следующий период. Период разрешения (обратного развития) продолжается еще 2–4 недели. Приступы кашля становятся редкими, без рвоты, переносятся ребенком гораздо легче, улучшается самочувствие и состояние больных. Период выздоровления может длиться еще 2–6 месяцев. При наслоении других респираторных инфекций, например, ОРЗ, возможно возобновление кашля. В этот период еще сохраняется слабость, повышенная возбудимость, раздражительность, восприимчивость детей к другим инфекциям. У детей раннего возраста заболевание протекает тяжелее, чем у старших детей, инкубационный период укорачивается. Катаральный период при этом короткий, а судорожный длиннее. Как таковой судорожный кашель обычно отсутствует, но отмечаются приступы беспокойства, чиханья, крика, в этот период ребенок может принимать позу плода. Нередко развиваются задержки дыхания (от 30 с до 2 мин) и даже его остановка (более 2 мин). Они могут возникать на высоте приступа и, что особенно опасно, вне приступа и даже во сне. Вместо рвоты у самых маленьких детей может быть срыгивание. У детей младшего возраста часты осложнения коклюша, возможны тяжелые последствия (нарушения мозгового кровообращения с параличами, бронхиты, нарушение психомоторного развития). У привитых детей коклюш протекает в легкой форме, как правило, без осложнений и последствий, а чаще в атипичной (стертой) форме. Осложнения. Чаще всего коклюш осложняется пневмонией. Чрезмерные усилия во время приступов кашля могут привести к разрыву альвеол и развитию эмфиземы. Частым осложнением является средний отит. Коклюш может провоцировать скрыто протекающую туберкулезную инфекцию. Упорная рвота может привести к развитию судорог. Из других осложнений возможны язва уздечки языка, носовые кровотечения, пупочные и паховые грыжи, выпадение прямой кишки, нарушения питания. Диагностика. Коклюш можно заподозрить на пароксизмальной стадии заболевания. Указания на контакт с больными помогает в диагностике. Лечение. Дети со средней тяжести и тяжелыми формами коклюша должны лечиться в условиях стационара. Очень важное значение в лечении больных коклюшем имеет организация режима их содержания и питания. Необходимо устранить внешние раздражители, обеспечить спокойную обстановку, предоставить ребенку возможность заняться спокойными играми. Комнату, где находится больной ребенок, следует хорошо и часто проветривать. Если у ребенка нормальная температура тела, то с ним нужно как можно больше гулять (избегая при этом контактов с другими детьми), летом в любое время, зимой – при температуре воздуха не ниже 10–12 °C и безветрии. В помещении, особенно с центральным отоплением, следует установить увлажнитель воздуха. При его отсутствии можно поставить сосуды с водой, повесить мокрые полотенца. На улице, если это возможно, лучше гулять вблизи воды (по берегу реки, озера, пруда и т. п.). Питание должно быть полноценным по составу, щадящим по приготовлению, дробным. Важно сохранить естественное вскармливание грудных детей, увеличив число кормлений на 1–2 в сутки, уменьшив соответственно разовый объем молока. То же самое нужно сделать и при искусственном вскармливании. После рвоты ребенка надо докармливать. Ребенок во время болезни должен получать достаточное количество жидкости (чай, соки, морсы, боржоми, щелочная минеральная вода, «Ессентуки» № 20 и т. п.). Старшим детям исключить еду «всухомятку», при которой раздражается задняя стенка глотки, что провоцирует очередной приступ кашля. Проводится антибактериальная терапия. Курс лечения антибиотиками составляет 5–7 дней. Антибиотики эффективны в то время, когда возбудитель еще не покинул организм, т. е. в ранние сроки заболевания – в катаральный период и в первые дни спазматического периода. В более поздние сроки лечение антибиотиками не дает эффекта. С первых дней болезни проводится лечение, которое направлено на ослабление кашлевого рефлекса, устранение кислородной недостаточности. Некоторым больным помогает иглорефлексотерапия. Проводится также седативная терапия. Профилактика. Самой надежной мерой профилактики коклюша является создание активного иммунитета с помощью вакцинации. По календарю обязательных прививок вакцинация проводится адсорбированной коклюшно-дифтерийно-столбнячной вакциной (АКДС). Больного коклюшем изолируют на 25 дней от начала заболевания. Детям, находившимся в контакте с коклюшным больным, особенно на 1-м году жизни, и не привитым до 2 лет, вводят донорский нормальный иммуноглобулин (2–4 дозы). В детском коллективе при регистрации больного коклюшем на детей в возрасте до 7 лет накладывается карантин на 14 дней со дня изоляции больного. КОРЬ Корь – острое заразное заболевание, для которого характерны 3 периода: I – инкубационный период продолжительностью 10–21 день, иногда сопровождающийся отдельными симптомами; II – продромальный период, во время которого появляется энантема (пятна Бельского-Филатова-Коплика) на слизистой оболочке щек и глотки, повышается температура тела, развиваются конъюнктивит, ринит и нарастает мучительный кашель; III – завершающий период, сопровождающийся пятнисто-папуллезными высыпаниями на лице, шее, туловище, руках и ногах и высокой температурой тела. Этиология. Возбудитель кори является РНК-вирусом. Вирус кори малоустойчив в окружающей среде, быстро инактивируется при температуре 56 °C (через 30 мин), в кислой среде, под влиянием рассеянного света, под прямыми солнечными лучами, во влажном воздухе, при воздействии дезинфектантов. В каплях слизи при температуре воздуха 12–15 °C сохраняется в течение нескольких дней. Низкую температуру переносит хорошо: кровь больного, замороженная при температуре -72 °C, сохраняет свою заразительность в течение 14 дней. Отличительной особенностью возбудителя кори является его способность к пожизненной персистенции в организме перенесшего заболевание и способность вызывать особую форму инфекционного процесса – медленную инфекцию (подострый склерозирующий панэнцефалит). Инфекционность. Корь распространяется воздушно-капельным путем при кашле, чиханье, крике, плаче, разговоре. Вирус локализуется в дыхательных путях больного. Максимальная опасность заражения существует во время продромального периода (катаральная стадия). Эпидемическому процессу при кори свойственна очаговость, особенно «активны» очаги в закрытых учреждениях (детские дома, сады, ясли, дома ребенка), учебных заведениях. Восприимчивые лица чаще всего заражаются до того, как бывает установлен диагноз у первого заболевшего. Инфицированный человек является опасным для окружающих на 9-10-й день после контакта (начало продромального периода), в некоторых случаях – на 7-й день. В связи с этим изолировать больных и контактировавших с больным лиц с целью предотвратить распространение инфекции, особенно в стационарах и других детских учреждениях, необходимо с 7-го дня после контакта. Через 5 дней после исчезновения сыпи карантин снимают. Восприимчивы к заболеванию все, кто не имеет приобретенного во время болезни или вследствие вакцинации иммунитета (в первую очередь дети). Начиная с 1980 г., увеличивается удельный вес заболевших корью лиц в возрасте 15 лет и старше; в наши дни каждый третий случай кори регистрируется у молодых людей и взрослых. После перенесенного заболевания остается стойкий, напряженный иммунитет, у 99 % переболевших – пожизненный. Повторная корь – редкое исключение. Дети младшего возраста приобретают иммунитет от перенесшей заболевание матери. Он сохраняется в течение 4–6 месяцев, а затем постепенно исчезает. Через 9 месяцев после рождения материнские антитела уже не удается обнаружить в крови ребенка, тем не менее, у них сохраняется некоторая невосприимчивость к кори. У детей, родившихся от женщин, не болевших корью, иммунитет отсутствует; они могут заболеть одновременно с матерью, как до родов, так и после них. Клиника. Инкубационный период составляет 9-21 день, Продромальный период, продолжающийся, как правило, 3–5 дней, характеризуется повышением температуры тела, сухим, лающим кашлем, ринитом, конъюнктивитом. За 2–3 дня до кожных высыпаний появляется ценный диагностический для кори симптом – пятна Бельского-Филатова-Коплика, располагающиеся обычно на слизистой оболочке щек. Они представляют собой серовато-белые пятнышки размером с песчинку, окруженные красноватым ободком, в некоторых случаях приобретают геморрагический характер. Чаще всего они локализуются на слизистой оболочке щек напротив нижних моляров, но могут неравномерно распределяться по всей оболочке. Иногда подобные образования находят на губах, небе и конъюнктиве. Пятна Бельского-Филатова-Коплика исчезают обычно через 12–18 ч. По мере увядания они приобретают красноватый цвет, местами изменяется цвет слизистой оболочки. Воспаление конъюнктивальной оболочки и светобоязнь позволяют заподозрить корь еще до появления пятен Бельского-Филатова– Коплика. Иногда продромальный период протекает тяжело, начинаясь с внезапного повышения температуры тела, судорог и даже пневмонии. Обычно ринит, лихорадка и кашель постепенно усиливаются, достигая максимума ко времени появления сыпи. Температура тела повышается до 39–40 °C одновременно с высыпанием на коже. В неосложненных случаях через 2 дня, когда сыпь покроет все туловище и ноги, симптомы начинают быстро исчезать. Ребенок, находившийся до этого в тяжелом состоянии, уже через 24 ч после снижения температуры тела чувствует себя вполне удовлетворительно. Сыпь вначале появляется в виде бледных пятен на верхнебоковых участках шеи, за ушами, вдоль линии роста волос и на щеках ближе к ушной раковине. В течение 24 ч она быстро распространяется на все лицо, шею, руки и верхнюю часть грудной клетки. В течение 24 ч сыпь распространяется на спину, живот и конечности. На 2-й или 3-й день она появляется на стопах и в это же время начинает бледнеть на лице. Сыпь бледнеет и исчезает в той же последовательности, что и появляется. Тяжесть заболевания зависит от выраженности высыпаний и их тенденции к слиянию. При легких формах они не сливаются, при очень легких их немного или они определяются в виде единичных элементов преимущественно на ногах. В тяжелых случаях сыпь имеет сливной характер, покрывает всю кожу, в том числе на ладонных и подошвенных поверхностях. Лицо становится припухлым. Кожный зуд обычно незначителен. На месте сыпи в течение 7-10 дней сохраняется пигментация и начинается отрубевидное шелушение кожи. По выраженности высыпания значительно варьируют. При кори, сопровождающейся геморрагиями («черная корь»), наблюдают кровотечения из полости рта, носа и кишечника. Как правило, увеличиваются лимфатические узлы в области угла нижней челюсти, может незначительно увеличиваться и селезенка. Для детей младшего возраста с нарушениями питания характерно воспаление среднего уха, бронхопневмония, желудочно-кишечные нарушения, например, диарея и рвота. В развивающихся странах корь нередко поражает детей в возрасте до 1 года, причем нарушения питания, часто имеющиеся в таких случаях, способствуют тяжелому течению болезни и нередко летальному ее исходу. Диагностика. Корь диагностируется на основании клинических симптомов. В продромальном периоде в мазках из носоглотки выявляют своеобразные многоядерные клетки. Вирус удается выделить в культурах ткани. Коревую сыпь следует дифференцировать с острой экзантемой, сыпью при краснухе, инфекционном мононуклеозе, скарлатине, менингококкемии, риккетсиозах, сывороточной болезни и лекарственной аллергии. При появлении пятен Бельского-Филатова-Коплика, характерных для кори, в сочетании с кашлем можно ставить диагноз типичной формы заболевания. Осложнения. К наиболее серьезным осложнениям относятся средний отит, пневмония и энцефалит. При тяжело протекающем заболевании на лице в редких случаях может развиться нома. Пневмонии остаются самым частым осложнением кори, особенно у детей. Они протекают с различной степенью тяжести, от чего зависят симптоматика, рентгенологическая картина и исход. Значительно чаще у больных детей встречается вторичная бактериальная бронхопневмония. Типичны ларингиты, трахеиты и бронхиты, иногда вызванные самим вирусом кори. Миокардит – нечасто встречающееся, но довольно серьезное осложнение. Преходящие изменения на ЭКГ достаточно часто отмечаются у больных корью детей. Осложнения со стороны нервной системы встречаются чаще, чем при других видах. Энцефалит, менингит, менингоэнцефалит – наиболее тяжелые осложнения кори, именно они обуславливают большую часть летальных исходов при этом заболевании. Очень опасны инфекции, ассоциированные с корью, в частности, крайне неблагоприятно сочетание кори и дизентерии. Прогноз. В абсолютном большинстве случаев благоприятный, однако, при развитии осложнений, особенно энцефалитов и менингоэнцефалитов, крайне серьезный. Лечение. При неосложненном течении заболевания лечение проводится на дому. Первостепенное значение имеют постельный режим при высокой температуре жаропонижающие средства и адекватное обеспечение жидкостью. Увлажнение в комнате рекомендуется при ларингите и тяжелом раздражающем кашле. Температура воздуха должна поддерживаться на уровне комфортабельной, при светобоязни больного ребенка оберегают от воздействия яркого света. Также в лечебный комплекс входят щадящая диета, обильное питье, поливитаминотерапия. Проводится уход за полостью рта (полоскание кипяченой водой или 2 %-ным раствором натрия гидрокарбоната) и глазами (приглушенный световой режим, закапывание в глаза 20 %-ного раствора натрия сульфацила по 2–3 капли 3–4 раза в день). В случае возникновения осложнений ребенок подлежит лечению в условиях инфекционного стационара. В связи со способностью вируса кори подавлять иммунитет и факторы неспецифической резистентности организма, при бактериальных осложнениях требуется антибактериальное лечение. При выраженной интоксикации проводят дезинтоксикационную терапию. Ослабленным больным вводят нормальный человеческий (противокоревой) иммуноглобулин. Профилактика. Больного изолируют, все контактные дети, не больные корью, подлежат разобщению на 17 дней (если они не получали с профилактической целью иммуноглобулин) или на 21 день (если они получили пассивную профилактику иммуноглобулином). В комнате, где находится больной, но рекомендуется систематическое проветривание и тщательная влажная уборка. Всем детям в возрасте 3-12 месяцев, находившимся в контакте с больным корью и не болевшим корью, в первые 5 дней после контакта вводят внутримышечно 3 мл нормального человеческого (противокоревого) иммуноглобулина. Эффективность пассивной иммунизации варьирует от полного отсутствия признаков кори до весьма незначительного снижения тяжести ее течения. Дети в возрасте 12 месяцев и старше, не болевшие корью и контактировавшие с больными, подлежат активной иммунизации (вакцинации). Только при наличии противопоказаний к прививке им вводится иммуноглобулин внутримышечно в дозе 1,5 мл. Плановая профилактика кори проводится с помощью введения живой коревой вакцины всем детям, не болевшим корью. Вакцинация против кори противопоказана беременным и детям с нелеченным туберкулезом, а также получающим иммунодепрессивные препараты, поскольку у таких детей высок риск персистенции вируса с последующим развитием прогрессирующей инфекции. КРАСНУХА Краснуха представляет собой умеренно заразное вирусное заболевание детского возраста, характеризующееся слабовыраженными общими нарушениями, наличием мелкопятнистой экзантемы и увеличением лимфатических узлов. У детей старшего возраста и взрослых инфекция иногда протекает тяжело, сопровождаясь вовлечением в процесс суставов и пурпурой. Этиология. Вирус краснухи нестоек во внешней среде, быстро погибает под воздействием ультрафиолетовых лучей, обычных дезинфектантов, при комнатной температуре выживает в течение нескольких часов. Хорошо переносит замораживание. Человек – единственный источник инфекции. Источником заражения для окружающих может быть новорожденный с врожденной краснухой, выделяющий возбудитель в течение 1–6 месяцев, иногда дольше. Больной человек начинает выделять вирус за 5–7 дней до высыпаний и остается заразным в течение 5–7 дней после окончания периода высыпаний. Возбудитель распространяется от человека к человеку воздушно-капельным путем во время чихания, кашля, при крике, разговоре и т. п. Для инфицирования требуется более тесный, чем при кори и ветрянке, контакт, поскольку контагиозность краснухи невелика. Риск заражения увеличивается при скученности, в неблагоприятных санитарных условиях (плохо проветриваемые помещения со скоплением людей – интернаты, общежития и др.). Кроме того, существует еще один актуальный путь передачи возбудителя – трансплацентарный или вертикальный, от матери к плоду. Возбудитель краснухи обладает тератогенным действием, т. е. приводит к формированию пороков развития плода. Восприимчивость к краснухе всеобщая и от возраста не зависит, а значит, при встрече с возбудителем заболевает каждый, не имеющий иммунитета к нему. Дети до 1 года за счет пассивного иммунитета, приобретенного от матери, болеют редко. Максимальная заболеваемость отмечается в возрасте 3–6 лет. Мальчики и девочки заболевают одинаково часто. Чаще болеют «организованные» дети. Часть женщин детородного возраста (от 10 до 20 %), не переболевших краснухой, не имеют антител. Поэтому риск инфицирования во время беременности, опасного для плода, у таких женщин достаточно велик. Для краснухи характерна сезонность заболеваемости – максимальное число заболевших отмечается в марте-июне. Клиника. Инкубационный период составляет 14–21 день. Продромальный период продолжается 1–3 дня, но может отсутствовать. В этот период наблюдаются слабовыраженные симптомы интоксикации: небольшая слабость, недомогание, снижение аппетита и настроения, головная боль, у некоторых больных могут отмечаться мышечные боли и боли в суставах. В этот период можно обнаружить признаки легкого конъюнктивита, гиперемию зева, увеличение и чувствительность лимфатических узлов. Наиболее типичным считается увеличение затылочных, околоушных и заднешейных лимфатических узлов. Непосредственно перед кожными высыпаниями может появиться энантема. Она представлена отдельными розовыми крапинками на мягком небе, некоторые из них сливаются, переходят на дужки и приобретают темно-красный цвет. Лимфатические узлы увеличиваются не менее чем за 24 ч до кожных высыпаний и находятся в таком состоянии в течение 1 недели и более. Высыпания значительно разнообразнее, чем при кори. Вначале они появляются на лице и вскоре распространяются на тело. Высыпания многочис-ленны и обычно имеют вид пятнисто-папулезных образований, особенно обильно покрывают тело в течение первых 24 ч. Некоторые из них сливаются, чаще всего на лице. В течение 2-го дня их становится значительно меньше, они принимают точечный вид. Может появиться небольшой зуд. На 3-и сутки сыпь бледнеет и через несколько дней исчезает, не оставляя пигментации. Шелушение кожи очень незначительное. Слизистые оболочки глотки и конъюнктивы несколько воспалены. В отличие от кори, светобоязнь отсутствует. Температура тела в пределах нормы или незначительно повышается на 1–2 дня в период появления сыпи. У девушек и женщин нередко появляются признаки полиартрита: артралгии, припухание и уплотнение в области суставов. Они продолжаются в течение нескольких дней до 2 недель и исчезают бесследно. Клиническая картина врожденной краснухи. Триада Грегга включает классические проявления врожденной краснухи: катаракта, пороки сердца, глухота. Катаракта может быть как односторонней, так и двусторонней. Возможны также глаукома, ретинопатия, помутнение роговицы. Пороки сердца различны. Чаще это незаращение артериального протока и его сочетание со стенозом легочной артерии. Реже встречаются стеноз аорты и поражение аортальных клапанов, дефекты межжелудочковой и межпредсердной перегородок. Глухота – самый частый симптом врожденный краснухи. Около 30 % новорожденных глухи от рождения, еще у 30 % глухота развивается позже. Многие дети рождаются с малой массой тела, микроцефалией, анемией. У больных врожденной краснухой, как правило, рано или поздно развиваются признаки прогрессирующего расстройства ЦНС – сонливость или повышенная возбудимость, спастические параличи и парезы, снижение интеллекта до крайних степеней. В некоторых случаях поражения эмбриона вирусом краснухи настолько тяжелы, что приводят к его гибели (самопроизвольные ранние и поздние аборты, мертворождения). У 2/3 врожденная краснуха проявляется по окончании перинатального периода: задержка роста, хроническая экзантема, рецидивирующая пневмония, микроцефалия или гидроцефалия, отставание в росте, позднее закрытие швов и родничков, сахарный диабет, болезни щитовидной железы. Больной выделяет вирус до 1,5–2 лет. Осложнения. Самое тяжелое осложнение – краснушный энцефалит, или менингоэнцефалит, который может развиваться через 2–6 дней после появления сыпи. Течение их тяжелое и довольно длительное. Лишь у 30 % детей с энцефалитом после лечения не остаются выраженные изменения со стороны моторной функции и психики. Лечение. В неосложненных случаях лечения не требуется. В тяжелых случаях применяют дезинтоксикационную и гипосенсибилизирующую терапию, назначают щадящую диету и поливитамины. Профилактика. Поскольку выделение вируса начинается задолго до клинических проявлений у больных, то общие мероприятия в очагах краснухи малоэффективны. Однако заболевших краснухой необходимо изолировать до 5-го дня с момента появления экзантемы, но карантин при этом не объявляется. В очагах инфекции проводится влажная уборка, частое проветривание помещений. С целью активной иммунизации в настоящее время вводят живую вирусную вакцину. В некоторых европейских странах вакцинируют всех детей в 15 месяцев жизни, в других – только девочек в возрасте 8-14 лет. В России первую вакцинацию проводят в год, затем в 6 лет. В США проводится массовая вакцинация всех детей. Антитела появляются у 98 % всех вакцинированных лиц. Профилактика особенно важна для сохранения здоровья плода. Необходимо, чтобы девушки приобретали иммунитет к краснухе до наступления детородного возраста либо в результате перенесенного заболевания, либо путем активной иммунизации. Иммунный статус можно контролировать соответствующими серологическими тестами. Беременным женщинам противопоказано введение живой вирусной вакцины против краснухи. К другим противопоказаниям относятся иммунодефицитные состояния, тяжело протекающие заболевания с высокой температурой тела, гиперчувствительность к отдельным компонентам вакцины, лечение антиметаболитами, стероидами и препаратами со стероидоподобным действием. Мероприятия в отношении беременных, контактировавших с больным краснухой или заболевших ею. Беременные, особенно в ранний период беременности, должны избегать контакта с больным краснухой, несмотря на то, что в детстве они перенесли заболевание или были вакцинированы. Риск заражения плода уменьшается после 14-й недели его развития. Если контакт с больным краснухой произошел у беременной, прежде всего у нее следует определить титр специфических антител. Развитие краснухи, особенно в период значительного риска для плода, позволяет рекомендовать прерывание беременности. ГЕРПЕТИЧЕСКАЯ ИНФЕКЦИЯ Герпетическая инфекция, вызванная герпесвирусами типов 1 и 2, проявляется, как правило, поражением кожи и слизистых оболочек (чаще всего на лице и в области половых органов), а также поражением ЦНС (менингиты, энцефалиты), глаз (конъюнктивиты, кератиты), внутренних органов у лиц с первичными и вторичными иммунодефицитами. Вирус простого герпеса нередко является причиной той или иной патологии беременности и родов, может приводить к самопроизвольным абортам и внутриутробной гибели плода или вызвать генерализованную инфекцию у новорожденных. Этиология. Герпесвирусы человека типа I и типа II характеризуются разрушением зараженных клеток, относительно коротким репродуктивным циклом и способностью пребывать в латентной форме в ганглиях нервной системы. Оба вируса термолабильны, инактивируются при температуре 50–52 °C через 30 мин, легко разрушаются под воздействием ультрафиолетовых и рентгеновских лучей. Однако вирусы длительно сохраняются при низких температурах (при -20 °C или -70 °C десятилетиями). Источниками инфекции являются больные различными клиническими формами болезни и вирусоносители. Носительство вируса простого герпеса очень распространено. Свыше 90 % людей инфицировано вирусом простого герпеса, а многие из них (20 %) имеют проявления герпетической инфекции. Передача вируса осуществляется контактно-бытовым, воздушно-капельным и половым путями. Возможна вертикальная передача вируса от матери к плоду. Основной путь передачи герпетической инфекции – контактный. Вирус содержится в слюне или слезной жидкости как при наличии поражений слизистых оболочек полости рта или конъюнктивы, так и без таковых, когда заболевание протекает в бессимптомной форме. Заражение может происходить через посуду, полотенца, игрушки и другие предметы обихода, а также при поцелуях. Контактный путь инфицирования может реализоваться во время стоматологических или офтальмологических манипуляций, при использовании медицинских инструментов. Инфицирование воздушно-капельным путем происходит тогда, когда герпетическая инфекция протекает в форме острого респираторного заболевания. При кашле и чиханье вирус попадает во внешнюю среду с капельками носоглоточной слизи. Контактным и воздушно-капельным путями вирусом простого герпеса I типа заражаются чаще всего дети в возрасте 6 месяцев – 3 лет, но могут первично инфицироваться и взрослые. В подростковом возрасте чаще заражаются вирусом простого герпеса II типа. Герпес является одной из наиболее распространенных болезней, передающихся половым путем. Распространению генитального герпеса способствуют алкоголизм и наркомания, которые ведут к беспорядочной половой жизни. Передача инфекции от матери к плоду происходит различными путями. Как правило, инфицирование плода происходит во время прохождения по родовым путям матери, страдающей генитальным герпесом (интранатальный путь). При этом входными воротами для вируса являются носоглотка, кожа и глаза новорожденного. Риск заражения ребенка во время родов при наличии генитального герпеса составляет около 40 %. Кроме того, при генитальном герпесе вирус может проникать в полость матки восходящим путем через цервикальный канал с последующим инфицированием развивающегося плода. Вирус может передаваться и трансплацентарно. Человек, перенесший первичную инфекцию, становится носителем вируса с почти постоянно высоким уровнем антител к нему. Уровень антител после первичной инфекции может снизиться. В этом случае рецидивы заболевания, часто не сопровождающиеся видимой клинической симптоматикой, обычно наступают до тех пор, пока не стабилизируется высокий титр антител. Носители вируса, внешне вполне здоровые, могут служить источником распространения инфекции. Клиника. Выделяют две формы инфекции. 1. Первичная. Первый контакт человека с вирусом сопровождается первичной инфекцией, в большинстве случаев без клинических проявлений. Клинически выраженная первичная герпетическая инфекция отмечается чаще у детей в возрасте 6 месяцев – 5 лет и реже у взрослых. У новорожденных могут развиться тяжелые заболевания, приводящие к летальному исходу. У детей, которые перенесли первичную инфекцию, в крови выявляются специфические антитела. 2. Рецидивирующая. Эта форма обусловлена реактивацией инфекции, персистирующей в организме, в котором уже выработался определенный иммунитет, и образовались антитела к возбудителю. Реактивация герпетической инфекции возникает после воздействия таких факторов, как переохлаждение, ультрафиолетовое облучение и др., или при снижении сопротивляемости организма (менструация, лихорадка, эмоциональные стрессы). Рецидивирующий герпес чаще всего протекает с поражением кожи. Поражения при этом бывают локализованными и обычно не приводят к общим нарушениям. Кроме типичного лабиального герпеса, высыпания располагаются на различных участках кожи – туловище, ягодицах, конечностях. Высыпаниям может предшествовать отек и гиперемия кожи, зуд, жжение. Болевые ощущения для вируса простого герпеса не характерны. Поражения кожи и слизистых оболочек Изменения на коже выглядят как конгломераты тонкостенных пузырьков с эритематозным основанием. Они разрываются, покрываются коркой и заживают через 7-10 дней. Рубец на их месте не образуется, если не присоединяется вторичная инфекция. Непродолжительная депигментация наблюдается только у темнокожих. Появлению высыпаний на коже иногда предшествуют гиперестезия или боль и невралгии во всей этой области. Пузырьки у детей часто вторично инфицируются. Они могут локализоваться в любом месте, но чаще всего на границе кожи и слизистых оболочек. Первичная инфекция может протекать с везикулярными высыпаниями. Их элементы имеют обычно небольшие размеры и могут возникать в течение 2–3 недель. Надо сказать, что травматические повреждения кожи могут способствовать возникновению герпетических высыпаний. Последующее распространение инфекции зачастую происходит по току лимфы, что приводит к увеличению регионарных лимфатических узлов и распространению пузырьков на неповрежденные участки кожи. Заживление кожи происходит медленно, порой затягивается на 3 недели. Вирус герпеса может проникать через царапины на коже. Поражения, которые возникают на месте небольших царапин около ногтя, бывают, как правило, глубокими и вызывают болевые ощущения. Заживление этих участков наступает спонтанно через 2–3 недели. Подобные изменения на пальцах характерны у болеющих герпетическим стоматитом детей, имеющих привычку держать палец во рту. Лечение только симптоматическое. Острый герпетический гингивостоматит (афтозный, катаральный или язвенный стоматит, стоматит Венсана. У детей в возрасте 1 года – 3 лет и изредка у взрослых первичная инфекция проявляется стоматитом. Симптоматика развивается остро, появляются боли во рту, слюнотечение, запах изо рта, ребенок отказывается от еды, повышается температура тела до 40 °C. Реже процесс развивается постепенно с появления лихорадочного состояния, раздражительности, опережающих на 1–2 дня изменения в полости рта. На слизистой оболочке образуются пузырьки. Они быстро лопаются с образованием язвочек диаметром 2-10 мм, покрытых серовато-желтой пленкой. Изменения могут локализоваться на любом участке ротовой полости, но чаще всего на языке и щеках. Острый гингивит представляет собой характерный симптом, и у детей с прорезавшимися зубами может обнаруживаться раньше, чем изменения на слизистой оболочке щек. Подчелюстные лимфатические узлы обычно увеличиваются. Острая фаза заболевания продолжается 4–9 дней, болевые ощущения проходят за 2–4 дня до полного заживления язв. Рецидивирующий стоматит. Характерные для герпетического стоматита поражения бывают изолированными, располагаются на мягком небе или около губ. Это заболевание сопровождаются повышением температуры тела. Герпетическая экзема. Инфицирование вирусом простого герпеса измененной на фоне экземы кожи приводит к развитию герпетической экземы. Тяжесть заболевания может быть различной. На месте экзематозно измененной кожи отмечается появление многочисленных пузырьков. Новые высыпания образуются еще в течение 7–9 дней. Сначала высыпания бывают изолированными, но спустя некоторое время они группируются. Заживление зачастую возникает с образованием рубца. Температура тела повышается до 39–40 °C и остается на этом уровне в течение 7-10 дней. Рецидивирующие формы наблюдаются при хронических атопических поражениях кожи. Заболевание может закончиться летально из-за тяжелых физиологических нарушений, связанных с обезвоживанием, выведением электролитов и белков через поврежденную кожу, распространением инфекции на ЦНС или другие органы, а также из-за присоединения вторичной инфекции. Инфицирование глаз. Первичная инфекция вирусом герпеса и ее рецидивы могут проявляться конъюнктивитом и кератоконъюнктивитом. При этом конъюнктива становится отечной, появляется гноевидное отделяемое. При первичной инфекции увеличиваются и уплотняются околоушные лимфатические узлы. У новорожденных могут развиться катаракта, хориоретинит и увеит. Генитальный герпес является одной из самых частых форм герпетической инфекции. Инфекция чаще всего встречается у подростков при заражении половым путем. Заболевание передается преимущественно при сексуальных контактах от больного генитальным герпесом или носителем вируса простого герпеса. Выделяют следующие виды контактов: генито-генитальный, орально-генитальный, генитально-анальный либо орально-анальный. Заражение может происходить в том случае, когда у партнера, являющегося источником инфекции, рецидив болезни или, что особенно важно, когда он выделяет вирус, не имея при этом клинических симптомов. Нередко генитальный герпес передается от лиц, не имеющих симптомов заболевания на момент полового акта или даже не знающих о том, что они инфицированы. Не исключена возможность инфицирования бытовым путем через средства личной гигиены. К факторам, которые вызывают рецидивирование генитального герпеса, относятся следующие: снижение иммунологической реактивности организма, сопутствующие заболевания, переохлаждение и перегрев организма, некоторые психические и физиологические состояния, медицинские манипуляции (аборты, диагностические выскабливания и введение внутриматочной спирали). У 10–20 % от общего числа инфицированных лиц заболевание характеризуется клиническими проявлениями, которые могут появляться вновь. При этом обычно первое проявление герпетической инфекции протекает более бурно, чем последующие рецидивы. У большинства инфицированных лиц клинические проявления генитального герпеса отсутствуют. В продромальном периоде больные отмечают зуд, жжение или боль, затем появляются высыпания в виде отдельных или сгруппированных везикулезных элементов величиной 2–3 мм. Высыпания могут сопровождаться нарушением общего состояния: недомоганием, головной болью, незначительным повышением температуры, нарушением сна. Спустя некоторое время везикулы вскрываются с образованием эрозивной поверхности. У женщин типичной локализацией генитального герпеса являются: малые и большие половые губы, вульва, клитор, влагалище, шейка матки; у мужчин – головка полового члена, крайняя плоть, уретра. Генитальная инфекция, вызванная вирусом простого герпеса, часто вызывает серьезные психологические и психосексуальные расстройства. Герпетический энцефалит, или менигоэнцефалит, встречается относительно нечасто. Герпетическим энцефалитом могут заболеть лица любого возраста. У новорожденных его вызывает обычно вирус простого герпеса II типа, а в более старших возрастных группах – I типа. Перинатальная герпетическая инфекция вызывается преимущественно вирусом простого герпеса II типа. В большинстве случаев инфицирование новорожденного происходит во время родов при прохождении родового канала. Причем передача инфекции может произойти в случае наличия очагов поражения в области шейки матки и влагалища, а также при бессимптомном выделении вируса. Вирусемия во время беременности может привести к гибели плода, самопроизвольному аборту на ранних сроках беременности или позднему выкидышу. Вирус простого герпеса стоит на втором месте после вируса краснухи по тератогенности (т. е. способности вызывать врожденные уродства). Развитие герпетической инфекции у новорожденного зависит от уровня антител матери, перешедших к плоду через плаценту, длительности безводного промежутка (4–6 ч), применения различных инструментов при родоразрешении, приводящего к повреждению кожи ребенка. При локализованном поражении ЦНС плода летальность составляет 50 %, при генерализованном врожденном простом герпесе достигает 80 %. Инфицированные герпесом дети рождаются, как правило, от первородящих женщин молодого возраста. При этом проявления генитального герпеса во время родов у женщин зачастую не отмечаются. Дети у инфицированных женщин нередко рождаются недоношенными. Но у многих новорожденных отсутствуют характерные кожные проявления герпеса, у некоторых из них могут быть другие поражения, например, болезнь гиалиновых мембран, бактериальная пневмония, не поддающаяся действию антибиотиков. Проявления герпетической инфекции новорожденных развиваются в течение первых 2 недель. Заболевание может проявляеться поражением кожных покровов, заторможенностью ребенка, он плохо берет грудь. Впоследствии у ребенка возможно возникновение менингоэнцефалита. При неадекватном лечении заболевание прогрессирует и может закончиться летально. Клинические проявления менигоэнцефалита обычно развиваются на 11-20-й день после родов у доношенного ребенка. Около 70 % детей, госпитализированных по поводу только кожных проявлений герпеса, в последующем приобретают системную форму этой инфекции. Локализованные формы заболевания (поражения кожи, глаз или ротовой полости) редко заканчиваются летально. Первичная герпетическая инфекция у детей младшего возраста (часто на 2-м году жизни), страдающих тяжелой белковой недостаточностью, а также нарушениями иммунитета, может принять форму тяжелого генерализованного заболевания, заканчивающегося летально. В настоящее время единственным приемлемым способом профилактики хотя бы части случаев врожденного простого герпеса является родоразрешение путем кесарева сечения тех женщин, инфицированность которых доказана непосредственно перед родами. Таким образом можно предупредить интранатальное заражение плода. Если во время беременности у женщины диагностирована генитальная герпесвирусная инфекция, проводится еженедельный контроль на вирус герпеса типа I и II начиная с 35-й недели беременности. Диагностика. Диагноз основывается на двух из следующих признаков: 1) типичная клиническая картина; 2) выделение вируса герпеса; 3) определение специфических нейтрализующих антител; 4) характерные клетки в отпечатках или биоптате. Течение и прогноз. Первичная инфекция вирусом герпеса – самоизлечивающееся заболевание, продолжающееся в течение 1–2 недель. Летально оно может закончиться у новорожденных, а также более старших детей с выраженной дистрофией, при герпетических менингоэнцефалитах и экземе. В остальных случаях прогноз заболевания обычно благоприятный. Иногда развиваются артриты. Возможны частые рецидивы герпетической инфекции, которые сопровождаются повышением температуры тела, но общее состояние больных при этом нарушается редко. Исключение составляет поражение глаз, в результате чего могут развиться рубцовые изменения роговицы и слепота. Серьезной проблемой могут стать повторные поражения полости рта у детей с нарушением иммунитета. Лечение. Лечение больных герпетической инфекцией должно быть многоэтапным и проводиться как в период рецидивов, так и в межрецидивный период. I этап лечения направлен на быстрое купирование местного процесса и воздействие на вирус, циркулирующий в крови в результате первичного заражения и в период рецидивов. Применение мазей, содержащих кортикостероидные гормоны (преднизолоновая, гидрокортизоновая, фторокорт), противопоказано. Используют противовирусные препараты для наружного применения (зовиракс, виролекс). Препараты для наружного лечения целесообразно применять в продромальном периоде и при развтиии рецидива до стадии образования эрозий. При появлении эрозий или отека рекомендуется прибегать к применению примочек с дезоксирибонуклеазой, 0,5 %-ным раствором сульфата цинка, а также применять антисептики, анилиновые красители. После стихания острого процесса приступают ко II этапу лечения – противорецидивному, задачей которого является уменьшение частоты рецидивов и выраженности герпетических высыпаний. Проводят иммуностимулирующую терапию в течение 2–3 недель. Используют адаптогены растительного происхождения настойки заманихи, левзеи, аралии, элеутерококка, корня женьшеня, китайского лимонника. Уход за полостью рта включает регулярное полоскание нераздражающими антисептическими растворами. Местное применение обезболивающих средств, например, вязкого лидокаина или анестезина, способствует устранению боли и делает возможным кормление ребенка. Препараты с анальгизирующим действием необходимо вводить периодически по мере необходимости. Антибиотики следует использовать лишь в случае обнаружения вторичной бактериальной инфекции. Питание ребенка должно быть дробным с учетом его желаний. Большей частью дети принимают только жидкую и кашицеобразную пищу, отказываясь от любой другой. Рецидивы нередко связаны с эмоциональными стрессами, которые надо своевременно распознавать и корригировать. Лечение беременных обязательно проводится при развитии распространенных форм герпетической инфекции. Для лечения используются противовирусные препараты в стандартных дозировках. При наличии герпетических высыпаний или при первичной генитальной герпетической инфекции у матери за 1 месяц до родов рекомендуется выполнение операции кесарева сечения в качестве профилактики герпеса новорожденных. В остальных случаях возможно естественное родоразрешение. Профилактика рецидивов заболевания. При достижении стойкой ремиссии можно начать вакцинотерапию. Вакцину вводят строго внутрикожно в область сгибательной поверхности предплечья по 0,2–0,3 мл через 3–4 дня, на курс 5 инъекций. После перерыва в 10–14 дней курс вакцинации повторяют – вводят 0,2–0,3 мл препарата каждые 7 дней, на курс 5 инъекций. Через 3–6 месяцев проводят ревакцинацию, курс которой состоит из 5 инъекций с интервалом между ними в 7-14 дней. При развитии обострения ревакцинацию необходимо прекратить и продолжить ее в период ремиссии. Рекомендуется воздерживаться от половой жизни до исчезновения клинических проявлений. На этот период использование презервативов должно быть обязательным при всех сексуальных контактах. Половых партнеров пациентов, имеющих генитальный герпес, следует обследовать и при наличии у них герпеса – лечить. ВЕТРЯНАЯ ОСПА Этиология. Возбудителем заболевания является вирус из группы герпетических вирусов. Возбудитель ветряной оспы нестоек в окружающей среде, чувствителен к ультрафиолетовому облучению, дезинфектантам. При низкой температуре сохраняется долго, устойчив к повторному замораживанию. Ветряная оспа – строгий антропоноз. Распространителем инфекции является больной ветряной оспой и, в редких случаях, больной опоясывающим лишаем. Заразность больного ветряной оспой очень высока и длится с последнего дня скрытого периода до 8-го дня от момента возникновения последнего элемента сыпи. Больной опоясывающим лишаем может стать источником ветряной оспы при длительном и очень тесном контакте с ним. Более 90 % заболевших составляют дети в возрасте до 10 лет. Пик заболеваемости приходится на возрастную группу 5–9 лет, но заболевают лица любого возраста, в том числе новорожденные. Вторичные случаи заболеваний среди восприимчивых к ветряной оспе лиц, контактировавших с больным в семье, составляют примерно 90 %. Инфекция распространяется воздушно-капельным или контактным путем через различные предметы (детские игрушки). Описаны случаи внутриутробного заражения. Характерна сезонность заболевания, вспышки ветряной оспы отмечаются в период с января по май. После заболевания формируется стойкий, напряженный, пожизненный иммунитет. Повторные случаи ветряной оспы встречаются исключительно редко. Клиника. Инкубационный период составляет 11–21 день, но чаще 13–17 дней. К концу его появляются продромальные симптомы, проявляющиеся недомоганием, раздражительностью, плаксивостью, снижением аппетита. Как правило, первыми симптомами инфекции являются высыпания и незначительное повышение температуры тела. Элементы сыпи проходят закономерную эволюцию: розовое пятно (розеола) – папула – везикула – корочка. Пятна диаметром 2–4 мм в течение нескольких часов превращаются в папулы и везикулы. Везикулы наполнены прозрачным содержимым, которое может становиться мутным, гнойным и даже геморрагическим. В течение нескольких дней идет «подсыпание» новых элементов. Обычно высыпания обильные, появляются в течение 3–4 дней сначала на туловище, затем на лице и волосистой части головы и минимально на дистальных отделах конечностей. Одновременно с сыпью на коже может появляеться сыпь на слизистых оболочках полости рта, а иногда и половых органов, особенно у девочек. В отдельных случаях пузырьки располагаются на конъюнктиве и роговице, что угрожает потерей зрения. Слизистая оболочка гортани редко вовлекается в процесс. Может развиваться генерализованная лимфоаденопатия. Для ветряной оспы характерен ложный полиморфизм сыпи – одни и те же элементы проходят разные фазы развития. У одного и того же больного одновременно можно видеть и пятно, и папулу, и везикулу, и корочку. Сыпь при ветряной оспе обычно сопровождается зудом и располагается на нормальном фоне кожи без всякого порядка. Общая продолжительность периода высыпаний варьирует: от появления первых элементов до образования корочек на месте лопнувших везикул проходит 2–3 дня. Корочки отпадают через 5-10 дней без следа, при их «срывании» и образовании на их месте вторичных, как правило, инфицированных корочек, этот срок удлиняется еще на 1–2 недели, а на их месте могут оставаться рубцы. Тяжесть течения инфекции может значительно варьировать. При легких формах отмечается скудное число везикул, разбросанных по всему телу, и слабовыраженные общие нарушения. При тяжелых формах выражены симптомы интоксикации, температура тела повышается до 39–40 °C. Системные проявления сохраняются не более первых 3–4 дней в период высыпания. В большинстве случаев заболевание протекает нетяжело, но могут наблюдаться и тяжелые формы: геморрагическая, гангренозная, буллезная. У некоторых больных развивается вирусная пневмония, что чаще встречается у детей до 2 лет. В особо тяжелых случаях поражаются печень, селезенка, желудочно-кишечный тракт, почки, эндокринная система. Особую опасность представляет ветряная оспа для беременных, так как возможна передача вируса через плаценту. Врожденная ветряная оспа может привести к гепатиту, пневмонии, миокардиту, интерстициальному нефриту, язвам кишечника. При появлении сыпи в первые 4 дня болезнь протекает нетяжело. Очень тяжело протекает ветрянка (летальность 30 %) и при появлении сыпи у матери в течение 5 дней после родов. Доказано, что в тех случаях, когда мать болела ветрянкой в 8-20 недель беременности, у 1/3 детей отмечались мертворождения и неонатальная смерть; у 2/3 выживших – гипопластические пороки скелета и неврологические аномалии, 1/4 – глазные, мочеполовые и желудочно-кишечные аномалии. К поздним осложнениям врожденной ветряной оспы относятся: задержка развития, энцефалопатия, слепота, сахарный диабет, повышенная частота злокачественных опухолей, лейкозов в связи с тем, что вирус вызывает хромосомные аберрации. Диагностика основана на клинических данных. Осложнения. Как правило, осложнения обусловлены присоединением условно-патогенной флоры, тем более что вирус обладает иммунодепрессивным действием. К основным осложнениям ветряной оспы относится вторичная бактериальная инфекция на месте кожных поражений. Пневмонией, вызванной возбудителем ветряной оспы, редко заболевают дети. Выздоровление наступает быстро, но остаточные рентгенографические изменения могут сохраняться в течение 6-12 недель. Описаны случаи развития миокардита, гепатита, гломерулонефрита, артрита. Наиболее тяжелым осложнением является энцефалит. Везикулярный конъюнктивит и кератит встречаются редко и обычно заканчиваются благоприятно. Прогноз. В абсолютном большинстве случаев благоприятный, при осложненном течении и особенно энцефалите – серьезный. Лечение. Основой лечения является тщательный уход за кожей, ногтями, постельным бельем, одеждой больного. В период высыпаний растирать полотенцем ребенка нельзя. Расчесывание необходимо предупреждать, надевая ребенку рукавицы и обрезая ногти. Элементы сыпи следует смазывать растворами анилиновых красителей (1 %-ный раствор метиленового синего, раствор бриллиантового зеленого). При ветряночных афтозных стоматитах рот обрабатывают растворами 3 %-ной перекиси водорода и 0,1 %-ного риванола, чередуя обработки. В тяжелых случаях ветряной оспы вводят нормальный человеческий иммуноглобулин. В случае возникновения гнойных осложнений назначают антибиотики в возрастных дозах. Энцефалиты лечат, как и другие вирусные энцефалиты. Больным пневмонией также показано поддерживающее лечение, антибиотики на-значают только при присоединении вторичной бактериальной инфекции. Госпитализировать больных ветряной оспой детей следует только при условии содержания их в палатах, обеспечивающих достаточную изоляцию. Профилактика. Больного ветряной оспой изолируют дома (или по показаниям в боксовом отделении стационара) до момента отпадения последней корочки. В дошкольных учреждениях контактных детей, не болевших ветряной оспой, разобщают на 21 день. Если день контакта с больным точно установлен, разобщение проводят не сразу, а с 11-го дня после контакта. По показаниям проводится вакцинация. ОПОЯСЫВАЮЩИЙ ЛИШАЙ Это острое инфекционное заболевание, характеризующееся образованиями в форме пузырьков и поражениями периферических нервов на некоторых кожных участках, связанных с центральной нервной системой чувствительными нервами. Заболевание редко встречается у детей в возрасте до 10 лет, после чего частота его постепенно увеличивается. Заболевание возникает только у людей, перенесших ветряную оспу. При отсутствии подобных указаний нельзя исключить легко протекавшее и нетипичное заболевание, перенесенное в раннем детстве, в периоде новорожденности или внутриутробно, но оставшееся недиагностированным. Расовые, половые и сезонные факторы не играют роли в развитии инфекции. Клиника. Выделяют две фазы заболевания: до высыпания и после него. Начинается заболевание с болей и уплотнения на участке кожи, связанном одним из сегментарных нервов, что сопровождается повышением температуры тела, чувством общего недомогания и разбитости. Через несколько дней появляются группы красных папул, расположенных в одном или двух соседних сегментах. На их месте вскоре образуются пузырьки. Содержимое пузырьков вначале прозрачное, затем мутнеет. Пузырьки подсыхают и на их месте образуются корки. Весь цикл изменений занимает 5-10 дней. Отмечается тенденция высыпаний, чаще локализованных в сегментах и расположенных ближе к ЦНС. Новые высыпания появляются в течение 1–4 дней, реже в течение 7 дней, распространяясь по ходу нервного ствола. Лихорадочное состояние, боли и уплотнение в области высыпаний могут сохраняться в течение всего периода прогрессирования заболевания. Сыпь бледнеет и исчезает у большинства больных в возрасте до 20 лет через 7-14 дней, но при длительном периоде высыпания и у лиц старшего возраста излечение затягивается на 5 недель и более. Как правило, сыпь бывает односторонней. Увеличиваются регионарные лимфатические узлы. Несмотря на то, что местом локализации кожных изменений у лиц в возрасте до 20 лет обычно бывает зона от II грудного до II поясничного сегмента, у детей в процесс могут вовлекаться черепные и крестцовые нервы, что сопровождается соответствующими изменениями на коже ног и в области половых органов. При поражении V пары черепных нервов (тройничный) в процесс могут вовлекаться его ветви. Заболевание верхней ветви сопровождается кожными изменениями на волосистой части головы, в области лба, носа и глаз, средней – на щеках и небе, нижней – в области нижней челюсти и на языке. Заболевание VII пары черепных нервов (лицевой) приводит к его параличу и высыпанию пузырьков в наружном слуховом проходе. Генерализованные формы опоясывающего герпеса могут встречаться у больных пожилого возраста и изредка у детей, перенесших легкую форму ветряной оспы в раннем детском возрасте. Диагностика. До появления сыпи диагноз затруднен. Боли могут напоминать, в зависимости от локализации, таковые при плеврите, заболеваниях сердца и органов брюшной полости. Диагностика упрощается после высыпания в зоне сегментарной иннервации и соответствующей локализации болей. Иногда простой герпес может стимулировать опоясывающий. Осложнения. Постгерпетические боли у детей не отмечаются. Осложнения со стороны глаз встречаются редко. Может присоединяться вторичная бактериальная инфекция. Профилактика. Необходимо помнить о возможности заболевания опоясывающим герпесом после контакта с больным ветряной оспой. Возможно и обратное развитие ветряной оспы после контакта с больным опоясывающим герпесом, поэтому больных, особенно детей с опоясывающим герпесом, не следует помещать в общие палаты. Лечение. Существуют только симптоматические методы лечения. Назначают подсушивающие лосьоны и мази. Используется весь арсенал обезболивающих и противовоспалительных средств, местное лечение. Течение и прогноз. Опоясывающий герпес у детей протекает обычно легко, и прогноз при нем благоприятный. У больных с нарушениями иммунитета выздоровление затягивается, возможна диссеминация инфекции с поражением других участков кожи и внутренних органов. ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ Инфекционный мононуклеоз – острое вирусное заболевание, которое характеризуется лихорадкой, поражением зева, лимфатических узлов, печени и селезенки и изменениями гемограммы. Этиология. Заболевание обусловлено вирусом Эпштейна– Барра. Вирус по своей морфологической структуре не отличается от вируса простого герпеса. Заболевание встречается в развивающихся странах. Заражение происходит уже в раннем возрасте. В западных странах распространенность инфекции определяется социальными факторами. Лица юношеского возраста инфицированы в 60–80 % случаев. С возрастом уровень инфицированности повышается. Инфекционным мононуклеозом заболевают лица любого возраста, но у детей в возрасте до 2 лет заболевание встречается очень редко и обычно протекает незаметно. Столь же редко оно встречается среди лиц в возрасте старше 40 лет, так как большинство из них уже иммунны к инфекции. Источником инфекции является больной человек и вирусоноситель. От больного человека к здоровому возбудитель передается воздушно-капельным путем. Заболевание отличается низкой контагиозностью. Заражению способствует скученность и тесное общение больных и здоровых людей. Максимальная частота заболеваемости отмечается в холодное время года. Иммунитет после перенесенного заболевания стойкий. Клиника. Инкубационный период у подростков составляет 30–50 дней, у детей он короче, но точные сроки не установлены. Начинается заболевание незаметно и постепенно. Больной жалуется на слабость, утомляемость, головные боли, тошноту, снижение аппетита, мышечные боли, боли в животе. Продромальный период может продолжаться 1–2 недели. Постепенно боли в горле усиливаются, повышается температура тела, что заставляет больного обратиться к врачу. При обследовании находят значительное увеличение миндалин, иногда покрытых налетом. Температура тела повышается до 38–39 °C, у некоторых больных заболевание протекает при нормальной температуре. Продолжительность лихорадочного периода колеблется от 4 дней до 1 месяца. К характерным признакам инфекционного мононуклеоза, помимо болей в горле, относится увеличение лимфатических узлов, печени и селезенки. Чаще всего увеличиваются узлы, находящиеся под углом нижней челюсти, за сосцевидным отростком, шейные и затылочные лимфатические узлы. Обычно они увеличены с обеих сторон, но встречаются и односторонние поражения. Обратное развитие лимфатических узлов наблюдается к 15-20-му дню болезни, однако некоторая припухлость и болезненность могут сохраняться длительное время. Самым ярким признаком мононуклеоза является поражение зева. Ангина может быть катаральной, фолликулярной, лакунарной, язвенно-некротической с образованием фибринозных пленок. Нередко в процесс вовлекается носоглоточная миндалина, что приводит к затруднению носового дыхания, гнусавости и храпу во сне. Чем младше ребенок, тем менее характерны развивающиеся у него симптомы, в первую очередь это относится к увеличению печени, селезенки и лимфатических узлов. В возрасте до 2 лет инфекционный мононуклеоз обычно протекает бессимптомно. Некоторые пациенты жалуются на слабость, утомляемость и повышение температуры тела в течение 1 года и более после перенесенного инфекционного мононуклеоза. Осложнения. Отек миндалин и слизистой оболочки глотки может стать причиной закупорки верхних дыхательных путей. В число осложнений входят менингит, параличи, энцефалит. Иногда у больных нарушается восприятие пространства и размеров предметов. Миокардит и интерстициальная пневмония относятся к частым осложнениям, разрешающимся через 3–4 недели. Панкреатит, паротит и орхит относятся к числу редких осложнений. Тяжело протекающие хронические инфекции вирусом Эпштейна-Барра, заканчивающиеся летально, встречаются у больных с генетической недостаточностью лимфатической системы. Диагностика. Диагностика основана на характерных признаках заболевания – лихорадке, поражения зева, лимфоаденопатии, гепатоспленомегалии – и данных клинического анализа крови. Лечение. Специфического лечения инфекционного мононуклеоза не существует. Проводится гипосенсибилизирующее, симптоматическое и общеукрепляющее лечение, которое включает введение витаминов С, Р и группы В. Назначение антибиотиков показано только при присоединении вторичной микрофлоры. При тяжелом течении инфекционного мононуклеоза, в частности, фаринготонзиллярном отеке, угрожающем закупоркой дыхательных путей, гепатите и сильных болях в животе, вызванных увеличением селезенки и внутрибрюшных лимфатических узлов, используют короткие курсы лечения глюкокортикостероидами (7–8 дней), проводят дезинтоксикационную терапию. Рекомендуется полоскание зева растворами фурацилина, йодинола и других антисептиков. По мере улучшения состояния больной должен возвращаться к обычному образу жизни. Прогноз. Остаточные явления регистрируются в течение года, иногда выраженная слабость сохраняется в течение нескольких месяцев после заболевания. Полное выздоровление можно констатировать только после тщательного обследования больного. Профилактика. Госпитализацию больных осуществляют по клиническим показаниям. Наблюдение за контактными людьми не устанавливается. Специфическая профилактика не разработана. ЭПИДЕМИЧЕСКИЙ ПАРОТИТ Эпидемический паротит (свинка) – относится к острым контагиозным вирусным заболеваниям, характеризуется лихорадкой, общей интоксикацией, увеличением и болезненностью слюнных желез, главным образом околоушных. Этиология. Вирус возбудитель паротитной инфекции нестоек, инактивируется при нагревании (при температуре 70 °C в течение 10 мин), ультрафиолетовом облучении, воздействии растворов формалина малой концентрации. Хорошо сохраняется при низких температурах (-10-70 °C). Источником инфекции является больной человек. Вирус распространяется от человека к человеку воздушно-капельным путем, с загрязненными слюной предметами (игрушки). В отдельных случаях описано внутриутробное заражение вирусом эпидемического паротита – вертикальный путь передачи. Больной заразен в последние дни инкубационного периода, в продромальном периоде и в первые 5 дней заболевания. Реконвалесценты (выздоровевшие) источниками инфекции не являются. Заболевание встречается повсеместно, заболевают лица обоего пола, однако мальчики в 1,5 раза чаще девочек. В 85 % случаев эпидемический паротит встречается у детей в возрасте до 15 лет. Лица, не болевшие эпидемическим паротитом, сохраняют восприимчивость к заболеванию в течение всей жизни, что приводит к развитию эпидемического паротита в разных возрастных группах. Эпидемические вспышки могут возникнуть в любое время гола, но несколько чаще они отмечаются в конце зимы и весной (март-апрель). Паротитная инфекция – это одна из самых распространенных вирусных болезней, которая встречается во всех странах мира. После перенесенного заболевания остается прочный иммунитет. Материнские антитела, циркулирующие в крови ребенка, обеспечивают невосприимчивость к паротиту течение первых 6–8 месяцев жизни. От женщин, перенесших заболевание за неделю до родов, рождаются дети с выраженными клиническими признаками. Клиника. Инкубационный период составляет 14–24 дня, чаще всего 17–18 дней. Продромальные симптомы у детей наблюдаются редко и могут выражаться лихорадочным состоянием, болями в мышцах (чаще шеи), головными болями, чувством недомогания. Начало заболевания обычно характеризуется болями и отеком одной околоушной слюнной железы или обеих. Увеличиваться железа может очень быстро, всего за несколько часов, но максимальных размеров достигает через 1–3 дня после начала заболевания. Припухлость скрывает угол нижней челюсти, мочка уха приподнимается и направлена кпереди. В течение последующих 3–7 дней припухлость постепенно уменьшается и исчезает. Вначале поражается, как правило, одна железа, а через 1–2 дня отмечается увеличение и другой. Область отека плотная и болезненная. Больных беспокоит болезненность при жевании. Особенно болезненность выражена при употреблении кислых жидкостей, вызывающих слюнотечение, например лимонного сока. Припухлость и покраснение можно заметить также у выхода протока железы. Одновременно может произойти отек гортани и мягкого неба, смещение миндалин. При одностороннем поражении слюнных желез больной нередко наклоняет голову в сторону пораженной железы. Зачастую происходит умеренное повышение температуры тела. Несмотря на то что у большинства больных поражаются только околоушные железы, в процесс могут вовлекаться и подчелюстные. В этих случаях припухлость распространяется кпереди и книзу от угла нижней челюсти и приобретает овальную форму, иногда она напоминает по форме яйцо и располагается преимущественно книзу от края нижней челюсти. Болевые ощущения при этом выражены слабее, чем при вовлечении в процесс околоушной железы. Подъязычные слюнные железы инфицируются редко. В этих случаях изменения бывают симметричными, припухлость локализуется в подбородочной области и на дне полости рта. Осложнения. Возможно развитие менингита, менингоэнцефалита, орхита, острого панкреатита, артрита, миокардита и др. Серозный менингит – наиболее частое и характерное осложнение эпидемического паротита, которое наблюдается после воспаления слюнных желез, чаще всего через 4-10 дней. Менингит начинается остро, с повышения температуры тела, головной боли, рвоты. Определяется ригидность затылочных мышц. Иногда отмечается слабость мышц шеи, плечевого пояса и ног, что напоминает полиомиелит. У части больных развиваются клинические признаки менингоэнцефалита: нарушение сознания, вялость, сонливость, неравномерность сухожильных рефлексов, парезы лицевого нерва, вялость зрачковых рефлексов. Течение менингоэнцефалита паротитной этиологии, как правило, благоприятное. Орхит и эпидидимит. Эти осложнения редко встречаются у детей препубертатного возраста, но довольно часто у подростков и взрослых. Они могут развиваться как изолированно, так и совместно. Орхит отмечается преимущественно через 8 дней после начала заболевания, но иногда позднее, и может протекать без видимого поражения слюнных желез. Он начинается с повышения температуры тела, озноба, головных болей, тошноты, болей в области мошонки и яичка. Вовлечение в процесс правого яичка иногда симулирует острый аппендицит. Пораженное яичко становится плотным и отечным, кожа над ним отекает и краснеет. Увеличение яичка сохраняется в течение 5–8 дней, затем его размеры уменьшаются, боли проходят. В дальнейшем у части больных могут появиться признаки атрофии яичка. Оофорит осложняет течение эпидемического паротита у девушек и женщин. Панкреатит. Панкреатит – тяжело протекающее осложнение со стороны поджелудочной железы, развивающееся обычно на 4-7-й день болезни. Встречается редко, однако легкие формы панкреатита развиваются чаще, чем их диагностируют. Основными симптомами заболевания являются резкие боли в животе, чаще схваткообразного или опоясывающего характера, лихорадка, тошнота, повторная рвота, запор или диарея. Нефрит. Вирус нередко выделяется с мочой. Нарушения функции почек, по данным одного из исследований, были найдены у всех взрослых лиц, больных паротитом, а возбудитель в моче – у 75 % из них. Частота поражения почек у детей остается неизвестной. Миокардит. Тяжело протекающий миокардит встречается редко, но легкие формы его наблюдаются у многих больных. Поражение органа слуха встречается редко, но может привести к глухоте. Отмечается преимущественно одностороннее поражение слухового нерва. Первые признаки – шум в ушах, затем присоединяются проявления лабиринтита: головокружение, нарушение координации движения, рвота. Слух обычно не восстанавливается. Артрит относится к редким осложнениям эпидемического паротита. Появляются припухлость сустава, покраснение и болезненность. Выздоровление обычно полное. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ Менингококковая инфекция – это тяжелое инфекционное заболевание. Заболевание имеет различное симптоматическое течение. Возбудителем заболевания является менингококк. Основным патогенным фактором является способность менингококка вырабатывать эндотоксин. Менингококк неустойчив в окружающей среде, вне организма быстро погибает (под действием прямого солнечного света, нагревания, дезинфицирующих растворов, в 70 %-ном спирте). В слизи из носоглотки может сохраняться 1–2 ч. При температуре +50 °C менингококк погибает через 5 мин, при низких температурах (-7-10 °C) – через 2 ч. Источником инфекции являются больные и носители менингококка. Механизмы передачи: воздушно-капельный, реже – контактный. Основным путем передачи является воздушно-капельный. Возбудитель выделяется из верхних дыхательных путей при разговоре, чихании, кашле, громком крике, плаче ребенка. Рассеиванию возбудителя способствует сочетание менингококковой инфекции, в том числе и носительства, с острыми респираторными заболеваниями. Заражению способствуют скученность, высокая температура воздуха и влажность, а также низкий санитарно-гигиенический уровень жизни населения. Восприимчивость к менингококковой инфекции всеобщая. Пик заболеваемости приходится на детей и подростков, из них половину составляют дети в возрасте 1 года – 5 лет. Среди взрослых наибольшее число заболеваний приходится на молодой возраст (15–30 лет). Возможно, это обусловлено социальными факторами и особенностями образа жизни молодых людей (служба в армии, обучение в учебных заведениях, проживание в общежитиях и др.). С этими же обстоятельствами связана большая заболеваемость менингококковой инфекцией лиц мужского пола. Большая часть носителей менингококков приходится на взрослое население. Подъем заболеваемости характерен в зимне-весенний период. Максимум заболеваний приходится на февраль – апрель. В городах заболеваемость менингококковой инфекцией, как правило, выше, чем в сельской местности. После перенесенной менингококковой инфекции формируется довольно стойкий иммунитет. Клинические проявления Инкубационный период составляет от 1–2 до 10 дней. Менингококковый назофарингит – это наиболее частое проявление менингококковой инфекции, проявляется как острое респираторное заболевание верхних дыхательных путей, напоминающее обычные простудные заболевания. Начинается остро, характерны умеренная лихорадка, недомогание, головная боль в лобно-теменной области, першение и боли в горле, сухой кашель. Затрудняется носовое дыхание, появляются скудные выделения из носа. Лихорадка обычно продолжается не более 1–3 дней. Нарушений со стороны внутренних органов не происходит. Симптомы болезни исчезают через 7-10 дней. Но у части больных назофарингит может сочетаться с другими проявлениями менингококковой инфекции и предшествует развитию генерализованных форм заболевания. Генерализованные формы Менингококкцемия. Наиболее тяжелая форма менингококковой инфекции. Заболевание проявляется интоксикацией и поражением кожи. Кроме того, нарушаются функции и других органов (суставы, почки, надпочечники, селезенка). Болезнь начинается внезапно, с повышения температуры тела (до 39–40 °C и выше). У ребенка отмечаются головная боль, недомогание, вялость, боли в мышцах спины и конечностей, характерны жажда, сухость во рту, отказ от еды, возможна рвота. Уменьшается мочеотделение. В большинстве случаев отмечается задержка стула, но для детей младшего возраста характерно возникновение поноса. Отличительным проявлением менингококкцемии является сыпь. Кожные высыпания появляются через 5-15 ч, а иногда и на вторые сутки от начала заболевания. Сыпь имеет багрово-красную окраску с синюшным оттенком, не исчезает при надавливании, имеет различный диаметр, неправильную звездчатую форму, возвышается над поверхностью кожи. Сыпь при менингококкцемии обильная. Первые элементы сыпи, как правило, появляются на нижней части тела: пятках, голенях, бедрах, ягодицах. В центре крупных высыпаний появляются некрозы, после отторжения которых могут образовываться язвы, которые заживают с формированием грубых рубцов. В тяжелых случаях возможно развитие сухой гангрены пальцев рук и ног, ушных раковин, носа. Появление сыпи уже в ранние сроки заболевания на лице, веках, верхней части туловища является неблагоприятным признаком. Развитие менингита на фоне менингококкцемии сопровождается появлением заторможенности, рвоты, светобоязни, судорог и других симптомов раздражения менингеальных оболочек. Обратное развитие сыпи зависит от характера и величины ее элементов, а также глубины поражения кожи. Менингококковый менингит Заболевание возникает остро с повышения температуры тела до 40 °C и выше, озноба, сильной головной боли, а затем и рвоты. Дети становятся беспокойными, головная боль усиливается при звуковых и световых раздражителях, поворотах головы. Головная боль при менингите очень сильная, как правило, без определенной локализации, имеет пульсирующий характер. Особенно интенсивные головные боли отмечаются по ночам, усиливаются при перемене положения тела, резком звуке или ярком свете. Появляется повторная рвота, не связанная с приемом пищи и не приносящая облегчения. Выявляются менингеальные симптомы: ригидность затылочных мышц (пассивно согнуть голову больного к груди не удается из-за напряжения мышц, отвечающих за разгибание головы), симптом Кернига (лежащему на спине больному сгибают ногу под прямым углом в коленном и тазобедренном суставах. При этом пассивное разгибание ноги в коленном суставе не удается за счет напряжения задней группы мышц бедра. Верхний симптом Брудзинского исследуется одновременно с ригидностью затылочных мышц. При пассивном поднимании головы больного, лежащего на спине, ноги сгибаются в коленных и тазобедренных суставах. Симптом Брудзинского II (сгибание ног пациента происходит при надавливании на лонное сочленение), средний симптом Брудзинского III (исследуется одновременно с симптомом Кернига. При попытке согнуть ногу в коленном суставе вторая нога сгибается в колене и приводится к животу), а у детей первого года жизни – симптом «Лиата» (грудного ребенка берут за подмышечные впадины обеими руками, придерживая указательными пальцами голову со стороны спины, и поднимают, возникает непроизвольное подтягивание ножек к животу за счет сгибания их в тазобедренных и коленных суставах – симптом Лесажа). В самых тяжелых случаях больной принимает вынужденную позу – лежит на боку с запрокинутой головой, ноги согнуты в коленных и тазобедренных суставах, притянуты к животу. У детей полный менингеальный синдром отмечается редко. Как правило, выявляется ригидность затылочных мышц, несколько реже – симптом Кернига. Лицо ребенка бледное. Возможно появление судорог (от судорожных подергиваний отдельных мышц до генерализованного судорожного припадка), расстройство сознания (является неблагоприятным признаком). Менингококковый менингоэнцефалит Заболевание характерно для детей раннего возраста и проявляется острым началом с увеличения температуры тела. Кроме того, наблюдаются двигательное возбуждение, судороги, потеря сознания, поражение черепных нервов. Может возникать снижение мышечного тонуса. Заболевание нередко приводит к летальному исходу. На теле появляется характерная звездчатая сыпь. Редкие формы менингококковой инфекции (артрит, миокардит, остеомиелит и др.) каких-либо специфических симптомов не имеют. При артрите чаще поражаются мелкие суставы. Тяжесть артритов может быть различной, от гнойных поражений до легких изменений с возникновением болезненности при движениях, небольшим покраснением и отеком участка кожи над пораженным суставом. Артриты возникают позже, чем сыпь, к концу 1-й – началу 2-й недели заболевания. Прогноз их благоприятный, при выздоровлении функции суставов полностью восстанавливаются. Вторичные метастатические очаги инфекции могут формироваться в сосудистой оболочке глаза, сердце, легких, плевре и др. Молниеносная менингококкцемия Это наиболее тяжелая и очень неблагоприятная форма менингококковой инфекции. Характеризуется внезапным началом и бурным течением. Температура тела с ознобом быстро повышается до 40–41 °C. Уже в первые часы инфекции появляется обильная сыпь с тенденцией к слиянию элементов сыпи и образованию кровоизлияний. На коже возникают багрово-синюшные пятна, которые перемещаются при изменении положения тела. Кожный покров бледный, покрыт холодным липким потом, черты лица заостряются. Дети беспокойны, возбуждены, возможно появление судорог. Нередко возникает повторная рвота, кровавый понос. Постепенно нарушается сознание. При отсутствии адекватного лечения больные могут погибнуть в первые часы и сутки болезни от острой сердечно-сосудистой или острой почечной недостаточности. Осложнения Специфические осложнения, которые угрожают жизни больных, – инфекционно-токсический шок, острая надпочечниковая недостаточность, отек головного мозга. Менингококковый менингит часто осложняется потерей или снижением зрения и слуха, поражением черепных нервов. Особенности менингококковой инфекции у детей раннего возраста. Менингококковая инфекция у детей раннего возраста может протекать в виде менингококкцемии и сочетанных форм. У детей грудного возраста при менигококковом менингите преобладает синдром интоксикации. При этом ребенок отказывается от еды, срыгивает, возникают лихорадка и вялость, монотонный пронзительный крик, напряжение и пульсация большого родничка, расхождение швов черепа. Менингеальные симптомы слабо выражены или отсутствуют. У новорожденных может развиться гидроцефалия. Заболевание протекает тяжелее, чем у детей старшего возраста. Летальность достаточно высока, особенно при сочетании с гриппом. Часто происходит наслоение вторичной бактериальной флоры с развитием пневмонии, отита и др. заболеваний. Диагностика Диагностика менингококковых поражений производится на основании клинической картины выделения возбудителя из крови, спинно-мозговой жидкости, кожи или других очагов поражения. Лечение При подозрении на менингит необходима госпитализация в специализированный стационар в инфекционное отделение, при нарушениях сознания и дыхания – в реанимационное отделение. Проводится активная антибиотикотерапия препаратами пенициллинового ряда. Лечение менингококкового назофарингита. Применяют среднетерапевтические, возрастные дозы антибиотиков при подозрением на менингококковую этиологию. Рекомендуются частые полоскания горла растворами антисептиков. При наличии интоксикации – обильное и частое питье. Лечение менингококкцемии должно проводиться не менее 7 дней, и не менее 72 ч после нормализации температуры тела. Больных менингококковым менингитом пролечивают в течение не менее 10 дней, и не менее 5 дней после нормализации температуры тела. При менингококковой инфекции проводится тщательное и постоянное наблюдение за больным. Контроль артериального давления инфекционно-токсический ток с интервалами 30–60 мин продолжается до появления эффекта от назначенного лечения. Одновременно с антибактериальной проводится дезинтоксикационная терапия. Вместе с инфузионными растворами вводят витамины С, В1, В2, В6, кокарбоксилазу, АТФ. В тяжелых случаях ослабленным детям проводится иммуностимулирующая терапия: применяется иммуноглобулин для внутривенного введения, свежезамороженная плазма. В периоде выздоровления продолжают лечение препаратами, которые улучшают микроциркуляцию, иммуномодуляторами. Диспансерное наблюдение. После перенесенного гнойного менингита дети находятся под наблюдением педиатра, инфекциониста и невропатолога с проведением инструментальных методов исследования (электроэнцефалография, нейросонография). В течение первого года после выписки из стационара осмотры специалистами должны проводиться 1 раз в месяц, на втором году – 1 раз в 6 месяцев. Снятие с учета происходит при отсутствии остаточных явлений не ранее 2 лет после перенесенного заболевания. Профилактика Включает в себя раннее выявление больных, санацию носителей менингококков, изоляцию и лечение больных. В очаге инфекции устанавливается медицинское наблюдение за контактными лицами в течение 10 дней. Следует по возможности ликвидировать скученность, особенно в закрытых учреждениях. В комнатах необходима влажная уборка с использованием хлор-содержащих веществ, частое проветривание, ультрафиолетовое облучение воздуха и др. Что касается мероприятий, которые направлены на повышение устойчивости людей к инфекции, то благоприятное влияние оказывают закаливающие процедуры, своевременное лечение заболеваний верхних дыхательных путей, миндалин. Наиболее перспективна активная иммунизация с помощью менингококковых вакцин. ВИРУСНЫЕ ЭНЦЕФАЛИТЫ Энцефалит клещевой весенне-летний – это природно-очаговое заболевание, сопровождающееся признаками отравления и поражением центральной нервной системы. Источники вирусов – иксодовые клещи. Это тяжелое заболевание, которое сопровождается поражением центральной нервной системы. Вирус клещевого энцефалита обладает различной степенью устойчивости к факторам внешней среды: при нагревании до 60 °C он погибает через 10 мин, а при кипячении – через 2 мин. Вирус быстро разрушается при ультрафиолетовом облучении, действии хлорсодержащих препаратов. Основными резервуарами и переносчиками возбудителей заболевания являются иксодовые клещи. Через 5–6 дней после кровососания на инфицированном животном вирус проникает во все органы клеща, концентрируясь в половом аппарате, кишечнике, слюнных железах, сохраняется в течение всей жизни членистоногого, а это примерно 2–4 года. Дополнительным резервуаром вирусов клещевого энцефалита являются грызуны и другие млекопитающие (ежи, белки, кроты, бурундуки, полевки и др.), а также некоторые птицы (рябчики, зяблики, поползни, дрозды и др.). Из домашних животных наиболее чувствительны к вирусу клещевого энцефалита козы, овцы, коровы, свиньи, лошади. Человек заражается клещевым энцефалитом при укусе инфицированного клеща. Вероятность заражения возрастает при увеличении длительности кровососания. Раздавливание клещей в процессе их удаления и занесение вирусов на слизистые оболочки глаз или на поврежденные участки также могут привести к заражению. Возможно заражение человека клещевым энцефалитом и при употреблении в пищу сырого козьего или коровьего молока. Очаги клещевого энцефалита известны в таежной зоне Дальнего Востока, в лесных районах Сибири, Урала, Восточного Казахстана, Европейской части России, в Чехии, Словакии, Болгарии, Австрии, Венгрии, Польше, Швеции, Финляндии. Заболеваемость клещевым энцефалитом имеет сезонный характер и достигает максимума в мае-июне. Второй подъем заболеваемости отмечается в конце лета-начале осени, что связано с численностью и активностью клещей в природе. После болезни возникает стойкий иммунитет. Заболевание возможно в любой возрастной группе, но наиболее часто встречается среди детей 7-14 лет. Клиническая картина. Инкубационный период продолжается от 3 до 21 дня, в среднем 10–14 дней. Различают начальную фазу, которая протекает с преобладанием синдрома интоксикации, фазу неврологических расстройств, характеризующуюся поражением центральной и периферической нервной системы, и фазу исходов – выздоровление с постепенным восстановлением или сохранением остаточных неврологических нарушений. По степени тяжести клинических проявлений болезни выделяются следующие типы клещевого энцефалита: 1) легкая форма болезни, с лихорадкой в течение 3–5 дней, преходящими признаками менингита и выздоровлением в течение 3–5 недель; 2) заболевание средней тяжести, имеет доброкачественную динамику с выздоровлением в течение 1,5–2 месяцев; 3) тяжелые формы с высокой летальностью, затяжным и неполным выздоровлением. В некоторых случаях наблюдается продромальный период: головная боль, слабость, утомляемость, нарушение ритма сна, чувство онемения в коже лица или туловища, психические нарушения. Обычно болезнь начинается остро и внезапно. Возникает высокая лихорадка с повышением температуры тела до 39–40 °C продолжительностью 3-12 дней, отмечаются жар, ознобы, мучительная головная боль, ломящие боли в конечностях, поясничной области, тошнота, повторная рвота, боль в глазных яблоках. С 3-4-го дня болезни возникают признаки очагового поражения центральной нервной системы: нарушение чувствительности, парезы конечностей, судороги. В первые дни болезни сознание сохранено, но больные заторможены, безучастны к окружающему, сонливы. Иногда отмечается оглушенность, бред, возможно возникновение сопора и комы. Нередко выявляются пневмонии, изменения пищеварительной системы в виде обложенности языка, вздутия живота и задержки стула. Менингеальная форма протекает доброкачественно с развитием общетоксического синдрома и признаков менингита. Характерно возникновение высокой лихорадки, сильной головной боли в теменно-затылочной области, которая усиливается при движении, повторной рвоты на высоте головной боли, свето– и звукобоязни. Менингоэнцефалитическая форма болезни характеризуется развитием диффузного или очагового поражения головного мозга. При диффузном клещевом менингоэнцефалите, помимо общетоксических и менингеальных симптомов, выявляется нарушение сознания от легкой заторможенности до глубокого стопора и комы. При благоприятном течении сознание проясняется через 10–12 дней, но сохраняется сонливость. У некоторых больных в остром периоде лихорадки наблюдается бред, галлюцинации, возбуждение с утратой ориентации во времени и обстановке. При очаговом клещевом менингоэнцефалите клинические проявления зависят от зоны поражения центральной нервной системы. Поражение белого вещества одного из полушарий головного мозга приводит к возникновению парезов правых или левых конечностей и парезов лицевого и подъязычного нервов с той же стороны. Кроме того, при локализации процесса в левом полушарии возникает расстройство речи. В периоде выздоровления двигательные нарушения восстанавливаются в течение 2–3 месяцев. Характерным признаком клещевого энцефалита является сочетанное поражение черепных нервов со всей вытекающей отсюда симптоматикой. Диагностика. Диагностика клещевого энцефалита основана на комплексе эпидемиологических, клинических и клинико-лабораторных данных. Выделение вируса клещевого энцефалита из крови и спинномозговой жидкости больного возможно только в первые дни заболевания. Осложнения 30–80 % переболевших отмечаются в остаточных параличах, атрофии мышц. Иногда наблюдаются снижения интеллекта, эпилепсии. Лечение. Всех больных с укусом клеща при появлении первых симптомов болезни необходимо срочно госпитализировать. В остром периоде показан постельный режим. Диета полноценная, с учетом формы болезни и возраста ребенка. В качестве специфического лечения используют противоэнцефалитный донорский иммуноглобулин, который вводится внутримышечно ежедневно по 3-12 мл в течение 3 дней. При тяжелой форме болезни препарат вводят 2 раза в сутки в дозе 6-12 мл с интервалом 12 ч, а в последующие дни – 1 раз в день. Одновременно с этим проводится лечение, которое направлено на уменьшение интоксикации, купирование судорог и борьбу с отеком головного мозга, а при тяжелом течении заболевания назначают противошоковую терапию и осуществляют борьбу с дыхательной недостаточностью. В периоде стихания острых проявлений болезни назначают витамины группы В. Выписка больных возможна через 2–3 недели после установления нормальной температуры тела, при отсутствии неврологических расстройств. Профилактика. В очагах клещевого энцефалита проводятся мероприятия по защите населения от нападения клещей: применяют противоклещевые комбинезоны, репелленты, инсектициды, проводят взаимоосмотры с удалением и уничтожением обнаруженных клещей. При обнаружении присосавшихся клещей после их удаления применяют специфический донорский иммуноглобулин. Не рекомендуется использовать в пищу некипяченое молоко. Специфическая профилактика выполняется по эпидемическим показаниям за 1–1,5 месяцев до сезона активности клещей. Тканевую инактивированную вакцину вводят по 1 мл под кожу трехкратно с интервалами от 3 месяцев до 1 года с последующей ежегодной ревакцинацией по 1 мл вакцины. Специфическая пассивная профилактика заключается во введении иммуноглобулина против вируса клещевого энцефалита не привитым лицам: перед выездом в природный очаг (дает защитное действие до 4 недель) или не позднее 48 ч с момента присасывания клеща. Энцефалит японский Энцефалит японский (комариный) – острая вирусная природно-очаговая болезнь, которая протекает с развитием тяжелого менингоэнцефалита и общетоксического синдрома, отличается высокой летальностью. К вирусу чувствительны белые мыши, хомяки, полевки, обезьяны, некоторые домашние животные и птицы. Заражение происходит через укус комаров. В природных очагах (морских, луговых, прибрежных и лесных) резервуаром вирусов служат дикие животные (грызуны, птицы), возможно, иксодовые, гамазовые клещи. В сельских и городских очагах резервуаром вируса являются дикие и домашние млекопитающие (свиньи, овцы, коровы, лошади, домашняя птица и др.) и человек. Для японского энцефалита типична четкая сезонность с увеличением заболеваемости в августе-сентябре (это время выплода комаров). Вспышкам болезни предшествует жаркая погода и обилие осадков с образованием большого числа временных водоемов – мест выплода комаров. Восприимчивость к болезни высокая во всех возрастных группах, в сельских очагах болеют преимущественно мужчины, которые живут вблизи заболоченных водоемов. Природные очаги болезни выявлены в Приморском крае и на Дальнем Востоке, в Японии, Восточном и Среднем Китае, Индии, Корее, Вьетнаме, на Филлипинах и некоторых других территориях Юго-Восточной Азии. Клинические проявления. Инкубационный период продолжается 4-21 дней, в среднем 8-14 дней. Различают периоды болезни: начальный, разгара и выздоровления. Начальный период длится 3–4 дня, развивается остро. При этом отмечается резкий подъем температуры до 39–40 °C, которая остается на этом уровне 6-10 дней. Кроме того, появляется озноб, головная боль в области лба, боли в пояснице, животе, конечностях, тошнота, рвота. Характерно покраснение лица, склер и верхних отделов грудной клетки. Отмечается повышенная потливость. В период разгара возникает выраженная лихорадка, при этом подъем температуры тела может достигать 41 °C ко 2-му дню. Температура обычно нормализуется к 7-10-му дню болезни. Больные жалуются на ощущение жара и озноб, сильную головную боль, особенно в лобной области, рвоту, икоту, боли в мышцах. На 2-3-й день появляются менингеальные симптомы, а с 3-4-го дня заболевания – симптомы энцефалита. Больные оглушены, безучастны, не реагируют на осмотр и окружающее, иногда отмечаются бред, галлюцинации, возможно развитие комы и судорог. Исходы заболевания: выздоровление, снижение интеллекта, органические неврологические симптомы. Летальность составляет 40–70 %, особенно в первую неделю болезни. Диагностика. В период эпидемии диагностика основывается на эпидемиологическом анамнезе (пребывание в заболоченных, безлесных местах), клинических особенностях заболевания, а также на результатах вирусологических (выделение вируса из крови, мочи и ликвора или мозга умерших в остром периоде болезни) исследований. Выделяемость возбудителя тем выше, чем раньше были произведены исследования. Следует помнить, что после 10-го дня болезни выделить вирус не представляется возможным. Широко используют иммунологические методики – определение специфических антител в крови. Раньше всего появляются комплемент-связывающие вещества, которые регистрируются реакцией связывания комплемента (РСК) уже к концу первой недели. В дальнейшем их титр нарастает. Положительными реакциями принято считать четырехкратное увеличение показателей (во второй сыворотке). Комплемент-связывающие агенты сохраняются в крови переболевших в течение года. Кроме РСК, используют реакцию подавления гемагглютинации (РПГА) и реакцию нейтрализации (РН). Осложнения. В остром периоде встречаются отек мозга и оболочек, инфекционно-токсический шок, расстройства глотания и дыхания при бульбарном синдроме, кома с нарушением витальных функций. Лечение. Применяют глюкокортикоиды, мочегонные препараты, витамины группы В, средства, которые улучшают трофику и метаболизм головного мозга, антиоксиданты. С целью борьбы со вторичной бактериальной инфекцией используются антибиотики широкого спектра действия, противосудорожные, седативные средства. При развитии коматозного состояния с расстройствами дыхания больного переводят на искусственную вентиляцию легких. Профилактика. Основным мероприятием в очаге является уничтожение личинок комаров в водоемах. Для защиты людей от комаров смазывают открытые части тела репеллентами. В настоящее время используют трехкратную вакцинацию инактивированной вакциной у детей, находящихся в эндемичных очагах. Герпетический энцефалит Герпетический энцефалит – это острое инфекционное заболевание, вызываемое вирусами простого первого и второго типа герпеса, которое характеризуется симптомами поражения нервной системы, развитием тяжелых остаточных явлений. Возбудителем в 95 % случаев является вирус простого герпеса. У новорожденных и детей первых месяцев жизни чаще развивается генерализованная герпетическая инфекция. Источником инфекции является человек. Инфицирование происходит контактным или воздушно-капельным путями. Вертикальный путь передачи осуществляется трансплацентарно. Наиболее восприимчивы к инфекции дети раннего возраста. Заболевание не имеет четко выраженной сезонности. Клинические проявления. Инкубационный период составляет от 2 до 26 дней, чаще – 9-14 дней. Начало заболевания острое, возникает лихорадка, судороги, потеря сознания. Зачастую проявлениям энцефалита предшествуют ОРВИ, стоматит, типичные герпетические высыпания на коже и слизистых оболочках. Иногда отмечается более постепенное развитие болезни: лихорадка до 39 °C, постоянная, головная боль, локализуется в лобно-височной области. Рвота повторная и не связана с приемом пищи. На 2-4-е сутки появляются симптомы отека головного мозга: нарушение сознания в виде спутанности, отсутствия ориентации во времени и пространстве. Иногда больные становятся агрессивными. Появляются зрительные или слуховые галлюцинации, развиваются судороги. В последующем возникают парезы, нарушения чувствительности в конечностях, расстройства координации движения. Прогрессирующий отек головного мозга приводит к расстройству сознания вплоть до комы, учащению эпилептических припадков, возможна остановка дыхания и сердечной деятельности. Обратное развитие симптомов герпетического энцефалита начинается с 3-4-й недели болезни и продолжается в течение 3–6 месяцев. Происходит постепенное восстановление жизненно важных функций, снижается температура тела, появляется сознание. Очень медленно происходит восстановление речи, эмоционально-поведенческих реакций. В период выздоровления на первый план выступают нарушения психической деятельности, часто с изменением поведения, утратой навыков. Как правило, после перенесенного герпетического энцефалита формируются стойкие неврологические изменения: параличи, парезы, судорожный синдром, нарушение интелекта. Летальность заболевания составляет 50–80 % случаев. Диагностика. Вирус герпеса можно выделить из крови и спинномозговой жидкости. Лечение. Больного герпетическим энцефалитом необходимо обязательно госпитализировать. В острый период показан постельный режим. Ребенок находится в условиях отделения реанимации или палаты интенсивной терапии. Диета должна быть полноценной по основным пищевым ингредиентам, соответственно возрасту ребенка и периоду болезни. При нарушении функции глотания кормление ребенка проводится через зонд. Применяется специфический противогерпетический химиопрепарат ацикловир (зовиракс). Курс лечения составляет 10–14 дней. Хороший эффект оказывает сочетание ацикловира и иммунобиологических препаратов. Для этого применяют специфические ?– и иммуноглобулины или интерфероны. Инфузионная терапия способствует восстановлению водно-солевого и энергетического баланса. При отеке головного мозга проводят дегитрационную терапию, далее выполняют интубацию трахеи. Проводится лечение лихорадки, судорожного синдрома. Используются витамины группы В, ноотропы. Антибиотикотерапия проводится с целью лечения вторичных бактериальных осложнений. Большое значение для благоприятного исхода заболевания имеют уход, массаж, лечебная физкультура, а в дальнейшем – физиотерапия и санаторное лечение. Профилактика. Большое значение имеет устранение факторов, способствующих активации герпетической инфекции (стрессовые ситуации, избыточная инсоляция, физическое перенапряжение, очаги хронической инфекции). БРЮШНОЙ ТИФ Брюшной тиф – острое инфекционное заболевание, которое вызывается бактериями рода сальмонелл и характеризуется поражением лимфатического аппарата кишечника. Заболевание протекает с выраженной интоксикацией, увеличением печени и селезенки и сыпью. Во внешней среде тифопаратифозные бактерии относительно устойчивы. В воде и почве они могут сохраняться от нескольких дней до нескольких месяцев. Благоприятной средой для бактерий являются пищевые продукты (молоко, сметана, творог, мясной фарш, студень), в которых они не только сохраняются, но и способны размножаться. Распространению инфекции способствует длительное сохранение в пищевых продуктах жизнеспособных тифозных палочек. В заражении пищевых продуктов важную роль могут играть мухи. Иногда заражение может происходить также контактно-бытовым путем, при этом факторами передачи инфекции являются окружающие предметы. Заболевание имеет преимещественно водный путь передачи. Водному пути распространения инфекции способствует недостаточный санитарный надзор и неисправности водопровода. Устрицы и моллюски, выращиваемые в водоемах, загрязненных сточными водами, могут служить источником заражения, если их не подвергать соответствующей термической обработке. Бактерии хорошо переносят и низкие температуры, но при нагревании быстро погибают. Дезинфицирующие средства в обычных концентрациях убивают возбудителя в течение нескольких минут. Источником инфекции является только заболевший человек и бактерионоситель. Из организма больного возбудители брюшного тифа выделяются во внешнюю среду вместе с испражнениями, мочой и слюной. Массивное выделение возбудителя из организма больного начинается после 7-го дня заболевания, максимально – в разгар болезни и уменьшается в период выздоровления. Нередко носительство. Характерно сезонное повышение заболеваемости в летне-осенний период. Наиболее часто заболевают люди в возрасте 15–45 лет, преимущественно мужчины, что связано с большей подвижностью мужского населения. После перенесенной инфекции сохраняется стойкий иммунитет, но у некоторых детей возможны повторные заболевания через несколько лет. Клинические проявления. Обычно отмечаются рвота, вздутие живота и диарея. Температура тела может повышаться до 40,5 °C, могут появиться судороги, а также увеличение печени, желтушность, отсутствие аппетита, масса тела уменьшается. Инкубационный период заболевания у детей старшего возраста колеблется от 5 до 40 дней, но обычно составляет 10–20 дней. За ним следует начальный период заболевания, для которого характерны постепенное повышение температуры тела, недомогание, мышечные, головные боли и боли в животе. У детей также отмечаются поносы или запор. Могут появиться кровотечение из носа, иногда кашель. В течение первой недели температура тела приобретает постоянный характер, усиливаются чувство недомогания, похудание, боли в животе и диарея. Больной ребенок становится заторможенным, у него развивается бред. Ребенок выглядит тяжелобольным, он дезориентирован и безучастен к окружающим. Сыпь возникает на протяжении 2–3 дней и обнаруживается на коже в области живота и нижней части груди в виде пятнышек диаметром 1–6 мм. Общее число высыпаний невелико (10–30). Каждый элемент сыпи существует 1–5 дней, чаще 3–4 дня. После исчезновения сыпи остается слабозаметная пигментация кожи. Симптомы поражения органов пищеварения в разгар заболевания максимальны. Губы больных сухие, нередко покрыты корочками. Язык утолщен, обложен серо-коричневатым налетом, края и кончик его ярко-красного цвета с отпечатками зубов («тифозный» язык). Живот вздут. Проявления заболевания уменьшаются в течение 2–4 недель, если не присоединяются осложнения. Прекращается головная боль, нормализуется сон, улучшается аппетит, увлажняется язык, с него исчезает налет. Восстанавливаются нарушенные функции организма, и происходит освобождение его от возбудителей тифа. Недомогание и вялость могут сохраняться еще в течение 1–2 месяцев. У детей раннего возраста преобладают среднетяжелые и тяжелые формы болезни. Причем чем младше ребенок, тем тяжелее протекает заболевание. Характерно бурное начало болезни, поражение центральной нервной системы с симптомами менингита и менингоэнцефалита, быстрое развитие интоксикации. Чаще наблюдаются вялость, нарушение сна, редко – беспокойство, раздражительность, судороги, бред. Отмечаются сухость слизистых оболочек, обложенность языка, жидкий обильный стул зеленого цвета до 10–15 раз в сутки. У части детей наблюдается рвота. Характерно также вздутие живота, увеличение печени и селезенки. Специфические осложнения развиваются редко. Диагностика. Основывается главным образом на основаниях клинических данных и лабораторных иследованиях мочи, кала, желчи. Реакция Видаля положительна со 2-й недели, диагностический титр 1/200 (титр необходимо оценивать в динамике). Осложнения. Осложнения при брюшном тифе могут быть условно разделены на специфические, связанные с патогенным влиянием возбудителя и его токсина, а также неспецифические, вызванные сопутствующей микрофлорой. Из специфических осложнений наибольшее значение имеют кишечное кровотечение, перфорация кишечника, перитонит и инфекционно-токсический шок. Перфорация возникает с 11-го дня болезни, чаще – на 3-й неделе. Признаками перфорации кишечника являются боли в животе, рвота, вздутие живота, учащенное сердцебиение, отсутствие отхождения газов, учащение дыхания, повышение температуры тела. Первыми симптомами кишечного кровотечения являются снижение температуры тела и прояснение сознания. Затем ребенок бледнеет, заостряются черты лица, на лбу выступает холодный пот, появляются головокружение и жажда, учащается пульс, падает артериальное давление. К числу неспецифических осложнений относятся пневмонии, менингиты и др. Лечение. Течение и исход брюшного тифа зависят от правильного ухода, диеты и своевременного назначения антибактериальных средств. Лечение проводится в условиях инфекционного стационара. Лечение должно быть комплексным, т. е. назначают охранительный режим и рациональное питание, используют этиотропные и симптоматические средства. Больному ребенку важно обеспечить покой, удобную постель, хорошие гигиенические условия. Немаловажное значение имеет уход за полостью рта и кожей. Постельный режим необходимо соблюдать до 6-7-го дня нормальной температуры. С 7-8-го дня разрешается сидеть, а с 10-11-го дня нормальной температуры при отсутствии противопоказаний разрешается ходить. При развитии осложнений показан строгий постельный режим. Диета должна быть механически и химически щадящей в отношении кишечника, что способствует уменьшению бродильных процессов. Исключают продукты и блюда, усиливающие процессы гниения и брожения в кишечнике. При наличии зловонного стула ограничивают белковую пищу, при резком метеоризме – углеводную, при диарее исключают молоко. Однако диета должна быть достаточно калорийной. Этим требованиям соответствует диета № 4. С выздоровлением диету постепенно расширяют. Детям грудного возраста дают сцеженное материнское молоко или адаптированные безлактозные смеси (на основе сои – «Нутрисоя», «Алсой», «Фрисосой», на основе молока – «Изомил»). Обязательна витаминотерапия (В1, В2, РР, Р, С в лечебных дозах). Этиотропная терапия назначается всем больным вне зависимости от формы и тяжести брюшного тифа. Выбор препаратов проводят с учетом чувствительности сальмонелл брюшного тифа к антибиотикам. Проводится лечение цефалоспоринами и фторхинолами по показаниям. Курс антибиотикотерапии продолжается до 10-го дня нормальной температуры тела. Также проводится дезинтоксикационная терапия, восстановление водно-электролитного баланса. Также применяют энтеросорбенты (смекта, энтеродез, полифепан, угольные сорбенты). Всем больным назначают антиоксиданты (токоферол, аскорутин). Фитотерапия назначается в периоде выздоровления в виде отваров трав (ромашки, зверобоя, лапчатки), коры дубы, граната и др. – как противовоспалительные и вяжущие средства. Рекомендуется курс в 1 месяц (по 1 ч. л. или 1 дес. л. 5–6 раз в день). Каждые 10 дней травы нужно менять. Выписка выздоровевших детей осуществляется после полноценного клинического выздоровления, нормализации лабораторных показателей, после 3-кратных отрицательных посевов кала и мочи и однократного посева желчи. Профилактика. Разработана и применяется вакцинация (строго по эпидемическим показаниям). ХОЛЕРА Холера – это острое инфекционное заболевание, которое вызывается вибрионом холеры, способным вырабатывать энтеротоксин. Возбудители холеры устойчивы во внешней среде. Источником инфекции становятся больные типичными и атипичными формами холеры, выделяющие холерные вибрионы с фекалиями во внешнюю среду. Большую опасность представляют больные в остром периоде заболевания, вибриононосители, а также дети с легкими и атипичными формами болезни. Механизм передачи – фекально-оральный. Ведущие пути передачи: водный, пищевой, контактно-бытовой. Заражение происходит при употреблении инфицированной воды, использовании воды для мытья овощей, фруктов, а также во время купания в инфицированных водоемах. Пищевой путь встречается редко. Однако описаны случаи вспышки болезни среди лиц, употреблявших инфицированные продукты (устрица, рыба, креветки, крабы, моллюски, молоко). Возможна передача возбудителя через продукты, не подвергающиеся термической обработке (ягоды, овощи, фрукты). Пищевые вспышки холеры наблюдаются среди узкого круга лиц, которые употребляют зараженные продукты. Доказано, что обитатели водоемов (креветки, рыбы, моллюски, крабы, лягушки) способны накапливать и продолжительное время сохранять в своем организме холерные вибрионы. Употребление их в пищу без тщательной термической обработки приводило к развитию заболевания. Заражение возможно и при непосредственном контакте с больным или вибриононосителем: возбудитель может быть занесен в рот руками, загрязненными вибрионами, или через предметы, которые инфицированы выделениями больных (белье, посуда и другие предметы домашнего обихода). Распространению возбудителей холеры могут способствовать мухи, тараканы и другие бытовые насекомые. Для холеры характерна сезонность с повышением уровня заболеваемости в летне-осенний период года, что связано с активацией тех факторов, которые служат для передачи возбудителей, в частности, употребление большого количества воды, обилие овощей и фруктов, купание и др. Восприимчивость к холере высокая и всеобщая. Болеют дети разного возраста, но чаще всего это дети до 5 лет. Иммунитет после заболевания стойкий. Заболеванию наиболее подвержены лица с пониженной кислотностью желудочного секрета, которые страдают гастритом с пониженной кислотностью желудочного сока, анемией, глистными инвазиями. Клинические проявления. Инкубационный период составляет от нескольких часов до 5 суток. Период разгара начинается с появления обильного стула с частицами непереваренной пищи. При этом ребенка беспокоят дискомфорт, урчание вокруг пупка и внизу живота. Затем кал становится жидким, водянистым, с мутновато-белыми хлопьями в виде «рисового отвара», без запаха или с запахом рыбы или тертого картофеля. Частота стула может быть от 3–4 раз в сутки (при легкой форме) до 10 раз и более (при тяжелой форме), что приводит к обезвоживанию организма. Дефекация безболезненна. У детей снижается аппетит, быстро появляются жажда и мышечная слабость. При благоприятном течении инфекции диарея продолжается 1–2 дня, заболевание заканчивается выздоровлением. При прогрессировании заболевания частота стула увеличивается до 15 раз в сутки, испражнения при этом обильные, водянистые в виде рисового отвара. Затем появляется обильная рвота, которая повторяется без предшествующей тошноты. Вначале рвотные массы содержат остатки пищи, затем – примесь желчи, в последующем приобретают вид «рисового отвара». В результате поноса и повторной рвоты развивается обезвоживание. Общее состояние ребенка ухудшается. Дети становятся вялыми, а в тяжелых случаях отмечается помрачение сознания. Кожа сухая, холодная на ощупь. Большой родничок и глазные яблоки западают. Появляется учащенное дыхание. В случае отсутствия лечения признаки обезвоживания прогрессируют. Состояние больного продолжает ухудшаться. Черты лица заостряются, глаза западают, усиливается синюшная окраска губ, ушных раковин, носа. Голос становится осиплым. Кожа холодная, липкая на ощупь. Возникают судороги в икроножных мышцах, пальцах ног, рук. При адекватном лечении состояние больного улучшается. Постепенно урежаются понос и рвота, уменьшаются явления обезвоживания, восстанавливается диурез и масса тела. У детей раннего возраста заболевание начинается с подъема температуры тела, симптомов интоксикации. Характерны быстрое развитие обезвоживания, поражение центральной нервной системы, нарушение обменных процессов. Могут возникать судороги. Холера часто протекает на фоне нарушенного сознания. При этом характерными являются резкая слабость, сухость во рту, жажда, головокружение. Кожа сухая, бледная, отмечается западение большого родничка, синюшная окраска кожных покровов. Появляется охриплость голоса. Нарастает одышка, больные зачастую дышат открытым ртом из-за удушья. Нередко присоединяются вторичная бактериальная и вирусная инфекции. При отсутствии своевременного и полноценного лечения сознание утрачивается и наступает кома. Осложнения. Возникающие при холере осложнения связаны с выраженным обезвоживанием организма и присоединением бактериальной или вирусной инфекции. Диагностика. Диагностика основана на выделении вибриона холеры в испражнениях (каловые и рвотные массы), клинических проявлениях заболевания. Лечение. Лечение больных холерой проводят только в стационаре. Проводится комплексное лечение, которое включает диетотерапию, применение антибактериальных препаратов, восстановление водно-солевого баланса. При легких и средней тяжести формах болезни для восстановления водно-электролитного баланса применяется глюкозо-солевой раствор смеси «Регидрон», «Трисоль», «Дисоль», «Ацесоль», «Лактасоль». Одновременно проводится антибактериальная терапия. Выписка детей из стационара проводится после выздоровления, завершения курса антибактериальной терапии и получения 3 отрицательных результатов бактериологического исследования кала и однократного – желчи. Прогноз. При своевременном и адекватном лечении прогноз благоприятный. Профилактика. Основой профилактики холеры является предупреждение заноса инфекции из эндемичных очагов. За всеми лицами, прибывшими из стран, неблагополучных по холере, устанавливается медицинское наблюдение в течение 5 дней. С целью специфической профилактики по эпидемическим показаниям применяют вакцину и холероген – анатоксин. Вакцинацию проводят двукратно внутримышечно с интервалом в 7-10 дней. ДИЗЕНТЕРИЯ Дизентерия (шигиллез) – это острое инфекционное заболевание, вызываемое бактериями из рода шигелл и протекающее с поражением желудочно-кишечного тракта. Источником инфекции являются больные острым или хроническим шигиллезом, а также бактериовыделители. Наибольшую опасность представляют больные легкими, стертыми и бессимптомными формами заболевания, так как они продолжают посещать общественные места, детские учреждения и при нарушении санитарно-гигиенического режима легко инфицируют окружающие предметы и здоровых детей. Основные пути передачи: пищевой, водный, контактно-бытовой. Основными факторами передачи являются пищевые продукты, инфицированные вода, руки, белье, игрушки, посуда, мухи, почва. Наибольшее значение имеют продукты, не подвергшиеся термической обработке: молоко, мясо, салаты, компоты, ягоды. В связи с легкостью загрязнения воды и продолжительным сохранением в ней шигелл водный путь передачи инфекции является довольно частым. Развитию вспышек способствуют неблагоприятные погодные условия (дожди, паводки), аварии водопровода и канализации. Заболевание характеризуется продолжительным течением. Контактно-бытовой путь инфицирования наиболее характерен для детей раннего возраста. Факторами передачи являются загрязненные игрушки, посуда, постельное белье, дверные ручки, другие предметы домашнего обихода. Возбудители дизентерии хорошо переносят высушивание и низкие температуры, но быстро погибают под действием прямых солнечных лучей и нагревания (при температуре 60 °C – через 30 мин, 100 °C – почти мгновенно). Дезинфицирующие средства в обычных концентрациях убивают дизентерийные бактерии в течение нескольких мин. Наиболее восприимчивы к инфекции дети в возрасте от 2 до 7 лет. Заболеваемость дизентерией регистрируется в течение всего года, однако пик приходится на летне-осенний период, как правило, июль-сентябрь. Главную роль в сезонном подъеме заболеваемости играют климатические факторы, увеличение потребления овощей, купание в водоемах, загрязненных сточными водами, усиление миграции населения. Клинические проявления. Инкубационный период колеблется от нескольких часов до 7 дней (чаще составляет 2–3 дня). Начало заболевания острое. У некоторых больных могут возникать слабость, недомогание, снижение аппетита, разбитость. Затем отмечается повышение температуры тела в течение 2–3 дней, однократная или повторная рвота, головная боль. Для заболевания характерны боли в животе, сначала они носят постоянный характер, затем становятся схваткообразными, усиливаются перед дефекацией. Стул учащается, становится жидким, с примесями слизи, зелени, прожилок крови. В дальнейшем, на 2–3 день болезни количество каловых масс резко уменьшается, увеличивается содержание крови, нередко испражнения теряют каловый характер, становятся слизисто-кровянистыми. Отмечается бледность кожи, втянутый живот, урчание по ходу толстой кишки. Интоксикация проявляется слабостью, вялостью, сонливостью. Длительность острого периода составляет 5-14 дней. В периоде выздоровления состояние больных улучшается, появляется аппетит, снижается температура тела, стул становится реже. В дальнейшем происходит полное восстановление нарушенных функций органов и систем, освобождение организма от возбудителя. По тяжести выделяют легкие, среднетяжелые и тяжелые формы дизентерии. Легкая форма характеризуется кратковременным повышением температуры тела до 38,5 °C (1–2 дня), однократной рвотой, снижением аппетита, незначительной вялостью, схваткообразными болями в животе, учащенным (до 5–8 раз в сутки) жидким каловым стулом с примесью небольшого количества слизи и зелени. Выздоровление наступает к 5-7-му дню. При среднетяжелой форме болезни температура тела повышается до 38,6-39,5 °C, увеличиваются симптомы интоксикации. Лихорадка продолжается 2–3 дня. В первые дни заболевания отмечается повторная рвота, схваткообразные боли внизу живота. Стул учащается до 10–15 раз в сутки. В начале болезни стул имеет каловый характер, жидкий, затем – небольшими порциями с большим количеством слизи, зелени и прожилками крови. Отмечаются бледность и сухость кожи, обложенность языка. Выздоровление наступает, чаще всего, к концу 2-й недели. Тяжелая форма отмечается у детей старше одного года, как правило, при пищевом инфицировании. Заболевание начинается остро, сопровождается резким подъемом температуры тела свыше 39,5 °C, ознобом, многократной, иногда неукротимой рвотой. Общее состояние ухудшается, развиваются тяжелые нарушения функций всех органов и систем с преимущественным поражением центральной нервной системы. Дети жалуются на схваткообразные боли по всему животу. Стул в таких случаях очень частый, сначала обильный, а вскоре теряет каловый характер и становится слизисто-кровянистым. Особенности дизентерии у детей раннего возраста. У новорожденных и детей первого года жизни дизентерия встречается редко. Чаще болеют маловесные дети; дети, страдающие рахитом, анемией, диатезом; дети, находящиеся на искусственном вскармливании. Заболевание имеет острое начало, постепенно симптомы заболевания развиваются в течение 3–4 дней. Стул не теряет калового характера, однако отмечается большое количество мутной слизи и зелени. Примесь крови бывает редко, не в каждой порции испражнений и появляется не в первые дни болезни, а спустя 3–4 дня. У большинства детей отмечается вздутие живота. Во время дефекации ребенок беспокоится, плачет. Наиболее тяжело дизентерия протекает у недоношенных, особенно при сопутствующей острой респираторной вирусной инфекции. У таких детей отмечается высокая лихорадка, выраженные водно-электролитные нарушения. Характерно затяжное течение дизентерии, иногда с обострениями. Часто развиваются неспецифические осложнения, наслаивается другая кишечная инфекция. Осложнения. Возможны перфорации кишечника и развитие перитонита. К опасному, но редкому осложнению относится токсико-инфекционный шок. У ослабленных детей зачастую развиваются осложнения, связанные с присоединением вторичной бактериальной инфекции: пневмония, инфекция мочеполового тракта. Прогноз. Прогноз при дизентерии зависит от возраста больного, тяжести заболевания, сопутствующих заболеваний, осложнений и своевременного лечения. У большинства ранее здоровых детей дизентерия протекает благоприятно и происходит спонтанное излечение. Однако возбудители продолжают выделяться еще около трех месяцев после острого заболевания. Высокие уровни заболеваемости и смертности от бактериальной дизентерии наблюдаются в замкнутых коллективах, в развивающихся странах, где дети зачастую страдают дистрофией. Лечение. Лечение больных дизентерией должно быть комплексным, соответствующим тяжести заболевания, фазе инфекционного процесса. Лечение проводят в стационаре и на дому. Постельный режим в остром периоде заболевания необходим всем больным. Диета назначается с учетом возраста больного, периода и тяжести заболевания, длительности течения заболевания, а также состояния питания ребенка до заболевания. Детям до одного года, находящимся на естественном вскармливании, необходимо продолжать кормление грудью, сохраняя физиологический ритм. Детям первого года жизни, находящимся на искусственном вскармливании, назначают кисломолочные смеси (кефир, биолакт, нарине, мацони) с уменьшением объема на 15–20 % суточной нормы и с увеличением кратности на 1–2 кормления в зависимости от возраста. Объем питания восстанавливают ко 2-3-му дню. Детям старше одного года назначают стол с протертыми продуктами (манная и рисовая каши, овощное пюре, овощной суп, картофельное пюре, мясной фарш, кисели, яйца, рыба, творог). Дополнительно вводят в меню витамины группы В, С, А. При среднетяжелой форме дизентерии назначают дробное кормление с уменьшением суточного объема на 20–30 % и увеличением кратности до 6-10 раз, в зависимости от возраста, в течение 2–3 дней. При улучшении общего состояния, исчезновении интоксикации, уменьшении дисфункции кишечника объем питания быстро доводится до физиологической нормы. При тяжелой форме объем питания в первые 2–3 дня болезни необходимо уменьшить на 50–55 % с увеличением кратности до 8-10 раз в сутки. Необходимый объем возмещают дополнительным приемом жидкости (чай, отвар изюма, каротиновая смесь). С каждым днем количество пищи увеличивают на 10 % и доводят до физиологического объема в течение 3–7 дней. После прекращения рвоты можно постепенно вводить овощные отвары, содержащие минеральные соли и щелочные валентности. При улучшении стула назначают слизистые супы; каши; мясные блюда высокой степени измельченности, приготовленные на пару; творог; желток. Расширение диеты проводят постепенно при улучшении состояния и самочувствия ребенка. При любом течении дизентерии диета должна быть механически и химически щадящей, полноценной по калорийности и содержанию белков, жиров и углеводов. В периоде выздоровления сохраняется механически и химически щадящая пища, полезно употребление в пищу кисломолочных смесей. Необходимо исключить из рациона острые, пряные блюда, копченые продукты, ограничить прием грубой растительной клетчатки. Каши лучше готовить на овощных отварах, показаны овощные блюда (кабачки, картофель, цветная капуста), пробиотики. Показаниями для назначения врачом антибиотиков являются: тяжелые и среднетяжелые формы болезни, смешанные инфекции. Помимо пероральной дегидратации, а при ее невозможности инфузионной дезинтоксикационной терапии для связывания и выведения токсинов применяют энтеросорбенты (активированный уголь, энтеродез, полифепам, смекта и др.). Для восстановления нарушенного биоценоза используют пробиотики (бифидумбактерин, лактобактерин, бактисубтил). Важное значение в лечении дизентерии занимает ферментотерапия. Назначают крон, панкреатин, фестал, панзинорм, мезим форте. Курс лечения составляет 2–3 недели. Для купирования болевого синдрома назначают спазмолитические препараты (но-шпа, папаверин). Кроме того, применяют препараты, повышающие иммунитет (метилурацил, лизоцим, иммунал), витамины А, С, Е, группы В. При острой дизентерии среднетяжелого и тяжелого течения назначают антибактериальные препараты – фторхинолы, тетрациклины, амплицины, цефалоспорины, комбинированные сульфаниламиды. Антибиотики не назначают при гастроэнергитическом течении заболевания и в случаях дизентерийного бактерионосительства. При затяжных и хронических формах заболевания проводят такое же лечение, как и при остром течении болезни. При улучшении состояния ребенка назначают пробиотики, стимуляторы иммунитета, фитосборы (календула, ромашка, шалфей, тысячелистник). Для улучшения процессов восстановления слизистой оболочки толстого кишечника рекомендуется назначение солкосерила (строго по показаниям), клизм с маслом шиповника, облепихи, фитосборов. Диспансерное наблюдение за детьми по выздоровлению от хронической формы дизентерии осуществляют в течение 6 месяцев. Профилактика. Строгое соблюдение правил личной гигиены и проведение санитарных мероприятий лежат в основе профилактики дизентерии. Тщательное и систематическое мытье рук обязательно для лиц, которые ухаживают за больными бактериальной дизентерией. В больнице необходимо строго соблюдать все требования по изоляции больных. Эффективной и доступной вакцины не создано. ВИРУСНЫЕ ДИАРЕИ Вирусные диареи – это острые инфекционные заболевания, вызываемые вирусами и характеризующиеся, главным образом, поражением желудочно-кишечного тракта и проявляющиеся синдромами интоксикации и диареи. Этиологическими агентами вирусных диарей являются ротавирусы, аденовирусы, энтеровирусы и др. Ротавирусная инфекция Ротавирусная инфекция – это острое инфекционное заболевание, вызываемое ротовирусами и характеризующееся поражением желудочно-кишечного тракта. Эти вирусы устойчивы к факторам внешней среды: длительно сохраняются в фекалиях, высоко устойчивы к дезинфицирующим растворам, эфиру, кислой среде, но погибают при кипячении. Оптимальными условиями существования вирусов является температура + 4 °C и высокая или низкая влажность. Источником инфекции является только человек (больной или вирусоноситель). Возбудитель обнаруживается в фекалиях человека с первых дней развития симптомов заболевания и до 7–9 дня. Более длительное выделение ротавирусов возможно у детей с нарушением иммунитета, сопутствующими заболеваниями, лактазной недостаточностью. Механизм передачи – фекально-оральный. Пути передачи – пищевой (молоко, молочные продукты), водный, контактно-бытовой. Случаи возникновения ротавирусной инфекции регистрируются в течение всего года. В странах с умеренным климатом выражена сезонность – наибольшая заболеваемость в зимние месяцы. В тропических странах ротавирусная инфекция встречается круглый год с подъемом в прохладный дождливый сезон. Хотя ротавирусная инфекция встречается во всех возрастных группах, но значительно чаще болеют дети в возрасте от 7 месяцев до 2 лет. Дети первых 2–3 месяцев жизни болеют редко из-за трансплацентарного материнского иммунитета. Пос-ле перенесенного заболевания формируется, как правило, непродолжительный иммунитет. Клиническая картина. Инкубационный период длится от 15 ч до 7 дней, чаще 1–2 дня. Начало заболевания, как правило, острое. Тяжесть кишечного синдрома и симптомы интоксикации нарастают постепенно и максимально выражены через 12–24 ч. У больных отмечается подъем температуры тела, который продолжается в течение 2–4 дней. Симптомы интоксикации выражаются в вялости, слабости, снижении аппетита. Часто появляется рвота, которая предшествует нарушению функции кишечника или появляется одновременно. Рвота может быть повторной (до 2–6 раз) или многократной (10–12 раз) и продолжается в течение 1–3 дней. Диарея – очень важный и характерный синдром ротавирусной инфекции. Характерен так называемый пенистый стул. Продолжительность диареи – 3–6 дней. С начала заболевания возможны боли в животе. Чаще они умеренные, постоянные, локализуются в верхней половине живота, иногда боли могут быть схваткообразными и сильными. У каждого третьего больного ребенка отмечаются вздутие живота, метеоризм, урчание по ходу кишечника. Печень и селезенка не увеличены. У детей младшего возраста зачастую возникают катаральные явления: покашливание, насморк или заложенность носа, редко – конъюнктивит, катаральный средний отит. При осмотре можно обнаружить покраснение слизистых оболочек мягкого неба, небных дужек, язычка. Ротавирусный гастроэнтерит протекает обычно в легкой и среднетяжелой форме. Осложнения. Специфические: вторичная дисахаридазная недостаточность, дисбактериоз кишечника. Возможно развитие неспецифических бактериальных осложнений (бронхит, пневмония, отит и др.). Особенности ротавирусной инфекции у детей раннего возраста. Дети первых двух месяцев жизни болеют ротавирусным гастроэнтеритом относительно редко. Защитную роль выполняют антитела, которые были получены от матери трансплацентарно и с грудным молоком. Кроме того, функциональная незрелость эпителиоцитов – клеток, выстилающих внутреннюю оболочку кишечника, у новорожденных препятствует патогенному воздействию ротавирусов на их организм. Заболевание чаще развивается у детей, находящихся на искусственном вскармливании, с экссудативным диатезом, гипотрофией, анемией. У детей первых месяцев жизни, как правило, отмечаются легкие формы инфекции, хотя выделение ротавирусов с фекалиями более продолжительное. Чаще всего возбудитель инфекции передается контактно-бытовым путем через инфицированные игрушки, предметы обихода, белье. Возможно внутрибольничное распространение ротавирусной инфекции. Диагностика. Лабораторная диагностика основана на обнаружении ротавирусов в фекалиях или антител в сыворотке крови. Лечение. От своевременного лечения и адекватной терапии зависит продолжительность заболевания. Лечебное питание является важным компонентом терапии ротавирусной инфекции. Объем и состав питания зависит от возраста ребенка, характера предшествующего вскармливания, наличия или отсутствия пищевой аллергии, тяжести болезни и характера сопутствующей патологии. Питание детей до одного года с учетом развития проводится лактозной недостаточностью. Для нормализации обмена веществ оптимально использовать в питании адаптированные смеси. В настоящее время имеется широкий выбор различных видов детских молочных смесей. Также положительный эффект оказывает использование безлактозных и низколактозных смесей (Нутрилон безлактозный, Нан безлактозный, Мамекс безлактозный), так как зачастую ротавирусная инфекция приводит к развитию лактозной недостаточности. В некоторых случаях, в частности, у ослабленных, часто болеющих детей с дефектом ухода, сниженной массой тела развивается непереносимость моносахаров (глюкозы, галактозы). В таких ситуациях применение низколактозных и безлактозных смесей неэффективно, и больных детей переводят на парентеральное питание. В диете детей старшего возраста ограничивают молоко, молочные и богатые углеводами продукты (овощи, фрукты, бобовые). Лечение направлено на восстановление потерь жидкости и электролитов. Восполнение жидкости проводят глюкозо-солевыми растворами (регидрон, оралит). При тяжелой форме обезвоживания необходима инфузионная терапия. Широко применяются ферментные препараты (панкреатин, мезим-форте, панзинорм, дигестал), биологические препараты (лактобактерин и др.). Применение антибиотиков не показано. Антибактериальные препараты назначают только детям раннего возраста при смешанных вирусно-бактериальных инфекциях, наличии сопутствующих заболеваний микробной природы. В лечении тяжелых форм ротавирусных диарей используют противовирусные препараты, например кипферон. Профилактика. Состоит главным образом в соблюдении гигиенических норм. БОТУЛИЗМ Ботулизм – острое инфекционное заболевание, вызываемое токсином бактерии ботулизма и характеризующееся преимущественным поражением центральной нервной системы. Возбудители ботулизма хорошо размножаются в пищевых продуктах с накоплением экзотоксинов. Вегетативные формы микробов малоустойчивы во внешней среде и быстро погибают при температуре свыше + 60 °C. При неблагоприятных условиях палочка ботулизма образует высокоустойчивые к физическим и химическим факторам споры. Они сохраняют жизнеспособность в течение нескольких часов при температуре + 100 °C, выдерживают влияние высоких концентраций дезинфицирующих средств, устойчивы к замораживанию, высушиванию, прямому ультрафиолетовому облучению. Ботулинистические экзотоксины в обычных условиях внешней среды сохраняются до 1 года, консервированных продуктах – в течение нескольких лет. Они устойчивы в кислой среде, выдерживают высокие концентрации поваренной соли, не разрушаются в присутствии специй. Надо сказать, что образующиеся токсины не инактивируются ферментами желудочно-кишечного тракта. Токсины быстро инактивируются при кипячении в течение нескольких мин, под действием щелочи, соды, небольших концентраций марганцовокислого калия, хлора, йода (в течение 15–20 мин). Причем присутствие ботулотоксина в пищевых продуктах не изменяет их вкусовых свойств. Источником и основным резервуаром инфекции являются дикие и домашние животные, птицы и рыбы (в кишечнике которых могут накапливаться вегетативные формы возбудителя). После попадания в почву микробы долгое время сохраняются в виде спор, обсеменяя воду, фрукты, овощи. Практически все пищевые продукты, загрязненные почвой либо содержимым кишечника животных и рыб, могут включать в себя споры возбудителя ботулизма. Но заболевание развивается лишь при применении продуктов, имеющих условия для размножения вегетативных форм и возникновения токсина. Как правило, это консервированные продукты, особенно домашнего приготовления, мясные и рыбные изделия, которые хранятся в вакуумных условиях (т. е. без доступа кислорода). В России часто фиксируются заболевания, которые связаны с использованием в пищу грибов, приготовленных в домашних условиях, копченой и вяленой рыбы; в европейских странах – мясных и колбасных изделий. Как правило, возникают групповые, семейные вспышки заболевания. Однако все лица, употребившие инфицированный продукт, заболевают не всегда. Это связано с неравномерной обсемененностью продукта возбудителем и токсином. Инфекция от человека к человеку не передается. Механизм передачи – фекально-оральный, контактный (при раневом ботулизме). Пути передачи – пищевой, воздушно-пылевой (при ботулизме грудных детей), контактно-бытовой. Иммунитет после перенесенного заболевания не развивается. Описаны повторные случаи ботулизма. Клиническая картина Выделяют пищевой, раневой ботулизм и ботулизм грудного возраста (младенцев). Пищевой ботулизм. Инкубационный период составляет от нескольких часов до 2–3 суток (чаще 6-24 ч). Длительность периода зависит от количества токсина, попавшего в организм. Так, чем больше доза токсина ботулизма, тем раньше появляются первые симптомы и тяжелее протекает заболевание. Ботулизм начинается внезапно. Появляются острые боли в животе, затем присоединяются тошнота, повторная рвота. Стул учащается до 3–5 раз в сутки, становится жидким. Рвота, диарея быстро прекращаются. На этом фоне появляются головная боль, недомогание, общая мышечная слабость, сухость во рту, жажда. Возможно повышение температуры тела до 39–40 °C. В конце первых суток температура тела снижается. Ведущими признаками заболевания на этот период являются неврологические симптомы. Развивается нарушение зрения. Развивается парез глазодвигательных мышц. Больные отмечают «туман», «мушки» перед глазами. Контуры предметов становятся расплывчатыми. При чтении буквы и строчки «разбегаются». Часто отмечается двоение предметов. Снижается реакция зрачков на свет. При ботулизме зачастую отмечается расстройство глотания, что обусловлено парезом мышц глотки, надгортанника и мягкого неба. Сначала отмечается болезненность при глотании, ощущение «комка» в горле. Больной начинается поперхиваться твердой, затем жидкой пищей. Затем присоединяется расстройство движения языка, что усугубляет нарушение глотания и артикуляции. В тяжелых случаях больной не может высунуть язык. При парезе надгортанника вода легко попадает в дыхательные пути, что приводит к поперхиванию, приступам кашля и удушья. При попытке проглотить воду она вытекает через нос. В первые часы заболевания происходит изменение голоса, осиплость, затем присоединяются нечеткая артикуляция, гнусавость. Часто развивается парез желудочно-кишечного тракта, что проявляется вздутием живота, ослаблением перистальтики, запорами. С первых часов болезни появляется шаткость походки, нарушение координации движений, мышечная слабость в руках и ногах. При тяжелой форме ботулизма происходит парез дыхательной мускулатуры. При этом появляется чувство нехватки воздуха, сжатие, сдавление грудной клетки. Больные быстро устают во время разговора, делают паузу для вдоха. Появляется одышка, которая усиливается при физической нагрузке. Больные принимают вынужденное положение с упором руками на края кровати. Остановка дыхания на вдохе является одной из основных причин смерти при ботулизме. Неврологические симптомы появляются в различных сочетаниях. Однако отмечаются сухость во рту, прогрессирующая мышечная слабость и стойкий запор. Больные ботулизмом всегда находятся в сознании. Выздоровление наступает медленно. Позднее других симптомов восстанавливаются острота зрения и мышечная сила. Ботулизм детей грудного возраста (младенцев). Ботулизм у грудных детей, как правило, встречается в возрасте от 2 до 6 месяцев. Источником спор могут стать почва, домашняя пыль, мед. В основном болеют дети, которые находятся на искусственном вскармливании и в неблагоприяных санитарных условиях. Первые признаки болезни проявляются вялостью, слабым сосанием или отказом от груди, задержкой стула. У ребенка ослабевают крик, плач. Он перестает улыбаться. В последующем происходит поражение черепных нервов и дыхательной мускулатуры. Зачастую приходится прибегать к искусственной вентиляции легких. Осложнения Специфические: ателектазы, пневмония, бронхиты, гнойный паротит, миозит, миокардиострофии. Диагностика Лабораторная диагностика основана на обнаружении токсина возбудителя ботулизма в материалах, взятых от больного, а также в пищевых продуктах. Исследуют кровь, промывные воды желудка, рвотные массы, фекалии, мочу. Определение токсина в крови является подтверждением причины заболевания. Лечение Больные и лица с подозрением на ботулизм должны быть госпитализированы. Всем больным, независимо от сроков заболевания, проводится промывание желудка и очищение кишечника. Промывать желудок начинают кипяченой водой и продолжают 2–5%-ным раствором гидрокарбоната натрия. Высокие очистительные клизмы с 5 %-ным раствором гидрокарбоната натрия способствуют выведению еще не всосавшегося токсина. Обязательно в качестве неотложной терапии назначается введение антитоксической противоботулинистической сыворотки. Эффективным средством лечения является лечебная нативная плазма, которая содержит специфические антитела к токсинам А, В и Е. Проводится лечение антибиотиками, дезинтоксикационная терапия, для чего назначают энтеросорбенты (энтеродез, полифепан). Больные также получают витаминотерапию (группы В и С). Прогноз При ранней диагностике и адекватном лечении заболевания в большинстве случаев удается спасти жизнь даже при тяжелой форме болезни. Выздоровление происходит медленно, обычно в течение одного месяца и более. У новорожденных при правильном уходе и лечении заболевание, как правило, заканчивается выздоровлением. При обнаружении случаев заболевания подозрительные продукты изымаются, проходят лабораторное исследование. Лица, которые употребили эти продукты, находятся под медицинским наблюдением в течение 10–12 дней. СТОЛБНЯК Столбняк представляет собой острое инфекционное заболевание, которое характеризуется тоническим напряжением скелетной мускулатуры и периодическими генерализованными судорогами, что связано с поражением двигательных структур центральной нервной системы токсином возбудителя. Возбудитель столбняка обладает способностью вырабатывать сильнейший экзотоксин, с чем и связаны клинические проявления заболевания. Споры столбнячной палочки устойчивы к внешним воздействиям, они способны сохраняться в природе годами и даже десятилетиями даже при неблагоприятных условиях. Так, споры столбнячной палочки выдерживают нагревание до + 90 °C в течение 2 ч, при кипячении они погибают только через 30–50 мин. Источником инфекции являются животные и человек. Путь передачи – контактно-бытовой. Возбудитель столбняка широко распространен в природе. Его можно обнаружить в домашней пыли, земле, соленой и пресной воде, фекалиях животных. Заболевание широко распространено среди сельского населения и имеет летнюю сезонность. После перенесенной инфекции формируется непродолжительный иммунитет. Летальность составляет 40 % и более. Клинические проявления. Инкубационный период продолжается около 5-14 дней. Чем короче инкубационный период, тем тяжелее заболевание. Общий столбняк наиболее распространен. Заболевание имеет острое начало. Иногда отмечаются продромальные явления в виде общего недомогания, снижения аппетита, беспокойства, а также жжения, покалывания, тянущие боли в ране. Одним из первых и характерных симптомов болезни являются судороги жевательных мышц, всвязи с чем открывание рта вначале затруднено, а затем и становится невозможным. В тяжелых случаях зубы сильно сжаты. Затем появляется затруднение глотания, что связано со спазмом глотательных мышц. Возникают судороги мимической мускулатуры лица. Лицо при этом принимает своеобразное выражение улыбки и плача одновременно, кожа лба собирается в складки, рот растянут. Затем возрастает напряжение длинных мышц спины. Столбнячные судороги характеризуются внезапным появлением тонических сокращений разных групп, вызывающих сгибание и приведение рук, сжимание кистей, разгибание ног. Вначале спазмы бывают несильными, продолжаются секунды и сменяются периодами расслабления. В последующем судороги становятся сильнее, продолжительнее и изнуряют больного. Приступы судорог может провоцировать любой зрительный, слуховой или тактильный раздражитель, а также судороги могут возникать спонтанно. В течение всего периода болезни сохраняется сознание, больной испытывает боли. Спазмы мышц глотки и дыхательных путей могут привести к закрытию дыхательных путей, вызвать затруднение дыхания. Задержка мочи развивается за счет спазма сфинктера мочевого пузыря. Кроме этого, могут отмечаться непроизвольные мочеиспускание и дефекация. Чрезмерно сильные судороги нередко приводят к переломам тел позвонков и кровоизлияниям в мышцы. В течение первых 3–7 дней симптомы заболевания нарастают, на протяжении последующих двух недель состояние больного стабилизируется, и только после этого наблюдается постепенное его улучшение. Полное или частичное восстановление нарушений наступает через несколько недель и даже месяцев. Местный столбняк встречается редко. Проявляется болями и спазмом мышц выше места повреждения. Эти явления могут сохраняться в течение нескольких недель и затем исчезнуть. Но возможно распространение процесса с переходом местного столбняка в генерализованный. Местный и легко протекающий общий столбняк иногда отмечаются у детей при хроническом среднем отите. Летальные исходы при локализованной форме заболевания наступают в 1 % случаев. Рецидивы заболевания отмечаются очень редко. Они могут возникать через несколько недель или месяцев после полного выздоровления. В таких случаях нельзя исключить повторное инфицирование, а также возможность сохранения в ране возбудителя. Столбнячная палочка под влиянием различных факторов, ослабляющих организм, может активизироваться и снова начать выделять токсин. Особенности столбняка у детей раннего возраста. Столбняк новорожденных обычно начинается в возрасте 3-10 дней. Заражение новорожденного чаще происходит при инфицировании пуповинного остатка. Первые признаки заболевания появляются при кормлении. Вначале у ребенка нарушается акт сосания, появляются беспокойство и сильный плач. Вскоре присоединяются нарушения глотания, начинаются судороги. Во время приступа ребенок возбужден, кричит. Мышцы туловища, конечностей становятся напряженными, руки при этом согнуты в локтях и прижаты к туловищу, кисти сжаты в кулачки, ноги согнуты и перекрещены. Дыхание во время приступа поверхностное, может возникнуть асфиксия. Судороги могут сопровождаться непроизвольным отхождением мочи и кала. Диагностика. Диагностика столбняка основана на клинических проявлениях. Как правило, заболевают непривитые лица и дети, родившиеся у невакцинированных женщин. У большинства больных имеются указания на травму, перенесенную в течение предшествующих двух недель. Осложнения. Адекватное лечение и тщательный уход сокращают частоту и тяжесть осложнений, которые развиваются при столбняке. Прикусывание языка и слизистой оболочки щеки, переломы позвонков возникают в результате выраженных судорог. Пневмония, эмфизема легких обусловлены нарушением легочной вентиляции вследствие спазма дыхательных мышц, спазма гортани и накопления отделяемого в бронхах. Профилактика. Неспецифическая профилактика столбняка включает первичную обработку ран, предупреждение травм. Специфическая профилактика столбняка включает плановую и экстренную иммунизацию. Плановую активную иммунизацию проводят детям, начиная с трехмесячного возраста. Для этой цели применяют следующие препараты – АКДС, АДС, АДС-М. Активная иммунизация – это наилучший метод профилактики столбняка. Предпочтительнее всего иммунизировать женщин до наступления беременности, а невакцинированным проводить прививку сразу после родов. Дети в возрасте до шести лет и старше подлежат иммунизации по методу, рекомендованному для взрослых. Столбнячный и дифтерийный анатоксины им вводят внутримышечно в три приема. Вторую дозу назначают через 4–6 недель после первой, третью – спустя еще 6-12 месяцев после введения второй. В последующие годы напряженность иммунитета поддерживают каждые 10 лет. Основная иммунизация должна проводиться столбнячным анатоксином. Профилактические мероприятия после травмы зависят от иммунного статуса больного и характера самого поражения. Хирургическая обработка раны должна быть проведена немедленно и тщательно. Рану очищают, удаляют инородные тела и омертвевшие ткани. Больным, которым активная иммунизация не была проведена или она была неполной, вводится внутримышечно человеческий противостолбнячный иммуноглобулин. Введение поддерживающих доз анатоксина показано при получении ребенком травмы через пять лет и более после полного курса активной иммунизации. Лечение и уход за больным. Больного с подозрением на столбняк необходимо как можно скорее госпитализировать. Лечение тяжелых форм инфекции проводится в отделении интенсивной терапии. Основной целью лечения при столбняке является устранение источника образования экзотоксина и проведение поддерживающей терапии до тех пор, пока не разрушится экзотоксин, фиксированный нервной тканью. Поддерживающая терапия должна проводиться достаточно интенсивно и тщательно. Человеческий противостолбнячный иммуноглобулин вводят как можно раньше, он нейтрализует токсин, циркулирующий в крови. Хирургические мероприятия по обработке ран выполняют после введения антитоксина и седативных препаратов. Из раны удаляют некротизированные ткани и инородные тела. Раневые поверхности оставляют открытыми. Проводится лечение антибиотиками. Тщательный уход за больным имеет очень большое значение. Больной должен находиться в тихой и спокойной обстановке, должно быть исключено воздействие на него любого слухового и зрительного раздражителя. Всем больным столбняком вводятся миорелаксанты, что снижает повышенный тонус мышц и предотвращает возникновение судорог. В тяжелых случаях больного переводят на режим искусственной вентиляции легких (ИВЛ). Необходимо ежедневно взвешивать больных, тщательно следить за количеством принятой и выделенной жидкости, поддержанием электролитного и калорийного баланса. Энтеральное питание возможно не у всех больных, в большинстве случаев приходится применять внутривенное вливание и введение пищи через желудочный зонд. Особое внимание необходимо уделять уходу за кожей, полостью рта и следить за функциями мочевого пузыря и кишечника. Проводят мероприятия, направленные на профилактику осложнений, нормализацию гомеостаза и поддержание сердечно-сосудистой деятельности, предупреждение присоединения вторичной бактериальной флоры. Прогноз. Исход зависит от многих факторов. У младенцев и лиц престарелого возраста заболевание нередко заканчивается летально, в подростковом и юношеском возрасте чаще всего наступает выздоровление. К неблагоприятным признакам относятся распространенное повреждение и мышечной ткани, высокая температура тела, короткий интервал между временем получения травмы и развитием клинических проявлений инфекции. Наоборот, длительный инкубационный период, ограниченность проявлений инфекции, отсутствие высокой температуры тела позволяют надеяться на благополучный исход. Интенсивная и поддерживающая терапия в большой степени определяют исход столбняка. У выживших детей после перенесенного столбняка могут оставаться парезы, нарушения в психическом развитии. У переболевших столбняком не остается стойкого иммунитета, поэтому даже перенесшим его лицам в последующем необходимо провести активную иммунизацию. ТУБЕРКУЛЕЗ Туберкулез вызывают туберкулезные палочки, семейства микобактерий. Заражение туберкулезом происходит, как правило, ингаляционным путем за счет воздушно-капельного механизма передачи инфекции. Опасные микобактерии содержатся в мельчайших капельках бронхиального секрета, образующихся при кашле и чиханье больных. Эти аэрозольные частицы способны долгое время удерживаться в воздухе, при ингаляции они проникают в глубокие отделы дыхательной системы. Опасность заражения зависит от количества возбудителей, которые содержатся в аэрозольных частицах. Первичная туберкулезная инфекция у детей нередко появляется в результате продолжительного и близкого контакта со взрослыми, больными кавернозными или другими формами при наличии бактериовыделения формами туберкулеза. Моча и выделения из половых органов больных туберкулезом могут иметь большое количество микобактерий, но данный материал нечасто подвергается аэрозолизации и не становится источником заражения. Домашние (комнатные) животные могут заражаться туберкулезом от людей, но сами редко бывают источником инфекции. Иммунные реакции при туберкулезе представляют собой комплекс взаимодействия между возбудителем, лимфоцитами и макрофагами организма человека. Развитие естественного иммунитета к этой угрожающей жизни инфекции зависит от влияния множества различных факторов. Так, определенное влияние на развитие заболевания и на его исход оказывают генетические факторы. Определенные этнические группы особенно предрасположены к развитию тяжелой инфекции (например, американские индейцы и эскимосы), тем не менее большое значение у них имеют и социально-экономические факторы. Возраст является первостепенным фактором, который определяет тяжесть туберкулезной инфекции. Дети до 3 лет чаще подвержены милиарному туберкулезу и менингиту с летальным исходом. Это может быть связано либо с еще не сформировавшимися иммунными реакциями, либо с массивностью инфекции у маленького ребенка. Нарушение питания, различные инфекции, в первую очередь корь и коклюш, беременность способствуют развитию тяжелых форм заболевания. Кожные реакции на введение туберкулина основаны на выявлении гиперчувствительности к антигенам туберкулезных микобактерий и имеют большое значение в диагностике туберкулезной инфекции. Положительные реакции выявляются через 6-10 недель после проникновения возбудителя в организм. Тест заключается во внутрикожном введении пациенту препарата. Положительная реакция выражается в появлении инфильтрата на месте инъекции. Массовый скрининг инфицированности туберкулезом в педиатрии проводится с помощью пробы Манту. Проба Манту – сложный, но точный метод, так как при ней вводится строго определенное количество антигена. Внутрикожно на передней поверхности предплечья вводится 2 ТЕ туберкулина в 0,1 мл. Используют одноразовые пластиковые шприцы со специальной короткой иглой. Результаты учитывают спустя, как правило, через 72 ч. или каждые 24 ч. Появление на месте укола инфильтрата диаметром 10 мм указывает на инфекцию туберкулезом и расценивается как положительная реакция. При инфильтрате от 5 до 10 мм реакция расценивается как сомнительная, а при диаметре до 5 мм – как отрицательная. На самом деле оценка пробы боли сложна и зависит от ряда факторов (данные о вакцинации, состоянии прививочного рубца). Сомнительные реакции на туберкулин могут быть связаны с инфекцией атипичными микобактериями. Ложноотрицательные результаты теста Манту могут возникать по многим причинам. Чаще всего они бывают отрицательными на ранних этапах заболевания. Важной причиной ложноотрицательных результатов являются технические погрешности при хранении туберкулина и при проведении пробы, а также младенческий возраст (до 6 месяцев), тяжелые заболевания (включая сам туберкулез), сопутствующие заболевания (в том числе краснуха и грипп), назначение иммуносупрессивной терапии, нарушения питания, хроническая почечная недостаточность. Ложноположительные результаты теста Манту могут отмечаться при повторных введениях туберкулина, а также после вакцинации БЦЖ. Проведение вакцинации БЦЖ приводит к появлению положительных туберкулиновых реакций, которые трудно отличить от реакций, возникающих при туберкулезной инфекции. Однако инфильтрат на введение туберкулина у вакцинированных детей редко превышает 10 мм, его размеры бывают максимальными только в первые несколько лет после вакцинации. Значит, реакция на внутрикожное введение туберкулина размером более 10 мм, которая наступает через 3 и более лет после вакцинации БЦЖ, должна рассматриваться как показатель туберкулезной инфекции. Первичный туберкулез легких Клинические проявления. У детей в возрасте от 3 до 15 лет первичный туберкулез протекает бессимптомно, может не сопровождаться изменениями на рентгенограммах грудной клетки. Общие симптомы проявляются незначительными повышениями температуры, ухудшением аппетита, похуданием. Возможно увеличение внутригрудных лимфатических узлов, что приводит к сдавливанию или смещению соседних структур. Сдавление крупных сосудов иногда приводит к развитию отека верхних конечностей. Могут наблюдаться упорный кашель и хрипы. У большинства детей первичная легочная инфекция протекает легко, бессимптомно и разрешается в течение непродолжительного времени даже без химиотерапии. Диагностика. Первичный туберкулез легких чаще всего выявляется у детей при обследовании по поводу виража туберкулиновых проб. Обычные лабораторные исследования не выявляют явных изменений. Микобактерии туберкулеза обнаруживают в мокроте, посев, как правило, дает положительные результаты. Затруднения микробиологического подтверждения диагноза у маленьких детей связаны с тем, что у них редко отмечается кашель и выделение мокроты. Если же мокрота и образуется, дети обычно проглатывают ее. Исследование промывных вод желудка может заменить у детей исследование мокроты. Обследование проводится рано утром у только что проснувшегося ребенка. Содержимое желудка осторожно отсасывают через назогастральный зонд и помещают в стерильную посуду. После этого желудок промывают 30 мл воды и снова проводят аспирацию. Полученный материал также исследуют на микобактерии методами бактериоскопии и посева. Реинфекция туберкулеза Реактивация туберкулеза не характерна для детского возраста, особенно при развитии первичного туберкулеза в возрасте около 3 лет. Наиболее характерным симптомом являются незначительное повышение температуры и ночные поты, которые объясняются тем, что ночью происходит снижение температуры. Кроме того, могут отмечаться недомогание, слабость, похудание. Формирование каверн (полостей в легком) проявляется кашлем с мокротой, кровохарканьем. Туберкулез верхних дыхательных путей Специфические изменения в гортани, надгортаннике, в глотке и в среднем ухе в настоящее время встречаются редко. Но раньше, до применения эффективных противотуберкулезных препаратов, эти поражения были обычным осложнением распространенного туберкулеза легких. Туберкулез гортани у ребенка возникает обычно на фоне кавернозного туберкулеза легких. Его симптомами являются упорный кашель, боли в горле и при глотании, охриплость голоса. Туберкулез среднего уха сопровождается снижением слуха, отсутствием болей и увеличением околоушных лимфатических узлов. Лечение туберкулеза верхних дыхательных путей зависит от распространенности легочного поражения. Туберкулез лимфатических узлов Поражение лимфатических узлов является характерным для туберкулезной инфекции. У детей, как правило, поражаются вначале прикорневые лимфатические узлы (расположены у корней легких), из которых в последующем процесс может распространяться на околотрахеальные, надключичные, глубокие шейные лимфатические узлы. Поражение подмышечных и паховых лимфатических узлов встречается гораздо реже. Туберкулез периферических лимфатических узлов является наиболее частой из всех внелегочных форм туберкулеза. Поражения локализуются преимущественно в области шеи и обычно бывают множественными, нередко двусторонними. Туберкулез лимфатических узлов, как правило, начинается постепенно и незаметно. Только у высокочувствительных к туберкулезной инфекции детей возможно острое начало заболевания с повышением температуры тела и развитием местных признаков воспаления. У детей имеются указания в прошлом на контакт с больными активным туберкулезом. Для большинства детей характерны положительные туберкулиновые пробы. На рентгенограммах грудной клетки выявляют признаки первичного туберкулеза легких. Значительное увеличение узлов и сдавление соседних органов наблюдается лишь в исключительных случаях. Расплавление увеличивающихся поверхностных узлов может привести к распространению процесса на окружающие ткани и к образованию наружных свищей. Диагностика. Диагностика проводится на основании микробиологического исследования. Лечение. Туберкулез лимфатических узлов хорошо поддается лечению изониазидом и рифампицином, которые назначают на срок не менее 18 месяцев. В начале курса лечения туберкулеза лимфатических узлов у детей может происходить непродолжительное дальнейшее увеличение или даже появление новых увеличенных узлов. Это не говорит о неэффективности лечения и не является признаком вспышки процесса. Небольшое остаточное увеличение лимфатических узлов может обнаруживаться даже после успешно проведенного курса лечения. Милиарный туберкулез Милиарный туберкулез возникает при распространении микобактерий гематогенно, т. е. через кровяное русло, с развитием во многих органах так называемых гранулем, которые подвергаются впоследствии некрозу. Гранулемы одинаковы по форме и размерам и напоминают на вид просо, откуда и получила название эта форма туберкулеза. До внедрения в практику антибактериального лечения милиарный туберкулез чаще всего встречался у детей, зачастую приводил к менингиту и был основной причиной летальных исходов. В развивающихся странах и сейчас милиарный туберкулез остается нередким заболеванием среди детей. Почти 1/3 этих поражений встречается у детей в возрасте до 3 лет. Как правило, милиарный туберкулез возникает в течение первого года после инфицирования. Развитию заболевания способствуют наличие хронических заболеваний, проведенной иммуносупресивной терапии и СПИД. Клинические проявления. Начало заболевания у детей может быть острым. Происходит повышение температуры тела, развиваются слабость, недомогание, похудание, нарушение аппетита. При осмотре можно обнаружить увеличение лимфатических узлов, печени и селезенки. В последующем нарастают дыхательные нарушения в форме одышки, учащения дыхания, кашля, рассеянных хрипов в легких. При развитии менингита присоединяются головные боли, заторможенность, ригидность мышц шеи. Диагностика. Рентгенологическое исследование легких дает единственный достоверный ответ. Для уточнения диагноза необходимо обнаружение микобактерий туберкулеза. С этой целью производят посевы крови, мочи, желудочного содержимого и спинномозговой жидкости. Лечение. Проводится лечение изониазидом, рифампицином в комбинации с этамбутолом или стрептомицином. Тяжелым больным с признаками дыхательной недостаточности рекомендуется лечение кортикостероидами. Туберкулезный менингит Заболеваемость туберкулезным менингитом зависит от распространенности туберкулеза на данной территории. Большое значение имеет массовость вакцинации. В развивающихся странах туберкулезный менингит по-прежнему остается важной проблемой здравоохранения. Туберкулезный менингит чаще всего развивается в течение первых 6 месяцев после инфицирования туберкулезом. До открытия противотуберкулезных средств туберкулезный менингит во всех случаях заканчивался летально. Смерть наступала в течение нескольких недель после появления начальных признаков заболевания. В настоящее время эффективные препараты позволяют сохранить жизнь больных, но часто сохраняются тяжелые остаточные явления. Клинические проявления. Симптомы заболевания развиваются постепенно. Выделяют III стадии процесса. I – продромальная фаза, которая проявляется неспецифическими симптомами. II – стадия появления симптомов. III – стадия нарушения сознания вплоть до комы. На первой стадии заболевания у детей появляются апатия, ухудшения настроения, снижение успеваемости в школе, потеря аппетита, тошнота, рвота и незначительный подъем температуры тела. Через несколько недель появляются неврологические симптомы (II стадия), усиливается раздражительность, более старшие дети жалуются на головную боль. Могут появляться ригидность затылочных мышц в сочетании с симптомами Кернига и Брудзинского. Характерно выпадение функции черепных нервов: патология реакций зрачка, снижение остроты зрения, нарушение слуха, паралич лицевого нерва. Нередко отмечаются нарушения речи, дезориентация, непроизвольные движения и судороги. Внутричерепное давление на этой стадии заболевания повышено. Могут отмечаться увеличение объема головы, выбухание родничков, а у более старших детей – отек соска зрительного нерва. В терминальном периоде менингита у детей развивается кома, нерегулярное дыхание. Диагностика. У таких детей часто имеются указания на контакт с больными туберкулезом. Отрицательные туберкулиновые тесты не исключают диагноз менингита у детей. Лечение. Проводится назначение изониазида и рифампицина. К этим двум препаратам на протяжении первых 2 месяцев лечения дополнительно следует назначать стрептомицин или этамбутол. В последующем еще в течение 10 месяцев продолжают лечение изониазидом и рифампицином. Режим лечения, включающий все четыре названных препарата, рекомендован в случаях, когда можно предположить инфекцию лекарственно устойчивыми возбудителями. Прогноз. Исход туберкулезного менингита зависит от состояния больного. В I стадии заболевания излечение наступает у всех больных, причем остаточные изменения минимальны. При лечении, начатом во II стадии заболевания, у половины выживших сохраняются выраженные нарушения. Лечение, начатое в III стадии туберкулезного менингита, спасает жизнь только 50 % больных, причем они, как правило, остаются тяжелыми инвалидами. Туберкулома центральной нервной системы Единичные или множественные туберкуломы могут образовываться на любом этапе течения туберкулезной инфекции. Они проявляются симптомами медленно нарастающего объемного процесса в мозге. Отмечаются головные боли, нарушения зрения. У больных детей обычно имеются сведения о контакте с больными активным туберкулезом. У большинства из них также обнаруживают туберкулезные изменения со стороны легких. Туберкулиновые реакции положительные. Хирургические вмешательства противопоказаны. Туберкуломы мозга хорошо поддаются химиотерапии. Обычно лечение проводят тремя противотуберкулезными препаратами на протяжении 12–18 месяцев. Туберкулез сердца и перикарда Туберкулезный перикардит является редким осложнением туберкулеза в детском возрасте. Часто отмечаются повышение температуры тела, боли в грудной клетке, одышка. Чаще диагноз подтверждается гистологическим исследованием ткани перикарда, взятой во время пункции или при ее посеве на микобактерии. Лечение проводят изониазидом в сочетании с рифампицином или с этамбутолом. Абдоминальный туберкулез Туберкулез органов желудочно-кишечного тракта не встречается в развитых странах. Это было достигнуто благодаря своевременному лечению легочного туберкулеза, пастеризации молока и почти полному искоренению туберкулеза крупного рогатого скота. Поражения кишечника обычно возникают в результате заглатывания мокроты, содержащей микобактерии туберкулеза. Абдоминальный туберкулез может развиваться и у больных без поражения легких за счет распространения процесса с внутригрудных узлов на внутрибрюшные лимфатические узлы. Туберкулез пищевода и желудка обычно развивается при распространении процесса с измененных лимфатических узлов средостения или с забрюшинных лимфоузлов. При этой локализации процесса обычно отмечаются нарушение глотания, боли в животе. Поражения тонкого кишечника встречаются несколько чаще. При этом могут появиться кровотечения, перфорации, образование свищей, нарушения всасывания. Туберкулез толстого кишечника проявляется нарушением проходимости, кровотечением или перфорацией. Поражения анальной области встречаются редко. Диагноз туберкулеза желудочно-кишечного тракта требует гистологического и бактериологического подтверждения. Для этого необходимо провести биопсию патологического материала при эндоскопии, диагностической лапаротомии или пункции. Туберкулезный перитонит нередко сопутствует туберкулезу органов желудочно-кишечного тракта. Он развивается при прорыве некротически измененных забрюшинных лимфатических узлов в полость брюшины и реже при распространении процесса из очагов заболевания в кишечнике или в половых органах (у женщин). Заболевание проявляется лихорадкой, периодическими или постоянными болями в животе. Отмечается похудание, увеличение объема живота. Туберкулиновые реакции – положительные. Лечение заболевания, помимо противотуберкулезной химиотерапии, предусматривает особое внимание к питанию больного. Туберкулез органов мочеполовой системы Туберкулез мочеполовых органов относится к наиболее ранним проявлениям инфекции. Чаще всего поражаются почки. Выделение микобактерий по мочевым путям может привести к поражению мочеточников, мочевого пузыря и уретры. У мужчин может происходить распространение инфекции на семенные пузырьки, предстательную железу и на придатки яичек, однако у детей это происходит редко. Клинические проявления. Общие признаки заболевания обычно сочетаются с другими факторами туберкулеза, на первый план выступают местные нарушения. Они выражаются болезненным мочеиспусканием, учащением мочеиспускания, недержанием. Сильные боли и почечные колики отмечаются редко. Туберкулиновые реакции положительные. Внутривенная урография выявляет различные нарушения, зависящие от характера поражения почек. Бактериологическое подтверждение диагноза основано на посеве утренней порции мочи. Туберкулез женских половых органов также редко встречается в детском возрасте. Чаще происходят поражение маточных труб, эндометрия и яичников. Поражения шейки матки и влагалища встречаются редко. Заболевание выражается состоянием дискомфорта в тазовой области, нарушением менструаций, выделениями из влагалища. Лечение. Туберкулез мочеполовых органов требует назначения противотуберкулезных препаратов в течение 12–18 месяцев. Туберкулез глаз Чаще всего изменения локализуются в сосудистой, сетчатой и радужной оболочках, на склере и на роговице. Поражения возникают в результате распространения возбудителя гематогенно, поэтому туберкулез и развивается, главным образом, в хорошо кровоснабжаемых тканях (радужная оболочка, цилиарное тело, сосудистая оболочка). У детей наиболее частые изменения заключаются в появлении туберкулом на сетчатой оболочке. Они бывают единичными или множественными, имеют беловато-серый цвет. Туберкулезный кератоконъюнктивит проявляется как тяжелое, чаще двустороннее заболевание глаз. При этом обнаруживается увеличение околоушных лимфатических узлов и небольшие изъязвления на конъюнктиве век. В материале из этих изъязвлений можно обнаружить микобактерии туберкулеза. Химиотерапия туберкулеза Во многих случаях эффективное лечение туберкулезной инфекции у детей возможно и в амбулаторных условиях. Госпитализация рекомендуется в следующих случаях: необходимость повторных посевов и биопсии для подтверждения диагноза; при начале лечения и подборе адекватного лечения при тяжелых, угрожающих жизни процессах; подбор химиотерапии на начальном этапе у младенцев и у детей младшего возраста; при необходимости хирургического вмешательства; преодоление тяжелых реакций лекарственной непереносимости; при сопутствующих заболеваниях, которые требуют стационарного лечения; при тяжелых бытовых и социальных условиях, которые препятствуют проведению адекватного лечения в домашних условиях. В этих ситуациях перевод больного ребенка на амбулаторное лечение возможен только после налаживания лечения и организации последующего наблюдения за проведением терапии. Противотуберкулезные препараты В настоящее время лечение проводится минимум двумя препаратами. Изониазид является препаратом выбора при лечении всех форм туберкулеза. Препарат назначают при всех терапевтических режимах, если возбудители сохраняют к нему чувствительность. Изониазид быстро всасывается в желудочно-кишечном тракте, проникает во все ткани и жидкости организма (в том числе и в спинномозговую), разрушается в печени и выводится почками. Побочное действие препарата проявляется редко. Оно может выражаться симптомами раздражения желудочно-кишечного тракта, неврологическими нарушениями, психозами, потерей сознания, судорогами. Изониазид редко вступает во взаимодействие с другими препаратами. Рифампицин является антибиотиком широкого спектра действия, выпускается для перорального употребления и назначается в наиболее активной фазе туберкулезного процесса. Препарат хорошо всасывается в желудочно-кишечном тракте, проникает во все жидкости и в ткани организма (в том числе и в спинномозговую), разрушается в печени и выводится с мочой и с желчью. Побочное действие препарата отмечается достаточно часто. Оно выражается оранжевым окрашиванием зубов, мочи и слюны, симптомами со стороны желудочно-кишечного тракта, токсическими изменениями со стороны печени, особенно в первые недели начатого лечения. Опасность токсического воздействия на печень увеличивается при применении рифампицина с изониазидом. Рифампицин противопоказан в I триместре беременности. Этамбутол оказывает действие только на микобактерии. Препарат хорошо проникает во все ткани организма, за исключением спинномозговой жидкости. Препарат выводится почками в неизмененном виде, поэтому создается особенно высокая его концентрация. Побочное действие проявляется обратимыми нарушениями зрения: сужением полей зрения и изменением восприятия цвета. Стрептомицин менее действенен в отношении микобактерий туберкулеза, чем изониазид и рифампицин. Препарат быстро проникает в ткани и в жидкости организма, но с трудом проникает в спинномозговую жидкость, если отсутствуют острые явления менингита. Чаще всего побочное действие проявляется снижением слуха. Монотерапия. Химиопрофилактика изониазидом (или другими препаратами) показана всем практически здоровым лицам моложе 35 лет с положительными туберкулиновыми пробами, на рентгенограммах грудной клетки у которых не определяется изменений или имеются следы перенесенного туберкулеза. Для предупреждения реактивации инфекции с развитием общего заболевания таким лицам рекомендуют лечение на протяжении года. Профилактическая монотерапия изониазидом может проводиться также детям с высоким риском заболевания туберкулезом, например, проживающим в условиях контакта с носителем инфекции. Лечение в таких случаях назначается даже детям с отрицательной реакцией на туберкулин. Курс лечения при этом составляет 3 месяца, затем туберкулиновые тесты повторяют. Если кожные реакции на туберкулин остались отрицательными, а источник инфекции за это время уже ликвидирован, то химиопрофилактику постепенно завершают. Отсутствие эффекта от химиопрофилактики может наблюдаться при инфекции устойчивыми к изониазиду штаммами микобактерий туберкулеза. Большинство случаев туберкулеза у детей хорошо поддается лечению двойной комбинацией противотуберкулезных средств. Обычная продолжительность такого лечения составляет у детей 12 месяцев. Тройная комбинация препаратов применяется на начальных этапах лечения детей с наиболее тяжелыми угрожающими жизни формами туберкулеза, например, при милиарном туберкулезе, менингите, при прогрессирующих процессах. Обычно при этом назначают изониазид, рифампицин и стрептомицин. Последний препарат вводят только в течение первого месяца терапии. Еще одним показанием для назначения трех препаратов служит предположение о наличии лекарственной устойчивости к изониазиду. Тогда этот препарат заменяют этамбутолом. Взрослые больные с деструктивными формами туберкулеза легких прекращают выделять микобактерии с мокротой уже спустя 2 недели после начала лечения. Подобные ориентиры можно принять и для детей. Более длительный период изоляции необходим в тех ситуациях, когда имеется контакт со здоровыми детьми или же предполагается инфекция устойчивыми штаммами микобактерий туберкулеза. В таких случаях опасность распространения инфекции должна оцениваться индивидуально у каждого больного ребенка. Профилактика Предупреждение заболевания туберкулезом предусматривает проведение таких мероприятий, как: 1) предотвращение контакта с больными активными формами туберкулеза; 2) проведение специфической химиопрофилактики; 3) вакцинация. Большое значение в снижении распространенности туберкулеза имеет общее улучшение социальных и экономических условий. Вакцинация БЦЖ была разработана в начале нашего века и способствовала значительному снижению заболеваемости туберкулезом среди детей, которые проживают в областях со значительным распространением этой инфекции. Кроме того, показатель смертности от туберкулеза среди вакцинированных детей также заметно снизился. Однако на результаты проведенной вакцинации большое влияние оказывает плохое состояние питания прививаемых детей, а также одновременная инфекция нетуберкулезными микобактериями. Вакцинация БЦЖ рекомендована как массовое мероприятие здравоохранения для развивающихся стран с высокой распространенностью туберкулеза. Перед введением вакцины желательно проведение кожных туберкулиновых проб (если вакцинация делается в более старшем возрасте, чем предлагается календарем прививок), но из-за практических трудностей вакцинацию проводят без предварительной постановки туберкулиновых проб. Реакции на введение вакцины детям с туберкулин положительной пробой при этом редко бывают тяжелыми. В развитых странах БЦЖ проводят выборочно. Ее рекомендуют детям с отрицательными туберкулиновыми пробами при наличии контакта с нелеченными больными активными формами туберкулеза, а также в группах населения с высоким риском заболевания и ограниченным доступом к медицинской помощи. Вакцина должна храниться в темном месте и использоваться сразу же после разведения. Новорожденных прививают 0,05 мл вакцины, а детей более старших возрастов – 0,1 мл, вакцину вводят внутрикожно с помощью специального шприца и иглы. Вакцину вводят в наружную поверхность плеча в зоне прикрепления дельтовидной мышцы. Вакцину также можно проводить методом множественных проколов через кожу с использованием более высоких концентраций вакцины. В коже на месте правильно проведенной вакцины образуется папула (уплотнение), которая постепенно увеличивается и покрывается коркой. Заживление происходит спустя 8-12 недель. При возможности рекомендуют проведение кожных туберкулиновых проб через 2–3 месяца после вакцинации. Дети с отрицательными туберкулиновыми кожными реакциями подлежат повторной вакцинации. Осложнения после вакцинации встречаются редко. Тяжелые местные реакции служат показанием для назначения противотуберкулезных препаратов. Правда, при этом подавляется размножение микроорганизмов, что препятствует формированию противотуберкулезного иммунитета. Основным неудобством массовой вакцинации БЦЖ является развитие положительных туберкулиновых проб, должны оцениваться изменения реакции. В развивающихся странах с высоким риском заболевания инфицирование туберкулезом происходит в младшем детском возрасте, поэтому более раннее появление положительных туберкулиновых реакций не имеет существенного значения. В развитых странах с низким риском туберкулезной инфекции кожные туберкулиновые пробы служат важным критерием, который позволяет судить о распространенности туберкулеза. Туберкулез у беременных Методы диагностики и лечения беременных, больных туберкулезом, должны быть модифицированы, так как ионизирующая радиация и лечение противотуберкулезными средствами потенциально опасны для плода. Методы скрининга туберкулеза у беременных основываются в основном на применении туберкулиновых проб и ограниченно использовании рентгенографии. У беременных не отмечается угнетения чувствительности кожи к туберкулину, поэтому кожные пробы с ним проводят всем женщинам при первом их обращении к врачу по поводу беременности. Исключение составляют женщины с выявленным ранее туберкулезом либо в прошлом положительно реагировавшие на туберкулин. Положительная кожная реакция, т. е. уплотнение диаметром более 10 мм после введения туберкулина, является основанием для дальнейшего обследования беременной и членов ее семьи с целью выявления активного процесса. Хорошее самочувствие и отсутствие клинических признаков заболевания позволяют отложить рентгенографическое обследование грудной клетки и провести его после окончания I триместра. Однако и на этих сроках при рентгенографии следует защищать область брюшной полости женщины от воздействия рентгеновских лучей. При положительной реакции на туберкулин и выявлении клинических признаков туберкулезной инфекции к рентгенографии грудной клетки необходимо прибегать немедленно. Химиопрофилактика. Профилактическое лечение беременных изониазидом считается противопоказанием из-за токсического воздействия препарата на печень и возможного неблагоприятного воздействия на плод. В связи с этим при отсутствии симптоматики туберкулеза у беременных с положительной реакцией на туберкулин, а также при отсутствии рентгенографических признаков активного процесса, профилактическое лечение изониазидом начинают проводить только после окончания беременности. Химиотерапия. Беременные с симптоматикой туберкулеза и рентгенографическими признаками активного процесса должны быть госпитализированы. Мокрота и промывные воды желудка исследуют бактериоскопически и методом посева на микобактерии. При их выявлении необходимо немедленно начать лечение противотуберкулезными препаратами. Рифампицин в I триместре беременности противопоказан. Если микобактерии не обнаружены при бактериоскопии мокроты у женщины с клиническими и рентгенографическими признаками активного туберкулеза, лечение начинают проводить после получения результатов посева мокроты и промывных вод желудка. Дети, родившиеся от женщин, больных туберкулезом Примерно 50 % детей, родившихся от женщин, больных активным туберкулезом легких, заболевают в 1-й год жизни. Таким образом, для них рекомендуется химиопрофилактика. Однако существуют разногласия в отношении того, проводить им вакцинацию БЦЖ или же начать лечение. Преимущества вакцинации заключаются в ее эффективности, простоте и отсутствии токсичности. При этом не возникает проблем последующего наблюдения за больным и постоянного контроля. Недостатками ее служат многообразие реакций на БЦЖ у разных детей, невозможность последующего определения срока инфицирования по данным кожных туберкулиновых проб и необходимость изоляции ребенка от матери вплоть до появления положительной реакции на туберкулин. Эффективность изониазида в качестве профилактического средства у новорожденных доказана. К основным трудностям при этом относится необходимость убеждать родственников ребенка в систематическом проведении туберкулин-диагностики. ВИРУСНЫЕ ГЕПАТИТЫ Вирусные гепатиты – это группа инфекционных заболеваний, которые вызываются гепатотропными вирусами с преимущественным поражением печени. В настоящее время установлено пять основных вирусных гепатитов, которые принято обозначать буквами латинского алфавита: А, В, D, C, E. Все изученные вирусы не обладают летучестью. Вирусный гепатит А Источником инфекции является только человек (больной и вирусоноситель). Инкубационный период составляет примерно 4–6 недель от момента контакта с больным до появления желтухи. Больные типичными формами вирусного гепатита А наиболее заразны в конце инкубационного периода и в течение всего преджелтушного периода. С появлением желтухи вирус из кала постепенно исчезает и через 4–5 дней в фекалиях обнаруживается лишь в единичных случаях. В крови вирус обнаруживается до появления признаков болезни и исчезает в первые дни желтушного периода. В окружающую среду возбудитель выделяется главным образом с фекалиями. Механизм передачи вирусного гепатита А фекально-оральный. Пути передачи – контактно-бытовой, пищевой, водный. Восприимчивость к вирусу гепатита А очень высокая. Наиболее высокая заболеваемость отмечается среди детей 3–7 лет. Гепатитом А часто заболевают дети, проживающие в неудовлетворительных с точки зрения гигиены условиях. Описаны эпидемии гепатита при употреблении загрязненной воды или пищи. Доказана возможность заражения вирусным гепатитом А при переливании крови, а также у гомосексуалистов. Заболевание у беременных не сопряжено с риском выкидыша, не оказывает тератогенного влияния на плод и необязательно приводит к развитию заболевания у новорожденного. Материнские антитела, циркулирующие в крови ребенка, защищают его от заболевания в течение первых месяцев жизни. Характерна осеннее-зимняя сезонность с подъемом заболеваемости в сентябре-ноябре. Местом распространения инфекции нередко оказываются детские учреждения. После перенесенного гепатита А формируется стойкий, пожизненный иммунитет. Клиника. У больных типичной формой вирусного гепатита А выделяют следующие периоды: инкубационный, преджелтушный, желтушный, послежелтушный и период выздоровления. Дети старшего возраста и подростки переносят гепатит тяжелее, чем взрослые. Гепатит А начинается у них остро, проявляется общими нарушениями, лихорадкой, чувством разбитости и нарушениями функций органов пищеварения (тошнота, рвота, отсутствие аппетита вплоть до отвращения к пище, дискомфорт в животе). Тупые боли в области живота могут усиливаться при физической нагрузке. Кожа и слизистые оболочки приобретают желтушную окраску, моча – темный цвет. Желтуха может сохраняться на протяжении 2–3 недель и быть резко выраженной или слабо выраженной. Обесцвеченный кал глинистого вида представляет собой результат закупорки желчевыводящих путей. Больные дети становятся раздражительными, склонными к депрессии, всем недовольны. В период выздоровления, который иногда затягивается на несколько недель, нормализуются аппетит и настроение больного, переносимость физической нагрузки. У детей нарушения выражены слабее, а выздоровление наступает быстрее, чем у взрослых. Осложнения. Специфические осложнения: дискинезии желудочно-кишечного тракта, желчного пузыря и желчевыводящих путей. Неспецифические осложнения: пневмония, отит, ангина и др., – вызываются бактериальными, вирусными, паразитарными и другими агентами. Лечение. Больным вирусным гепатитом А проводят базисную терапию, которая включает рациональный режим, лечебное питание, поливитамины, минеральные воды. В остром периоде болезни режим постельный, в дальнейшем – полупостельный, а затем – щадящий в течение 2–4 недель. Расширение режима можно проводить при улучшении самочувствия ребенка, нормализации аппетита, уменьшении интенсивности желтухи, а также снижении содержания билирубина и печеночно-клеточных ферментов в сыворотке крови. Диета больных вирусным гепатитом А должна быть полноценной, соответствующей возрасту, пища – легко усвояемой, высококалорийной. В течение всего острого периода болезни из рациона исключают экстрактивные вещества, копчености, маринады, тугоплавкие жиры и пряности. Больным вирусным гепатитом А назначают углеводы в виде сахара, меда, белого хлеба, рисовой, овсяной и манной каш, картофеля, овощей и фруктов. С уменьшением симптомов интоксикации в меню включают нежирные сорта мяса, рыбу, яйцо. Витамины ребенок получает вместе с натуральными пищевыми продуктами, а также в виде поливитаминных препаратов (ундевит, юникап, дуовит, гексавит и др.). Медикаментозная терапия. Больные легкими формами гепатита А в медикаментозном лечении не нуждаются. При средне-тяжелых формах назначают инфузионную дезинтоксикационную терапию, гепатопротекторы (карсил, силимарин, силибор, легалон). В период выздоровления показано применение желчегонных препаратов (холосас, холензим, 5 %-ный раствор магния сульфата и др.). Хороший эффект дают тюбажи с минеральной щелочной водой 2–3 раза в неделю. В лечении рекомендуется использовать противовирусные препараты. Выписку детей из стационара проводят при удовлетворительном общем состоянии и хорошем самочувствии ребенка; отсутствии желтушного окрашивания кожи и видимых слизистых оболочек; уменьшении печени до нормальных размеров; нормализации уровня билирубина и других биохимических показателей в сыворотке крови. Диспансерное наблюдение. После выздоровления детей обследуют в стационаре через 1 месяц после выписки. В дальнейшем диспансеризацию проводит участковый врач-педиатр или врач-инфекционист детской поликлиники через 3 и 6 месяцев. Профилактика. Неспецифическая профилактика заключается в ранней диагностике вирусного гепатита А и изоляции больных, предупреждении заноса вирусного гепатита А в детские лечебные и профилактические учреждения. За контактными детьми в течение 35 дней устанавливают систематическое (не реже 1 раза в неделю) медицинское наблюдение (измерение температуры тела, контроль за цветом кала, мочи, кожи, определение размеров печени и селезенки). Детей, посещающих дошкольные учреждения, ежедневно осматривают. Лабораторное обследование контактных лиц проводят 2 раза в неделю с интервалом в 10–15 дней. При выявлении гепатита А в дошкольном учреждении перевод детей в другие коллективы запрещается в течение 35 дней со дня изоляции последнего заболевшего. Большое значение имеет также соблюдение санитарно-гигиенических мероприятий. Специфическая профилактика проводится вакцинами. Плановую (предсезонную) профилактику проводят только в регионах с высоким уровнем заболеваемости вирусным гепатитом А. Она заключается во введении иммуноглобулина детям дошкольного возраста и школьникам начальных классов перед сезонным подъемом заболеваемости. Детям в возрасте от 1 года до 10 лет вводят 1 мл 10 %-ного раствора иммуноглобулина, старше 10 лет – 1,5 мл. По эпидемическим показаниям иммунопрофилактику проводят детям в возрасте от 1 года до 14 лет, а также беременным, имевшим непосредственное общение с больным вирусным гепатитом А. Члены семьи заболевшего гепатитом подлежат немедленной пассивной иммунизации сразу же после установления диагноза. В этих семьях иммунизации подлежат даже грудные дети. Вирусный гепатит Е Источником инфекции является больной человек. Путь передачи – преимущественно водный, а также пищевой и контактно-бытовой. Подъем заболеваемости отмечается весной и осенью (период дождей и паводковых рек). Заболевание широко распространено в странах с жарким климатом. Среди заболевших 30 % составляют дети, причем всех возрастных групп. После перенесения заболевания остается стойкий иммунитет. Лечение, противоэпидемические и профилактические мероприятия проводятся по тем же принципам, что и при вирусном гепатите А. Для профилактики гепатита Е у беременных используют специфический иммуноглобулин. Вирусный гепатит В Источником инфекции являются больные острым вирусным гепатитом В и хроническим гепатитом В, а также вирусоносители. Путь передачи. Вирус гепатита В передается от человека к человеку следующими путями: трансплацентарным (внутриутробное заражение), интранатально (во время родов), постнатально (передача вируса от матери к ребенку во время ухода или кормления грудью), при использовании в быту режущих и колющих инструментов, а также предметов личной гигиены (полотенца, мочалки, зубные щетки и др.), загрязненных биологическими жидкостями больного; половым (у подростков и взрослых). Заражение может произойти при переливании инфицированной крови или плазмы; проведении лечебно-диагностических мероприятий, связанных с нарушением целостности кожи и слизистых оболочек. Уровень вируса в крови может быть очень высоким. Даже укол иглой, на которой сохранилось минимальное количество крови носителя инфекции, бывает причиной развития заболевания. Высокий уровень заболеваемости наркоманов объясняется использованием ими одних и тех же игл. Переливание крови носителя вируса создает наибольший риск развития вирусного гепатита В. Больные дети, которые нуждаются в повторных переливаниях крови, подвержены столь же высокому риску этой инфекции, что и больные, находящиеся на почечном диализе. Повышен уровень заболеваемости и среди членов их семьи. Врожденный вирусный гепатит В. При внутриутробном инфицировании ребенок может родиться с признаками острого вирусного гепатита. Врожденный гепатит В протекает как малосимптомная инфекция с частым развитием хронического процесса. При врожденном гепатите В у новорожденных отсутствует преджелтушный период. Желтуха появляется в первые дни жизни, значительно выражена, нарастает и длительно сохраняется (от 2–3 недель до 2 месяцев). С первых дней жизни отмечается незначительное повышение температуры тела, увеличение печени и селезенки, темная окраска мочи и обесцвеченный кал. Может наблюдаться повышенная кровоточивость из мест инъекций. Интоксикация проявляется вялостью или беспокойством, снижением аппетита, срыгиваниями. Нередко обнаруживают гидроцефалию, глухоту, слепоту, резкую деформацию костей черепа. Болезнь протекает тяжело и часто заканчивается летальным исходом. Приобретенный гепатит В. Инфицирование ребенка возможно интранатально, т. е. во время прохождения через родовые пути. Заражение возникает в результате проникновения вируса через поврежденную кожу и слизистые оболочки. Первые признаки заболевания появляются у детей на 2-3-м месяце жизни. Заболевание зачастую протекает тяжело, нередко в виде злокачественной формы с летальным исходом. В некоторых случаях заражение ребенка происходит сразу после рождения. Передача вируса при этом может осуществляться через микротравмы кожи и слизистых оболочек, а также во время кормления грудью. Заражение при этом происходит, скорее всего, не через молоко, а при попадании крови из трещин сосков. Наиболее часто вирусный гепатит В регистрируют после переливания инфицированной крови и ее препаратов. Преджелтушный период короткий и составляет 1–5 дней. Начало болезни чаще постепенное, с незначительного и кратковременного повышения температуры тела. Появляются вялость ребенка, отказ от груди, срыгивания, рвота, вздутие живота и метеоризм, иногда понос. Отмечается увеличение печени и селезенки. Рано появляется потемнение мочи, на пеленках остаются темные, трудноотстирываемые пятна с резким запахом. Желтушный период продолжается 25–35 дней. Кожа и слизистые оболочки прокрашиваются слабее и медленнее, чем у старших детей. Часто отмечается слабая интенсивность желтухи при выраженной тяжести болезни. У детей первого года жизни преобладают среднетяжелые и тяжелые формы болезни, отмечаются злокачественные формы и летальные исходы. Часто развиваются осложнения, вызванные наслоением бактериальной флоры и респираторной вирусной инфекции. Послежелтушный период характеризуется медленной обратной динамикой симптомов, частым поражением желчного пузыря и желчевыводящих путей. Лечение. Рациональный режим и лечебное питание назначают на 6 месяцев. Медикаментозное лечение детей с легкими и среднетяжелыми формами вирусного гепатита В проводится по тем же принципам, что и больных вирусным гепатитом А. При тяжелых и злокачественных формах вирусного гепатита В к основной терапии добавляют специфические препараты (интерфероны, химиопрепараты). Кроме того, проводится дезинтоксикационная терапия. В случае необходимости назначают глюкокортикоиды, мочегонные препараты, гепарин. Диспансерное наблюдение. Первое диспансерное обследование проводится в стационаре, где лечился больной, через 10–15 дней после выписки. Выздоровевшие дети с отсутствием жалоб и клинических признаков вирусного гепатита В, нормальными лабораторными показателями в дальнейшем наблюдаются в детской поликлинике через 3, 6, 9 и 12 месяцев. Диспансерное наблюдение включает осмотр кожи и видимых слизистых оболочек, определение размеров печени и селезенки, оценку цвета мочи и кала, определение лабораторных показателей. В течение 6 месяцев после выздоровления детям противопоказаны занятия физкультурой, не рекомендуется участие в спортивных соревнованиях в течение 2 лет. Профилактика и противоэпидемические мероприятия. Противоэпидемические мероприятия направлены на выявление источника инфекции, прерывание путей передачи и воздействие на восприимчивый микроорганизм. Обследованию подлежат: доноры, беременные, реципиенты крови (особенно дети первого года жизни), персонал учреждений службы крови, отделений гемодиализа, реанимации и интенсивной терапии, сердечно-сосудистой и легочной хирургии, гематологии, отделении трансплантации органов и тканей. Всех доноров перед сдачей крови обследуют с обязательным определением антигена к гепатиту В. Донорами не могут быть лица, имеющие в прошлом перенесенные вирусные гепатиты, больные хроническими заболеваниями печени и желчевыводящих путей, а также контактные с больным гепатитом В. Реципиенты крови подлежат диспансерному наблюдению каждые 3–6 месяцев, заканчивается наблюдение через 6 месяцев после последнего переливания крови. Беременных обследуют на наличие антигена к вирусу гепатита В два раза: при постановке на учет в женской консультации (в 8 недель беременности) и при уходе в декретный отпуск (32 недели). Родоразрешение женщин с антигеном вируса гепатита В проводят в специализированных отделениях роддомов, фельдшерско-акушерских пунктов с соблюдением противоэпидемического режима. Все члены семьи, в которой имеется выздоровевший или носитель вируса, должны пользоваться индивидуальными предметами личной гигиены (зубные щетки, полотенца, мочалки, расчески, бритвенные принадлежности, ножницы и др.). Эффективным средством индивидуальной защиты являются презервативы. Мембрана презервативов непроницаема для вирусов гепатита В и С, что подтверждено исследованиями, проведенными в институте А. Фурнье в Париже. Специфическая профилактика. Вакцинация против гепатита В, согласно календарю профилактических прививок России, проводится трехкратно. 1 схема – новорожденным в первые 24 ч жизни, 1 месяц, 5–6 месяцев. 2 схема – в 4–5 месяцев, 5–6 месяцев и 12–13 месяцев. Детям старшего возраста и взрослым иммунизацию осуществляют по следующим схемам: 0-1 месяц – 6 месяцев; 0-1 месяц – 2 месяца. Для вакцинации используют отечественную вакцину «Комбиотех» и зарубежные генно-инженерные вакцины («Энджерикс-В» и др.). Иммунитет сохраняется в течение 5 лет и более. Вирусный гепатит D Источником инфекции является больной острой и особенно хронической инфекцией. Пути передачи. Заражение происходит при переливании вируссодержащей крови и ее препаратов, а также использовании медицинских инструментов, загрязненных вируссодержащей кровью. Риск инфицирования вирусом особенно высок у реципиентов донорской крови и ее препаратов (больные гемофилией, ожоговые больные и др.), а также у лиц, находящихся на гемодиализе, в лечении которых используют гемосорбцию, плазмаферез и др. Возможна трансплацентарная передача вируса D от матери плоду. Однако чаще новорожденные инфицируются в родах или сразу после рождения за счет заражения через поврежденные кожу и слизистые оболочки. Наиболее восприимчивы к вирусу D дети раннего возраста и больные хроническим вирусным гепатитом В. Вирус гепатита D выявляют у 5 % людей, инфицированных вирусом гепатита В. Сочетанная инфекция, развивающаяся при одновременном инфицировании вирусами гепатитов В и D, у детей первого года жизни часто приводит к развитию злокачественной формы болезни. Она характеризуется молниеносным течением и часто заканчивается летальным исходом в первые дни от начала болезни. Лечение больных вирусным гепатитом D не отличается от терапии больных вирусным гепатитом В. Профилактика гепатита D основана на тех же принципах, что и гепатита В (соответствующие требования к донорам, использование разового инструментария при любых медицинских манипуляциях, соблюдение санитарно-гигиенических мероприятий в быту и т. д.). Вирусный гепатит С Источником инфекции является человек, больной острой и хронической вирусной инфекцией. Пути передачи. Вирус гепатита С передается, главным образом, при проведении медицинских манипуляций инструментами, приборами и аппаратами, загрязненными инфицированной кровью и ее препаратами. Вирус гепатита С в организм попадает чаще с зараженной кровью и в меньшей степени, с другими биологическими жидкостями (слюной, мочой, спермой и др.). Кроме того, факторами риска развития гепатита С являются внутривенное введение лекарств, наркотиков, переливание препаратов крови. Передача вируса от матери к плоду возможна при высокой концентрации вируса у матери или при сопутствующем инфицировании ее вирусом иммунодефицита человека (ВИЧ). Передача вируса половым путем происходит редко, но частота инфицирования возрастает при большом количестве сексуальных партнеров. Лечение. Общие принципы терапии больных вирусным гепатитом С такие же, как и при других вирусных гепатитах (диета, симптоматические средства, противовирусные препараты). ВИЧ-ИНФЕКЦИЯ ВИЧ-инфекция (инфекция, вызываемая вирусом иммунодефицита человека) – это медленно прогрессирующее инфекционное заболевание, характеризующися поражением прежде всего иммуной системы. Развивающееся в последующем иммунодефицитное состояние приводит к смерти больного от сопутствующих инфекций и опухолей. Первые официальные сообщения о новой инфекции среди молодых мужчин-гомосексуалистов появились в США в 1981 г. Однако случаи заболевания отмечались и ранее. Начало эпидемии ВИЧ-инфекции приходится на 70-е годы XX в. В 1982 г. заболевание получило название «СПИД – синдром приобретенного иммунодефицита». В настоящее время термин «СПИД» применяется для обозначения конечной стадии заболевания. Повышенное внимание к этой инфекции связано как со смертельным характером данного заболевания, так и с быстротой распространения его в мире. Заболевание получило название «чумы ХХ века». За 20 лет около 20 млн человек (в том числе и 3,8 млн детей) умерло от СПИДа. Каждую минуту в мире инфицируется ВИЧ 6 и умирает 5 человек. В структуре смертности ВИЧ вышел на третье место после сердечно-сосудистых и онкологических заболеваний. Источником инфекции являются больные различными клиническими формами заболевания и вирусоносители. Пути передачи: половой, вертикальный (от матери к плоду). При половом пути передача ВИЧ возможна через гетеросексуальный контакт (мужчина-женщина): вагинальный, анальный, оральный секс (при повреждении слизистой оболочки ротовой полости); через гомосексуальный контакт (мужчина-мужчина): анальный секс. Доказана связь между заболеваниями, передающимися половым путем (ЗППП), и ВИЧ-инфекцией. Язвенные поражения половых органов, вызванные сифилисом, наличие скрытой инфекции (особенно хламидиоза) повышают риск инфицирования ВИЧ в результате поражения эпителиальных слоев. Вероятность заражения при постоянном половом контакте с ВИЧ-инфицированным партнером на фоне применения презерватива в течение 1 года составляет 10–15 %. Парентеральный путь заражения ВИЧ-инфекцией может осуществиться при переливании крови и кровезаменителей, донорстве органов и тканей, проведении инъекции нестерильной иглой, повторном применении инъекционных игл у наркоманов. Инфицирование медицинских работников возможно при случайном повреждении кожи во время операции, через открытую рану, при оказании первой помощи и др. При вертикальной передаче ВИЧ-инфекции заражение происходит через плаценту, через околоплодные воды, содержащие вирус, а также через грудное молоко. У детей заражение вирусом иммунодефицита человека в 70–80 % случаев происходит перинатально, т. е. связано с родами. Факторами передачи являются: кровь, семенная жидкость, вагинальный секрет, грудное молоко. Восприимчивость высокая. Выделяют группу риска и факторы риска по развитию ВИЧ-инфекции. Группа риска включает: гомо– и бисексуалов, внутривенных наркоманов и людей, неразборчивых в половых связях, а также реципиентов крови. Факторы риска: при половом пути инфицирования – наличие крови при половом контакте (менструация), неспецифические заболевания мочеполового тракта, генитоанальный тип сношения; высокая частота внутривенных манипуляций, эндоскопические исследования; при вертикальном пути инфицирования: патология беременности, изменения в иммунном статусе матери, наличие у матери хронических заболеваний, ранний срок беременности и др. Вместе с тем считается, что вирус не передается бытовым путем (с потом, мочой, калом, слезами и слюной). Не доказана вероятность передачи вируса через укусы насекомых, пищу, воду, белье. Вирус не проходит через неповрежденную кожу и слизистые оболочки. Повышенная проникающая способность тканей эндометрия (менструация, эндометрит, дисфункциональные кровотечения), влагалища (вагинит), шейки матки (эндоцервицит, эрозия), прямой кишки и уретры может способствовать ВИЧ-инфицированию организма. В мире в 60 % случаев ВИЧ-инфекция передается половым путем, а парентеральный путь передачи (главным образом, у наркоманов) составляет только 10 %. В России пока преобладает парентеральный путь – 85 %. Однако с 2000 г. отмечается более быстрый рост числа заболевших половым путем. За распространение ВИЧ-инфекции, согласно УК РФ, предусмотрена уголовная ответственность. Сезонность и периодичность инфекции не отмечаются. Вирус размножается только в живых клетках хозяина, к которым относятся содержащиеся в крови определенные клетки иммунной системы организма человека (лимфоциты). Прикрепившись к клетке, вирус проникает внутрь и начинает размножаться. С помощью определенных ферментов образуются новые вирусы, которые могут заражать новые клетки организма хозяина. Так, с каждым делением инфицированной клетки человека образуется и новая вирусная копия. ВИЧ способен изменять генетическую структуру белков наружной оболочки клетки. ВИЧ достаточно долгое время может и не вызывать каких-либо симптомов заболевания. Это так называемая скрытая (латентная) стадия ВИЧ-инфекции. Затем генетический материал клетки активируется и начинает производить новый вирус, который в определенных условиях освобождается из клетки-хозяина и инфицирует другие клетки. При репродукции вируса инфицированные лимфоциты разрушаются, снижается защитная роль иммунной системы, в результате чего возникает иммунодефицитное состояние. Организм человека становится беззащитным к любым поражающим его факторам, в том числе и инфекционным. Помимо клеток крови, ВИЧ инфицирует и нервные клетки. Поэтому у части больных СПИДом отмечают неврологические симптомы, например прогрессивную потерю памяти, энцефалиты, менингиты. Клиника ВИЧ-инфекции. Классификация стадий ВИЧ-инфекции включает стадии инкубации, первичных проявлений, вторичных заболеваний и терминальную стадию. I. Стадия инкубации продолжается до 3 месяцев. В этот латентный период («фаза окна») происходит накопление в крови антител к вирусу. Тест на вирус иммунодефицита человека при этом отрицательный. Какие-либо клинические проявления заболевания отсутствуют. Человек-вирусоноситель чувствует себя совершенно здоровым, жалоб не предъявляет, но уже с этого момента и до конца заболевания представляет опасность для окружающих людей в плане заражения. При парентеральном пути заражения (наркомания) течение этапов ускоряется. II. Стадия первичных проявлений: 1) острая инфекция, продолжается, как правило, 2–3 недели (от 1 дня до 2 месяцев). Характеризуется увеличением содержания вируса в крови больного с последующим снижением до среднего уровня. Проявляется лихорадкой и симптомами вирусного респираторного заболевания. Явно эта стадия наблюдается лишь у 20–50 % зараженных ВИЧ. Часто в связи с кратковременным увеличением лимфатических узлов заболевание ошибочно диагностируется как мононуклеоз; 2) бессимптомная инфекция (1–8 лет) – это наиболее длительная и спокойная для больного стадия ВИЧ-инфекции. Жалоб и каких-либо клинических проявлений заболевания нет. В это время идет постепенное и медленное накопление вируса в организме. III. Персистирующая генерализованная лимфоаденопатия. Эта стадия связана со снижением общего иммунитета. Больной чрезвычайно заразен. На фоне вялости, слабости, а иногда и лихорадки до 39 °C и выше увеличиваются периферические лимфатические узлы до 1–5 см в диаметре. Через 10–11 лет после заражения примерно у 50 % ВИЧ-инфицированных развивается третья стадия, или собственно СПИД. ВИЧ приводит к нарушению формирования плода, а впоследствии задержке психомоторного развития, истощению. Заболевание у детей характеризуется более быстрым прогрессирующим течением и высокой частотой бактериальных инфекций. Классические СПИД-ассоциируемые инфекции встречаются у детей только в 10–30 % случаев и развиваются в поздние сроки (на 15-20-м месяцах жизни). Наиболее часто у детей 1-го года жизни отмечается пневмония, реже цитомегаловирусная инфекция, инфекции, передаваемые вирусом простого герпеса и опоясывающего герпеса. Очень характерны для детей поражения центральной нервной системы: нейро-СПИД выявляется у 50–90 % детей. Основные неврологические проявления: микроцефалия, отставание в психическом и физическом развитии, нарушение двигательных функций, судорожный синдром. У детей при СПИДе характерны паротиты, практически не наблюдаемые у взрослых. Они могут протекать остро – с болью в околоушной области, лихорадкой, быстрым увеличением слюнной железы, – и хронически – с прогрессирующим болезненным увеличением околоушной слюнной железы, сухостью слизистых оболочек полости рта, развитием кариеса. Частая патология детей – это патология сердца и сосудов, почек. Кроме указанных особенностей, у детей первого года жизни, инфицированных перинатально, влияние ВИЧ на плод может проявляться наличием дисморфного синдрома. Этот синдром включает микроцефалию, задержку роста, гипертелоризм (большое расстояние между глазами), широкие глазные щели, широкий плоский лоб, голубые склеры, косоглазие, косолапость, незаращение верхней губы, ярко-красную кайму губ. Средний возраст установления диагноза СПИДа составляет 9 месяцев, период выживания короткий. Основными причинами смерти у детей 1-го года жизни являются тяжелые бактериальные инфекции. Диагностика. В настоящее время основным методом диагностики является исследование сыворотки крови на наличие антител к вирусу. Несмотря на продолжающийся рост числа ВИЧ-инфицированных, население не охвачено обязательным обследованием на носительство вируса. Как правило, эта процедура имеет добровольный характер. Принудительное обследование на ВИЧ, согласно положениям ВОЗ, запрещается. Это приводит к опасности передачи недиагностированной (или скрываемой) ВИЧ-инфекции окружающим лицам, медицинскому персоналу лечебных учреждений. Однако возможно анонимное обследование любого лица по желанию. К лицам, которые подлежат обязательному медицинскому обследованию, относятся следующие: 1) группа с повышенным риском заболевания или переноса ВИЧ-инфекции: а) доноры крови, спермы, тканей и органов (при каждом взятии донорского материала); б) медицинские работники, которые подвергаются повышенному риску заражения: гематологи, реаниматологи, стоматологи, гинекологи, хирурги, лаборанты и сотрудники станций переливания крови и др.; в) беременные (каждый триместр беременности); г) лица, выезжающие в длительные (более 3 месяцев) командировки за границу; 2) группа лиц с клиническими симптомами или сопутствующими заболеваниями, которые встречаются у больных со СПИДом. В настоящее время обязательно проводится обледование у хирургических больных и некоторых других групп. В результате общего увеличения числа ВИЧ-носителей увеличивается и количество женщин репродуктивного возраста, у которых на фоне заболевания наступает беременность, или же заражение вирусом происходит во время беременности. Поэтому повышается вероятность передачи ВИЧ-инфекции от матери к ребенку. Большинство женщин в силу материнского инстинкта стремятся доносить беременность с надеждой родить здорового ребенка. Вероятность передачи ВИЧ-инфекции от матери к плоду (вертикальной передачи) составляет 30–50 %. Выделяют следующие возможные пути передачи вируса от матери к ребенку: 1) дородовой (трансплацентарный) – перенос вируса через поврежденный плацентарный барьер или поражение сначала плаценты, а затем и плода; 2) внутриродовой – во время родового акта, чаще через микротрещины кожных покровов плода (травматический); 3) послеродовой (лактационный) – с молоком матери во время кормления ребенка грудью или через поврежденную кожу плода. Факторы, определяющие возможность передачи вируса от матери к ребенку: 1) вирусные (вирусная нагрузка – при беременности титр вируса увеличивается, затем снова снижается; устойчивость к вирусу как групп населения, так и отдельных индивидуумов); 2) материнские (иммунный статус матери, характер питания, общее состояние женщины, поведенческие факторы – беспорядочная половая жизнь, специфическое антивирусное лечение при беременности); 3) акушерские (безводный период более 4 ч, способ родоразрешения, кровотечения в родах, акушерские манипуляции, приводящие к травматизации плода); 4) плодные (недоношенность, многоплодная беременность, генетические факторы); 5) младенческие (грудное вскармливание, состояние желудочно-кишечного тракта и иммунной системы плода). Что касается особенностей течения беременности, родов и послеродового периода у женщин с ВИЧ-инфекцией, то для них характерна высокая частота анемий, гестозы, инфекции, передаваемые половым путем (что требует лечения во II–III триместре беременности), невынашивание беременности, преждевременные роды, гнойно-септические заболевания в послеродовом периоде. Лечение. Существующие лекарства предназначены, прежде всего, для профилактики развития ВИЧ-инфекции. Механизм действия этих лекарственных препаратов основан на нарушении жизненного цикла развития вируса с помощью воздействия на различные ферменты, обеспечивающие этот цикл. Максимальный эффект в подавлении ВИЧ-инфекции обеспечивает комплексное применение препаратов. Неспецифическая профилактика СПИДа направлена на стимуляцию иммунных сил организма (иммуномодуляторы, общеукрепляющая, витамино-, ферментотерапия), поддержку функций жизненно важных органов и систем организма, лечение сопутствующих инфекций. Послеродовая профилактика для новорожденного основана на отказе от грудного вскармливания, медикаментозной профилактике. Все действия с новорожденными от ВИЧ-инфицированных матерей медицинский персонал выполняет в перчатках до тех пор, пока не будет смыта материнская кровь. Диагностика. Диагностика ВИЧ у новорожденных очень сложна из-за присутствия материнских антител, которые могут сохраняться на протяжении 4-15 месяцев после родов. Наличие антител после 15 месяцев является показателем инфекции. Нарастание титра вируса у детей происходит быстрее, чем у взрослых, из-за более низкого иммунитета, а значит, и скорость развития СПИДа выше. Диагностика СПИДа у детей трудна. Большинство симптомов очень общие и неспецифичные (диарея, общее отставание в развитии, повторные бактериальные инфекции, кандидоз, пневмонии). СИФИЛИС Сифилис – это хроническое венерическое заболевание, обусловленное поражением кожи, слизистых оболочек, внутренних органов, костей и нервной системы. Врожденный сифилис – это инфекционное заболевание, заражение которым произошло от больной сифилисом матери в период внутриутробного развития. Врожденный сифилис развивается в результате проникновения возбудителя в организм плода через плаценту. Опасность трансплацентарного заражения зависит от времени заражения матери. Так, нелеченная беременная женщина с первичным или вторичным сифилисом гораздо чаще передает инфекцию плоду, чем женщина со скрыто протекающей инфекцией. Заражение плода может происходить на любом сроке беременности, но чаще всего это случается в течение последних 3 месяцев. Традиционно выделяют ранние и поздние проявления врожденного сифилиса. Ранний врожденный сифилис – это врожденный сифилис у плода и у детей 2 лет, характеризующийся сифилитической пузырчаткой, уплотнением кожного покрова, поражением слизистых оболочек, внутренних органов, костной ткани, глаз. Поздний врожденный сифилис – врожденный сифилис у детей старше 2 лет, обусловленный так называемой триадой Гетчинсона и поражением кожного покрова, внутренних органов и костей. Скрытый врожденный сифилис – врожденный сифилис, при котором симптомы не наблюдаются и лабораторные анализы спинномозговой жидкости в норме. Известно, что возбудитель сифилиса – бледные трепонемы – проникают в организм плода через плаценту, начиная с 10-й недели беременности, и происходит это тремя путями: через пупочную вену, через лимфатические щели пупочных сосудов, через поврежденную плаценту с током крови матери. Ранний врожденный сифилис диагностируется у детей до 2 лет и включает: сифилис плода, сифилис грудного возраста, сифилис раннего детского возраста. Сифилис плода заканчивается его гибелью на 6-7-м месяце беременности. Дети, рожденные с активными проявлениями сифилиса, оказываются нежизнеспособными и быстро погибают. К признакам сифилиса плода относятся: плод малого размера, малого веса; кожа морщинистая, вялая, грязно-желтого цвета, поврежденная; новорожденный имеет своеобразный «старческий вид»; внутренние органы (печень, селезенка, легкие) увеличены, плотные. К достоверным признакам сифилиса плода относятся: сифиломы внутренних органов, обнаружение в пораженных органах бледных трепонем. Сифилис детей грудного возраста (до 1 года) чаще всего проявляется в первые 3 месяца жизни и отличается своеобразной симптоматикой. Это тяжелое заболевание, которое поражает все внутренние органы, центральную нервную систему, костную систему и сопровождается специфическими изменениями кожи и слизистых оболочек. К вероятным признакам врожденного сифилиса детей грудного возраста относятся: пятнисто-папулезная сыпь на конечностях, ягодицах, лице, мокнущие папулы вокруг рта и заднего прохода, беловатые рубцы вокруг рта; седловидный нос (за счет прободения носовой перегородки, разрушения носовых хрящей и костей), ягодицеобразный череп (развивается в результате нарушения формирования лобной и теменных костей). К достоверным клиническим признакам врожденного сифилиса детей грудного возраста относятся: диффузный инфильтрат вокруг рта, на ладонях, подошвах, ягодицах; вокруг рта образуются глубокие трещины, после которых остаются рубцы; сифилитическая пузырчатка (напряженные пузыри величиной от горошины до вишни с серозным или серозно-гнойным содержимым в области ладоней и подошв); сифилитический насморк (различают три стадии: отек и уплотнение слизистой оболочки носа, гнойно-кровянистое отделяемое, изъязвление). Врожденный сифилис раннего детского возраста (от 1 года до 2 лет) имеет менее многообразные клинические симптомы. На коже и слизистых отмечаются папулезные элементы. Могут отмечаться беловатые рубцы вокруг рта, орхиты (воспаление яичек), поражения печени, селезенки. Поражения нервной системы отмечаются в виде умственной отсталости, гидроцефалии, менингита. Клиническая симптоматика позднего врожденного сифилиса очень разнообразна. К допустимым симптомам позднего врожденного сифилиса можно отнести сифилиды и гуммы, радиальные рубцы вокруг губ и на подбородке; ягодицеобразный череп, «седловидный» нос, «саблевидные» голени. Седловидный нос, западение спинки носа возникают из-за сифилитического ринита, который разрушает место соединения носовых хрящей и кости. Трещины на коже в виде горизонтальных рубчиков, напоминающие лучи, остаются на месте предыдущих кожно-слизистых поражений в области рта, анального отверстия, наружных половых органов. Выделяют также дистрофии, которые могут наблюдаться не только при позднем врожденном сифилисе, но и при других заболеваниях. К дистрофиям относятся: высокое небо, «инфантильный» мизинец, отсутствие мечевидного отростка грудины, широко расставленные верхние резцы, «олимпийский» лоб, увеличение лобных и теменных бугров, повышенное оволосение. К достоверным признакам позднего врожденного сифилиса относится триада Гетчинсона: паренхиматозный кератит (покраснение и помутнение роговицы, светобоязнь, слезотечение, снижение остроты зрения); специфический лабиринтит (шум и звон в ушах, а затем полная потеря слуха в связи с поражением слухового нерва); зубы Гетчинсона (дистрофия двух верхних центральных резцов, которые имеют форму долота или отвертки с полулунной выемкой по режущему краю). Лечение. Специальное лечение назначается больному сифилисом только после постановки диагноза. Заболевание диагностируется, исходя из симптомов и выявления вируса. Профилактическое лечение осуществляют с целью предупреждения сифилиса лицам, имевшим половой либо тесный бытовой контакт с больными заразными формами сифилиса. Профилактическое лечение проводят беременным, болеющим или болевшим сифилисом, и детям, рожденным такими матерями. Каждый больной сифилисом проходит в стационаре тщательное клинико-лабораторное обследование. Исследование спинномозговой жидкости проводится детям с симптомами поражения нервной системы, а также при скрытых и поздних формах сифилиса. Профилактическое и специфическое лечение детей проводится препаратами пенициллина. При непереносимости пенициллина можно использовать макролизы. Риск заболевания плода значительно снижается, если беременная прошла адекватный курс противосифилитического лечения. Однако и в этом случае за новорожденным необходимо продолжать тщательное наблюдение. Новорожденные хорошо переносят пенициллин, поэтому лечение следует проводить всем детям, если их матери не получили полноценного лечения во время беременности или оно проводилось без использования пенициллина. Специфическое лечение детей, больных ранним врожденным сифилисом, проводится натриевой или новокаиновой солью бензилпенициллина в условиях стационара. Продолжительность лечения – 28 дней. Для лечения детей, которые больны поздним врожденным сифилисом, назначают препараты, содержащие пенициллин в сочетании с висмутом. Однако препараты природного пеницилина в настоящее время применяются редко. Вместе с антибиотикотерапией следует принимать нистатин и антигистаминные препараты. Прогноз. При отсутствии соответствующего лечения инфекция сопровождается высокой заболеваемостью и смертностью детей. Так, врожденный сифилис приводит к внутриутробной гибели плода у 25 % беременных, а из родившихся живыми умирают после рождения еще 25 % детей. Лечение, которое проводится на поздних сроках беременности, может обеспечить рождение неинфицированного ребенка, но оно не всегда ликвидирует признаки уже развившейся инфекции. МИКОПЛАЗМЕННАЯ ИНФЕКЦИЯ Микоплазменная инфекция – это группа заболеваний, которые вызываются микоплазмами и обусловливаются поражением легких, мочеполовой системы, а также различных органов плода. В настоящие дни известно более 70 видов микоплазм, которые как паразитируют в организме человека и животных, так и обитают в окружающей среде (почве, сточных водах). Микоплазмы выделяют токсины, которые оказывают токсическое воздействие на нервную и сердечно-сосудистую системы. Микоплазмы разрушаются под действием ультразвука, ультрафиолетового облучения, повторного замораживания, при нахождении в дистиллированной воде. При температуре + 40 °C и погибают в течение нескольких часов. Такое же губительное воздействие на микоплазмы оказывает воздействие дезинфицирующих и современных моющих средств, мыла. Источником инфекции становятся больные острыми и хроническими формами заболевания, а также носители микоплазм. Способ передачи инфекции: воздушно-капельный, половой и от матери к плоду. Инфицированность населения микоплазмами составляет от 9 % до 70 %. В отличие от внезапно начинающихся и непродолжительных эпидемий гриппа и других вирусов, эпидемии, обусловленные микоплазмами, отличаются более стойким и продолжительным характером. Характерна сезонность заболеваемости с максимальным подъемом в октябре-ноябре. Свыше 50 % населения являются носителями урогенитальных микоплазм, которые могут вызывать заболевания органов малого таза, а у беременных женщин – выкидыши, преждевременные роды и внутриутробное инфицирование плода. Врожденный микоплазмоз может привести к гибели плода, внутриутробной гипотрофии и порокам развития. Выделяют три основные формы заболевания: респираторный микоплазмоз, урогенитальный микоплазмоз, врожденный микопламоз. Клиника респираторного микоплазмоза. Микоплазмоз верхних дыхательных путей. Инкубационный период продолжается от 3 до 11 дней. Начало заболевания, как правило, постепенное. Начинается заболевание с чувства недомогания, головной боли, чувства ломоты, повышения температуры тела. Температура тела невысокая, отмечается в течение 7-10 дней. Катаральный синдром проявляется фарингитом, ринитом, трахеитом или бронхитом. Зачастую у детей появляется коклюшеподобный кашель, который сопровождается болями в груди, животе и иногда заканчивается рвотой. Иногда у больных отмечаются увеличение лимфатических узлов, печени, мелкопятнистая розовая сыпь на туловище и лице, и также диспепсический синдром, т. е. тошнота, боли в животе, диарея. Микоплазмоз верхних дыхательных путей, как правило, имеет легкое и гладкое течение. Повышение температуры сохраняется не более 1–2 недель. Возбудитель выявляется в мокроте и верхних дыхательных путях в течение нескольких недель и даже месяцев после начала заболевания. Прогноз заболевания благоприятный. Микоплазменная пневмония. Инкубационный период может продолжаться от 8 до 35 дней. Начало заболевания может быть как острым, так и постепенным. Синдром интоксикации умеренно выражен. Наиболее часто отмечаются головные боли, раздражительность, вялость, возможны боли в суставах и области поясницы, ознобы. Синдром интоксикации продолжается 10–20 дней. Высокая лихорадка сохраняется 6-12 дней, затем резко снижается, после чего температура тела может долго оставаться в пределах нормы. Катаральный синдром проявляется фарингитом, конъюнктивитом, ринитом. Кашель в начале заболевания сухой, а спустя некоторое время становится влажным, с отхождением большого количества вязкой мокроты, коклюшеподобный. С 5-7-го дня могут появиться боли в грудной клетке. У взрослых чаще наблюдается правосторонняя пневмония, у детей – двусторонняя. При поражении микоплазмами зачастую отмечается увеличение печени и селезенки. Диспепсический синдром (метеоризм, тошнота, рвота, кратковременное расстройство стула) наблюдается редко. Иногда происходит поражение центральной нервной системы (менингит, менингоэнцефалит). Период выздоровления часто длительный. Обратное развитие симптомов происходит медленно, выздоровление наступает к 22-30-му дню. Изменения со стороны легких сохраняются до 1–3 лет. Осложнения. Специфические осложнения: менингиты, менингоэнцефалиты, миокардиты, синдром Рейтера (поражение сосудистой оболочки глаз, суставов и мочеполовой системы), плевриты. Неспецифические осложнения связаны с наслоением бактериальной флоры (отиты, синуситы, пиелонефриты и др.). Урогенитальный микоплазмоз. Распространен среди взрослого населения. Какие-то определенные клинические особенности не выявлены. Отмечаются микоплазменные уретриты, простатиты, вагиниты, кольпиты, цервициты, острые и хронические пиелонефриты. Врожденный микоплазмоз. Внутриутробное инфицирование микоплазмами может привести к самопроизвольному выкидышу, задержке внутриутробного развития плода или смерти ребенка сразу после рождения. Попадая на слизистые оболочки глаз, дыхательных путей, желудочно-кишечного тракта и половых органов, микоплазмы интенсивно размножаются в эпителии. У новорожденных инфекция проявляется в виде пневмонии, менингита, конъюнктивита, подкожных абсцессов. Для лечения у беременных применяют эритромицин, клиндамицин, в том числе в виде вагинального крема «Далацин Ц» (после 12 недель беременности). С целью профилактики внут-риутробного инфицирования плода женщина, у которой в прошлом были выкидыши, хронический сальпингоофорит, преждевременные роды, пиелонефрит, должна пройти обследование. Особенности микоплазменной инфекции у детей раннего возраста. Заражение ребенка может произойти при прохождении родовых путей и аспирации околоплодных вод. Заболевание зачастую протекает тяжело по типу двусторонней пневмонии или генерализованных форм с поражением печени, почек и центральной нервной системы. Состояние детей тяжелое, но температура тела не достигает высоких цифр. Возможно возникновение менингеальных симптомов, судорог. Может отмечаться диарея. Течение заболевания длительное и волнообразное. При тяжелых формах возможны летальные исходы. Диагностика. Микоплазмы выделяют из слизи носоглотки, мокроты, гноя, спинномозговой жидкости, крови. Лечение. Антибиотиками выбора для лечения различных форм микоплазменной инфекции у детей и взрослых являются макролиды. Проводится, кроме того, дезинтоксикационная терапия, назначают препараты, улучшающие кровоток и уменьшающие вязкость крови, спазмолитические, отхаркивающие средства, антиоксиданты. Хороший эффект оказывает физиотерапия (электрофорез с гепарином), массаж. В периоде выздоровления проводят общеукрепляющее лечение. Профилактика. Профилактические мероприятия те же, что и при острых респираторных вирусных заболеваниях. Профилактика урогенитальных микоплазмов до настоящего времени остается неразработанной. ХЛАМИДИЙНАЯ ИНФЕКЦИЯ Хламидийная инфекция – это группа инфекционных заболеваний, вызываемых хламидиями, характеризующихся разнообразной симптоматикой с преимущественным поражением органов дыхания, глаз, мочеполовой системы и внутриутробным инфицированием плода. Хламидии являются внутриклеточными паразитами. Во внешней среде хламидии относительно устойчивы: при комнатной температуре сохраняются несколько суток, обычные дезинфицирующие растворы убивают их в течение 3 ч. При неблагоприятных условиях (действии антибиотиков, химиопрепаратов и др.) хламидии могут трансформироваться в так называемые L-формы, которые способны к длительному внутриклеточному существованию, и самопроизвольно возвращаться в исходные формы. В настоящее время выявлено три вида хламидий, которые опасны для человека: Ch. trachomatis, Ch. pneumoniae, Ch. psittaci. Источником заражения является больной человек. Пути передачи при хламидийной инфекции различны и зависят от вида хламидий. Так, Ch. trachomatis передается половым, контактно-бытовым путем (через руки матери, персонала, предметы обихода, белье, игрушки). Инфицирование женщин урогенитальным хламидиозом составляет 70 %. Инфицирование детей возможно и вертикальным путем: трансплацентарно, в родах при аспирации содержимого родовых путей. Ch. pneumoniae заражаются воздушно-капельным путем. Этот возбудитель обнаруживают у части больных острыми респираторными инфекциями. Каждые 3–6 лет регистрируют инфекции, связанные с Ch. pneumoniae. Наиболее часто болеют дети от 5 до 14 лет. Хламидиозы респираторные широко распространены во всем мире. Главными хозяевами хламидий являются человек, теплокровные животные и птицы. Восприимчивость всеобщая. Максимальный подъем заболеваемости происходит в осенне-зимний и ранний весенний периоды. После перенесенной инфекции формируется нестойкий иммунитет. Возможны повторные случаи заболевания. Классификация хламидийной инфекции В зависимости от источников инфицирования, выделяют орнитоз, респираторный хламидиоз, хламидиоз глаз, урогенитальный хламидиоз, врожденный хламидиоз. Среди заболеваний, вызываемых хламидиями, у детей наибольшее значение имеют респираторный хламидиоз, хламидиоз глаз, урогенитальный хламидиоз. Респираторный хламидиоз. Чаще болеют дети в возрасте 4-12 лет. Заболевание может протекать как хламидийный бронхит и хламидийная пневмония. Инкубационный период продолжается 5-30 дней. Хламидийный бронхит. Начало заболевания постепенное, отмечается слабовыраженный синдром интоксикации. Сон и аппетит не нарушены. Температура тела обычно нормальная или незначительно повышается. Отмечается сухой приступообразный кашель. Течение заболевания обычно кратковременное. Через 5–7 дней кашель становится влажным, теряет приступообразный характер. Выздоровление наступает через 10–14 дней. Очень часто бронхит сочетается с назофарингитом и имеет затяжное течение. Характерны першение в горле, слизистые выделения из носа, сухой кашель. Иногда кашель появляется лишь через неделю после симптомов поражения носоглотки. Хламидийная пневмония. Чаще всего заболевание развивается постепенно. Общее состояние незначительно нарушается. Интоксикация умеренно выражена. Появляется сухой, непродуктивный кашель, который постепенно усиливается и приобретает приступообразный характер, сопровождающийся учащением дыхания, рвотой. Изменения в легких могут сохраняться в течение нескольких месяцев. При отсутствии адекватного лечения возможно развитие хронического поражения органов дыхания. Иногда заболевание имеет острое начало, с высокой температурой тела и выраженным синдромом интоксикации. В таких случаях симптомы пневмонии отмечаются сразу. Хламидиоз глаз. Чаще всего хламидийные конъюнктивиты встречаются у новорожденных и детей раннего возраста. Конъюнктивит обычно начинается на 2-й неделе жизни, но иногда развивается через 3 дня или спустя 5–6 недель. Ребенок становится раздражительным, температура тела не повышается, отмечается покраснение конъюнктивы глаз, веки припухают, из глаз начинает выделяться гной. Типичными признаками является склеивание век после сна, при этом нет обильного гнойного отделяемого. Спустя 2–3 недели конъюнктивит разрешается иногда даже без соответствующего лечения, но нередко принимает хроническое течение. Местное применение антибиотиков дает хороший эффект, но не предохраняет от рецидивов заболевания. Хроническое течение приводит в последующем к рубцеванию конъюнктивы и хряща век. Осложнения: трихиаз (заворот век и неправильный рост ресниц вследствие разрушения хряща верхнего века и рубцевания конъюнктивы), птоз (опущение верхнего века), ксероз (высыхание конъюнктивы и роговицы). В тяжелых случаях возможна полная потеря зрения. Урогенитальный хламидиоз распространен среди взрослых и подростков, чаще передается половым путем. Возникают хламидийные уретриты, простатиты, кольпиты, цервициты, бесплодие в результате спаечного процесса в маточных трубах, невынашивание беременности, хронические и острые пиелонефриты. При этом появляются жалобы на зуд половых органов, повышенное количество слизистых выделений из половых органов, периодически возникающие боли в низу живота, расстройство мочеиспускания. Часто заболевание протекает бессимптомно. Осложнения: проктиты, стриктуры (сужения) прямой кишки и влагалища, наружных половых органов. Врожденный хламидиоз. Наличие урогенитального хламидиоза у беременной в стадии обострения в III триместре беременности является риском возникновения хламидийной инфекции у новорожденного. У таких женщин часто были кольпиты, сальпингоофориты (воспаление придатков), бесплодие, невынашивание беременности, хронические пиелонефриты. Течение беременности на фоне хламидиоза характеризуется угрозой прерывания беременности, самопроизвольными выкидышами на ранних сроках, неразвивающейся беременностью, преждевременными родами, несвоевременным разрывом плодных оболочек, слабостью родовой деятельности, внутриутробной гипоксией плода. Хламидийная инфекция у новорожденных может протекать в виде конъюнктивита, назофарингита, среднего отита, бронхита, пневмонии, вульвовагинита. У 70 % новорожденных детей инфекция становится генерализованной с поражением различных органов. Чаще всего встречается конъюнктивит. У некоторых детей встречается поражение дыхательного тракта за счет действия возбудителя на ткань легких в результате аспирации инфицированных околоплодных вод во время родов. После рождения у многих детей наблюдаются дыхательные расстройства различной степени, а часть из этих детей нуждается в проведении искусственной вентиляции легких. Для хламидийной инфекции характерна выраженная интоксикация. Отмечается бледность кожи, вздутие живота, срыгивания. На 2-3-й неделе присоединяется приступообразный кашель с отхождением тягучей мокроты. Исследуют соскобный материал конъюнктивы, небных миндалин, слизистых оболочек задней стенки глотки, уретры, вульвы, прямой кишки. Лечение хламидиоза должно быть комплексным. Проводится антибиотикотерапия. Проводится дезинтоксикационная терапия. Назначают витамины А, С, Е в возрастной дозировке. Для профилактики дисбактериоза показано применение биопрепаратов. При пневмонии применяют отхаркивающие средства, массаж, лечебную физкультуру и физиотерапию. Лечение конъюнктивитов заключается в закладывании в конъюнктивальные мешки тетрациклиновой или 5 %-ной эритромициновой мази в сочетании с закапыванием 20 %-ного раствора альбуцида (сульфацила натрия). Длительность лечения должна составлять не менее 2–3 дней, но рецидивы наступают весьма часто. Профилактика хламидийной инфекции у детей заключается в своевременном выявлении и лечении хламидийной инфекции мочеполового тракта у их родителей. Поскольку ребенок заражается при прохождении через родовые пути роженицы, борьба с хламидиозом и его предупреждение у детей заключаются в лечении больных женщин. С этой целью женщинам в III триместре беременности проводится лечение антибиотиками. Аналогичное лечение необходимо провести и партнеру больной женщины. Детям, которые родились от матерей с нелеченной хламидийной инфекцией, назначают антибиотикотерапию сразу после рождения. Орнитоз. Орнитоз (пситтакоз) – это острое инфекционное заболевание, источником которого являются хламидии, которые передаются птицами человеку; обусловливается лихорадкой, признаками отравления и поражением легких. Возбудитель заболевания – Ch. psittaci – является внутриклеточным паразитом. Возбудитель способен длительно сохраняться во внешней среде (в помете зараженных птиц – несколько месяцев). Возбудитель инактивируется при температуре + 60 °C в течение 10 мин, при кипячении – через 3–5 мин. Материал, содержащий хламидии, можно обеззаразить в течение 3 ч при комнатной температуре дезинфицирующими растворами. Источником инфекции являются домашние и дикие птицы – более 170 видов. Птицы болеют орнитозом в виде острой кишечной инфекции. Их заражение происходит пищевым (через корм, воду) и воздушно-пылевым путями. Возможна передача возбудителя при инфицировании яйца в яйцепроводе. Больные птицы выделяют хламидии с фекалиями и секретом дыхательных путей. Заболевание могут распространять внешне вполне здоровые птицы. Особая опасность заражения имеется у лиц, занимающихся разведением декоративных домашних птиц или недавно купивших их. Заражение человека происходит различными путями: воздушно-пылевым, воздушно-капельным, пищевым. Возможен занос возбудителя на слизистую оболочку глаз, носа, рта загрязненными руками. Не исключается возможность передачи инфекции от человека к человеку. Восприимчивость к человеку высокая. Иммунитет после перенесенного заболевания сохраняется в течение 2–3 лет. Встречаются и повторные случаи орнитоза. Инкубационный период составляет 7-14 дней, редко – 3 недели. Начало заболевание обычно бывает острым и занимает 2–5 дней. Появляются озноб, лихорадка (увеличение температуры тела до 38–39 °C), сильные головные боли, общая разбитость, слабость, потеря аппетита, боли в мышцах, суставах, пояснице. Период разгара продолжается от 6 до 12 дней, при этом появляются признаки поражения органов дыхания. Больного беспокоит сухой кашель, часто кашель приступообразный с чувством саднения. Спустя некоторое время кашель сопровождается выделением скудной слизистой мокроты, иногда с прожилками крови. Возможно развитие пневмонии. Мокрота может стать слизисто-гнойной вследствие присоединения вторичной микробной флоры. Обратное развитие пневмонии происходит медленно. Возможно появление изменений со стороны сердечно-сосудистой, пищеварительной систем. У больных снижается аппетит, появляются тошнота, рвота, запоры. Язык обложен налетом, с красной каемкой и отпечатками зубов. Функции почек при орнитозе страдают незначительно. Происходят изменения со стороны нервной системы. Появляются головная боль, нарушение сна, возбудимость или депрессия. В тяжелых случаях отмечается резкая вялость, галлюцинации, бред. Период выздоровления продолжается 1,5–2 месяца и более. Отмечается быстрая утомляемость, боли в мышцах, нижних конечностях. Специфические осложнения: миокардит, гепатит, тромбофлебит, нерврит. Диагноз устанавливается с помощью данных о контакте с больными птицами на производстве или на рынке. Лечение проводится в стационаре. Постельный режим необходимо соблюдать до прекращения лихорадки. Диета должна быть полноценной, легко усваиваемой, необходимо обильное питье. Проводится лечение антибиотиками (эритромицин, сумамед). Курс лечения 10–14 дней. Показано назначение поливитаминов, противокашлевых, отхаркивающих средств. Больных орнитозом необходимо изолировать в течение острого периода болезни. Все выделения обезвреживают 2 %-ным раствором хлорамина или 5 %-ным раствором лизола в течение 3 ч. ГЛАВА 8. ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ Инфекционные болезни, вызываемые простейшими и гельминтами, являются основной причиной заболеваемости и смертности среди младенцев и детей во всем мире. Однако им уделяют меньше внимания, чем бактериальным, вирусным и грибковым инфекциям. Только малярия ежегодно уносит более миллиона детских жизней в Африке. Она приобретает все большее распространение также в странах Европы и Северной Америки. Паразиты распространены, в основном, в зонах жаркого климата. Паразитизм в широком смысле слова означает зависимый образ жизни. Термин «паразит» сложился исторически и применяется только в отношении инфицирующих организмов, которые принадлежат к миру животных, например к простейшим, гельминтам и членистоногим. Простейшие представляют собой одноклеточные организмы, размножающиеся в организме хозяина, очень близки к другим инфекционным агентам. В противоположность этому гельминты представляют собой многоклеточные организмы, обычно не разрушающиеся в организме хозяина. Это основное различие между простейшими и гельминтами имеет важное значение. АМЕБИАЗ Амебиаз встречается в большинстве стран мира. Наибольшая распространенность амебиаза отмечается в странах с низким социально-экономическим и санитарным уровнем. Возбудитель паразитирует в просвете желудочно-кишечного тракта человека, как правило, не вызывая какую-либо симптоматику. У некоторых заразившихся амеба проникает в стенку кишечника или распространяется в другие органы, особенно в печень. Механизм передачи инфекции фекально-оральный. Возможны различные пути распространения амебиаза – пищевой, водный, контактный. Источниками возбудителя становятся пищевые продукты, в частности овощи и фрукты, реже – вода, предметы домашнего обихода, посуда, игрушки, дверные ручки и т. д. В условиях антисанитарии возможно заражение при непосредственном контакте с цистовыделителем. Человек заражается при потреблении воды и пищевых продуктов, загрязненных цистами паразита. Они устойчивы к таким воздействиям окружающей среды, как низкая температура и концентрация хлора, обычно применяемая для обеззараживания воды. Паразит погибает при температуре до 55 °C. В случае проникновения возбудителя в стенку кишечника развивается амебная дизентерия. Во внутренние органы, например в печень, амебы проникают у небольшого числа заболевших, причем у детей реже, чем у взрослых. Человек является естественным хозяином и резервуаром амебы. Заболевание регистрируется круглый год, наибольшая заболеваемость отмечается в жаркие месяцы. Амебиаз встречается во всех странах мира, но особенно высокая заболеваемость наблюдается в районах тропического и субтропического климата, в том числе в странах Средней Азии, в Закавказье. Исходы инфекции, приобретенной в разных странах, неодинаковы. Например, заболевание, приобретенное в Индии, Мексике и в Южной Африке, отличается большей тяжестью, чем приобретенное в других районах. Источником инфекции является человек, выделяющий цисты амеб в окружающую среду. В связи с этим определенную роль в распространении заболевания могут играть паразитоносители, занятые приготовлением пищи. Выделение цист инвазированными лицами может продолжаться многие годы, а за сутки один носитель амеб способен выделять с фекалиями более 300 млн цист. Болеют амебиазом все возрастные группы населения обоего пола. Особо восприимчивы к амебиазу женщины в третьей беременности и послеродовом периоде, а также лица, получавшие или получающие иммунодепрессивную терапию. Клинические проявления. Как правило, амебная инфекция остается бессимптомной, единственным признаком является обнаружение паразитов в кале. Симптомы при кишечном амебиазе появляются в пределах от двух недель до нескольких месяцев после заражения. Заболевание начинается постепенно с коликообразных болей в животе и усиленной перистальтики. Иногда оно начинается остро с повышения температуры тела, озноба и выраженной диареи. Главным симптомом кишечного амебиаза является расстройство стула. В начальный период стул обильный, каловый, с прозрачной слизью, 4–6 раз в сутки, с резким запахом. Затем частота дефекаций возрастет до 10–20 раз в сутки, стул теряет каловый характер. Диарея зачастую сочетается с тенезмами (ложными позывами на дефекацию). Каловые массы окрашиваются кровью, в них появляется большое количество слизи и небольшое количество лейкоцитов. Общие нарушения могут отсутствовать. Острая амебная дизентерия проявляется в виде приступов, которые продолжаются от нескольких дней до нескольких недель. Острые проявления кишечного амебиаза сохраняются, как правило, не более 4–6 недель. У нелеченных больных амебная дизентерия зачастую рецидивирует и может принимать хронический характер, и без специфического лечения продолжается многие годы и даже десятилетия. При хроническом течении кишечного амебиаза появляются такие симптомы, как снижение аппетита, неприятный вкус во рту, чувство жжения и болезненность языка. В период обострения частота дефекаций достигает 20–30 раз и более в сутки. У некоторых больных отмечаются осложнения, в частности кишечные поражения, прободения кишечника или кровотечения, острый специфический аппендицит и др. Амебиаз печени – это одно из наиболее серьезных проявлений распространении инфекции. Он может возникнуть во время острых проявлений кишечного амебиаза или спустя несколько месяцев и даже лет. У детей основным признаком абсцесса печени является повышение температуры тела. Лихорадка сопровождается ознобами. При снижении температуры тела отмечается усиленное потоотделение. Появляются боли в животе и вздутие его. Боли могут различаться по интенсивности, отдают в правое плечо, усиливаются при глубоком дыхании, перемене положения в постели. Результаты лабораторных исследований говорят о незначительном увеличении числа лейкоцитов в крови, анемии средней степени тяжести и нормальном уровне печеночных ферментов. При амебиазе печени более чем у 50 % больных в кале отсутствуют амебы. При хроническом течении амебного абсцесса печени нарастают слабость, истощение, держатся постоянно давящие боли в правом подреберье. Задержка в установлении правильного диагноза и начале лечения приводит к тяжелым осложнениям. К основным из них относятся прорыв абсцесса в брюшную полость или плевральную полость или через кожные покровы. При гематогенном (через кровяное русло) заносе амеб в легкие или прорыве абсцесса печени в плевральную полость развивается абсцесс легких. При этом появляются боли в груди, кашель, сухой или со скудной мокротой, иногда с примесью крови. Амебные абсцессы легких, как правило, принимают хроническое течение. Больные выделяют большое количество мокроты с кровью, в которой можно обнаружить амебы. Абсцессы легких приводят иногда к гнойному плевриту, перикардиту, легочно-печеночным свищам и др. Амебы из кишечника могут с током крови проникать в головной мозг, в результате чего возможно образование амебных абсцессов с развитием очаговых и общемозговых симптомов. Неврологическая симптоматика при этом зависит от расположения абсцессов и степени поражения мозговых центров. Описаны амебные абсцессы селезенки, почек, женских половых органов. Амебиаз кожи, как правило, возникает вторично. На коже главным образом перианальной области, промежности и ягодиц появляются эрозии и язвы. Язвы глубокие, малоболезненные, с почерневшими краями, издают неприятный запах. В соскобе из язв можно обнаружить вегетативные формы амеб. Прогноз. Прогноз заболевания при отсутствии специфического лечения серьезный, при несвоевременной диагностике внекишечного амебиаза – плохой. При раннем распознавании и правильной терапии амебиаза прогноз благоприятный. Диагностика. Диагностика основывается на обнаружении амеб в кале, мокроте, материале из дна язв, полученном путем соскоба, и реже – в аспирате из абсцесса печени. Исследовать необходимо свежевыделенный кал (не позднее 10–15 мин после дефекации). Иногда требуется многократное паразитологическое изучение фекалий. Образцы для микроскопического исследования можно получить путем соскоба со слизистой оболочки прямой кишки в зоне изъязвлений. Лечение. Противопаразитарное лечение показано всем лицам, в кале которых выявлены цисты амеб, независимо от того, сопровождаются они клиническими проявлениями или нет. Для специфического лечения амебиаза существует большое количество эффективных препаратов. Препараты I группы – это препараты прямого контактного действия (хиниофон, дийодохин, эметина гидрохлорид). Применяют для санации носителей амеб и лечения хронического кишечного амебиаза в стадии выздоровления. Ко II группе препаратов относится хингамин (делагил), который применяется для лечения больных с амебными абсцессами печени. Группа III – это препараты универсального действия, которые применяются при всех формах амебиаза. К представителям этой группы относятся метронидазол (трихопол), тинидазол (фасижин), фурамид. Повторно кал исследуют через две недели после окончания противоамебного лечения для оценки его эффективности. Абсцессы печени, легких, мозга и других органов лечат хирургическим путем в сочетании с противоамебными средствами. В лечении осложнений кишечного амебиаза, так же как и амебного абсцесса печени, ведущее место принадлежит хирургическим методам на фоне противопаразитарного лечения. Для лечения амебиаза кожи используют мазь с хиниофоном. Профилактика. Успешная борьба с амебиазом и другими желудочно-кишечными инфекциями возможна при полном и тщательном соблюдении основных требований санитарии. Регулярное обследование всех лиц, причастных к обработке продуктов и приготовлению пищи, особенно периодически страдающих диареей, помогает установить источник инфекции. Профилактического лечения не существует. Проводится химиопрофилактика в очаге. ЛЯМБЛИОЗ Заражение лямблиозом было признано причиной инфекционной диареи. Дети заболевают чаще взрослых, причем пораженность детей лямблиозом достигает 40–60 %. Заболевание наиболее распространено среди лиц с недостаточностью питания или нарушениями иммунитета. Человек заражается, употребляя воду и продукты питания, загрязненные цистами паразита. В организме человека и животных лямблии имеют две формы существования – вегетативную и в виде спор. В вегетативной форме лямблии находятся в верхних отделах тонкой кишки. При попадании в толстую кишку вегетативные формы превращаются в цисты, которые выделяются с испражнениями во внешнюю среду. Цисты выделяются с калом больных и могут сохранять жизнеспособность в водной среде более трех месяцев. Только фильтрованная водопроводная вода свободна от цист лямблий. Обычно используемые для очистки воды концентрации хлора не оказывают на них губительного воздействия. На инфицированном белье, полотенцах цисты лямблий сохраняются от 6 ч до 2 суток. При комнатной температуре цисты лямблий сохраняют жизнеспособность в течение 4–5 дней, в песчаной почве – до 12 дней, на солнце – до 9 дней. Еще недавно человека считали единственным резервуаром инфекции, но в настоящее время установлено, что лямблии паразитируют и в организме собак, кошек, бобров, не исключается возможность заражения от мышевидных грызунов. Больной человек выделяет во внешнюю среду огромное количество лямблий. Контактно-бытовой путь заражения через предметы домашнего обихода (общие полотенца, игрушки и т. д., загрязненные цистами лямблий) часто отмечается среди детей. Отмечено, что у детей, имеющих вредные привычки: держать палец во рту, грызть ногти, карандаши, ручки и др., практически в 100 % случаев выявлялись лямблии. Клинические проявления. Заболевание чаще встречается у детей, чем у взрослых. Для проявлений заболевания характерны диарея, уменьшение массы тела и плохое самочувствие. Заболевание может начаться остро или постепенно, возможно самоизлечение или развитие прогрессирующей упорной диареи и дистрофии. Длительное протекание лямблиоза в организме человека оказывает неблагоприятное действие на иммунную систему организма и способствует развитию аллергических и аутоиммунных реакций. Острое течение лямблиоза ограничивается 5–7 днями, и у большей части больных симптомы болезни исчезают самопроизвольно в течение 1–4 недель. Хроническое течение лямблиоза отмечается, главным образом, у детей дошкольного возраста и проявляется в виде рецидивов. К наиболее постоянным симптомам лямблиоза у детей относятся: стойкая обложенность языка, вздутие живота, метеоризм и урчание в кишечнике, увеличение печени, болезненность в точках желчного пузыря. У детей старшего возраста и подростков отмечаются общая слабость, быстрая утомляемость, раздражительность, головные боли, головокружение, плохой сон. У детей раннего возраста наблюдается многократно в течение суток кашицеобразный стул, реже – запоры. Очень часто встречается бессимптомное носительство. Диагноз. Паразиты могут быть обнаружены в кале больных. Может потребоваться неоднократное проведение исследования кала и содержимого двенадцатиперстной кишки, так как цисты выделяются непостоянно. Лечение. Лечение лямблиоза комплексное. Важно соблюдать диету и режим питания, что ухудшает размножение лямблий; ввести в рацион питания продукты, которые выполняют роль сорбентов: каши, печеные яблоки, груши, брусника, клюква, сухофрукты, овощи, растительное масло. Рекомендуется ограничить употребление углеводов, особенно сладкого. Прием желчегонных препаратов уменьшает застой желчи в пораженном желчном пузыре (раствор сернокислой магнезии 5 %-ной или 10 %-ной, яичные желтки, сорбит, аллахол, хофитол). Расслаблению желчных путей способствуют и спазмолитики – но-шпа, папаверин, препараты барбариса обыкновенного. Хороший эффект оказывает очищение желчевыводящих путей, желчного пузыря и кишечника с использованием тюбажа у детей раннего и старшего возраста, прием ферментов (фестал, мезим форте, панкреатин). Одновременно проводится антипаразитарное лечение. Применяют препараты: трихопол (метронидазол), макмирор, тинидазол (фазижин), фуразолидон и др. в возрастной курсовой дозе. Через 7-10 дней необходимо повторить курс антипаразитарной терапии. После этого с целью повышения защитных сил организма ребенка и улучшения перистальтики кишечника назначают свекольное, тыквенное, кабачковое или морковное пюре, пюре из вареных сухофруктов (чернослив, курага), яблоки из компота, печеные яблоки, биокефир, простоквашу, ряженку, спелые помидоры, ягоды и фрукты. Профилактика. Распространение инфекции в учреждениях закрытого типа можно предупредить с помощью своевременного выявления и соответствующего лечения лиц – бессимптомных паразитоносителей, соблюдения правил личной гигиены, употребления только фильтрованной водопроводной воды или только кипяченой воды. Специфическая и медикаментозная профилактика лямблиоза не разработана. МАЛЯРИЯ Малярия возникает в результате внедрения в эритроциты любого из четырех известных видов простейших рода Plasmodium. Заболевание проявляется повышением температуры тела, анемией и увеличением селезенки. Несмотря на проводимую во всем мире кампанию по искоренению малярии путем прерывания цикла развития плазмодия на этапе промежуточного хозяина (комара), она остается важнейшей проблемой здравоохранения в странах жаркого климата. Кроме того, малярию нередко завозят в страны умеренного климата, в которых она распространяется в летнее время. Заболевание развивается после укуса самкой комара рода Anopheles. Иногда малярия развивается в результате переливания инфицированной крови, в которой циркулировали преэритроцитарные формы паразита. Жизненный цикл малярийных паразитов проходит со сменой хозяев 2 фазы: 1) половую, которая развивается в организме окончательного хозяина – самках комаров рода Anopheles; 2) бесполую, которая протекает в организме промежуточного хозяина – человека. В процессе половой стадии из попавших при кровососании половых клеток плазмодиев образуются спорозоиты, которые концентрируются в слюнных железах комара, где могут сохраняться до 2,5 месяцев. В организме человека малярийный паразит проходит две последовательные стадии – тканевую (в клетках печени) и эритроцитарную. Причины заболевания. Особенно восприимчивы к заболеванию дети раннего возраста, которые в эндемичных районах составляют основной контингент больных. Вместе с тем отмечается естественная резистентность к малярии, невосприимчивость человека к большинству видов плазмодиев, генетически обусловленная невосприимчивость (например, у коренного населения районов Западной Африки). Малярия распространена в большинстве тропических стран и некоторых районах умеренного климата. В США, Канаде, Австралии и Северной Европе в настоящее время местные очаги отсутствуют, но вспышки заболевания связаны с въезжающими путешественниками из эндемичных районов. Малярии свойственна сезонность. В умеренных климатических зонах сезон передачи малярии составляет 1,5–3 летних месяца, в субтропических зонах он увеличивается до 5–8 месяцев, в тропических зонах может наблюдаться круглогодичная передача малярии. Источником возбудителей является человек с первичными и рецидивными признаками малярии – паразитоноситель. Основным путем заражения малярией является трансмиссивный, т. е. через укус инвазированной самки комаров рода Anopheles. Заражение малярией возможно парентеральным путем: при переливании крови от донора-паразитоносителя, при проведении лечебно-диагностических манипуляций недостаточно обработанными инструментами. Врожденная малярия, которая возникает при проникновении плазмодиев через плаценту, встречается очень редко. Чаще малярией заболевают новорожденные, что связано с попаданием в организм ребенка инфицированной крови матери в процессе родов. Клинические проявления. Детей, заболевших малярией, подразделяют на 2 группы: 1) впервые столкнувшиеся с этой инфекцией, не обладающие иммунитетом к ней и переносящие заболевание в более тяжелой форме; 2) дети более старшего возраста (около 10 лет), заболевшие малярией повторно и обладающие определенным иммунитетом к ней. Физическое развитие детей 2-й группы нередко запаздывает, даже тяжелая паразитемия у них сопровождается скудной клинической симптоматикой, а сопутствующие заболевания могут вызывать реактивацию уже давно затихшего инфекционного процесса. Наиболее высока толерантность к малярии у африканцев, что связано с генетическими факторами, которые влияют на течение заболевания. У неиммунных детей клинические признаки заболевания появляются через 8-15 дней после заражения. Инкубационный период, по некоторым данным, может продолжаться более года. Вначале они неспецифичны и выражаются раздражительностью, нарушением аппетита, необычной плаксивостью, сонливостью или нарушением сна. Температура тела может быть в пределах нормы или постепенно повышается в течение 1–2 дней. В некоторых случаях заболевание начинается с резкого повышения температуры до 40,6 °C и более с ознобом или без него. Через некоторое время она нормализуется или становится ниже нормы, что сопровождается сильной потливостью. Приступы лихорадки могут быть кратковременными или продолжаться в течение 2-12 ч. Для классической малярии характерна лихорадка с повышением температуры через определеные промежутки времени. У детей в возрасте до 5 лет эти приступы протекают более сглаженно. Больные жалуются обычно на головные боли, тошноту, ломоту во всем теле, особенно в области спины, и на боли в животе, связанные с быстрым увеличением селезенки. Если появляются судороги, то обычно они прекращаются после нормализации температуры тела. Нередко возникают герпетические высыпания на губах. Число эритроцитов уменьшается, а уровень гемоглобина быстро снижается. После повторных приступов малярии селезенка становится большой и плотной. Нарушение функции почек проявляется уменьшением количества мочи вплоть до ее отсутствия. Неблагоприятное течение болезни часто наблюдается у беременных, у которых отмечаются замедленное развитие реакций со стороны организма в ответ на инфекцию, множественные проявления со стороны внутренних органов, высокая летальность. Малярия у беременных иногда может сопровождаться внутриутробным инфицированием плода с последующей его гибелью до родов или привести к заражению ребенка в родах. Диагностика. Распознавание малярийной инфекции основано на выявлении главных клинических проявлений: лихорадка с ознобами и потливостью, увеличением печени и селезенки и анемия, а также на данных о пребывании в эндемичной зоне в течение трех лет до начала болезни, гемотрансфузии (переливание крови) или другие парентеральные манипуляции в течение трех месяцев до начала лихорадки. Диагноз подтверждается при обнаружении плазмодиев в препаратах крови. Для исследования используют капиллярную кровь (из пальца) или венозную кровь. Забор крови производится независимо от уровня температуры. Однократный отрицательный результат не исключает диагноза малярии и требует повторного исследования через 8-12 ч. Профилактика. Заболевание малярией отсутствует в районах, в которых ликвидированы места выплода комаров рода Anopheles. Они уничтожены естественными врагами или инсектицидами до развития в них спорозоитов. К биологическим средствам борьбы относится гамбузирование водоемов, использование бактерий, гельминтов и насекомых-антагонистов комаров, бонификация местности (мелиорация). Детей, которые попали в эндемичный район, необходимо защищать от укусов комарами. К сожалению, подобные меры редко сопровождаются полным эффектом. Необходимо проводить химиопрофилактику в течение всего периода пребывания в эндемичной зоне и еще в течение 6 недель после выезда из нее. При развитии лихорадки или хронического недомогания у ребенка в этот период всегда следует подозревать малярию. Для химиопрофилактики малярии применяют разнообразные препараты (хингамин, фансидар, хинин и др.), которые начинают принимать за 3–5 дней до въезда в эндемичную зону, продолжают прием в течение всего периода пребывания в малярийном районе 4-8-и недель после выезда из эндемичной зоны. В зависимости от типа малярии принимают препараты 1–2 раза в неделю или ежедневно. Кроме проведения химиопрофилактики рекомендуется предупреждать нападение комаров с помощью сеток или пологов в ночное время, наносить на кожу или одежду репелленты, применять защитную одежду. Для профилактики трансфузионной малярии проводится тщательный отбор доноров с использованием различных методов исследований. Разработаны и испытываются методы вакцинации. Лечение. Больные малярией нуждаются в обязательной госпитализации в инфекционный стационар, где им проводится соответствующее лечение. В зависимости от стадии заболевания режим и цель лечения различны. В настоящее время все чаще встречаются устойчивые к воздействию препаратов формы плазмодиев. Многие штаммы возбудителя тропической малярии устойчивы к хлоридину. Еще более серьезная проблема возникает в связи с распространением в Южной Америке и Юго-Восточной Азии штаммов плазмодия, устойчивых к хингамину и амодиахину, а иногда и хинину. Помимо этиотропного лечения проводится интенсивная противошоковая инфузионная терапия с использованием кристаллоидов и коллоидов препаратов, глюкокортикоидов, антигистаминных и диуретических препаратов (при наличии показаний). При развитии почечной недостаточности показано проведение гемодиализа, ультрафильтрации крови или гемосорбции. При выраженной анемии проводится гемотрансфузия донорской крови. В настоящее время обычно применяют переливание эпитромассы. ТОКСОПЛАЗМОЗ Токсоплазмоз – это инфекционное заболевание, источником возникновения которого является внутриклеточный паразит. Выделяют две формы токсоплазмоза: врожденную (трансплацентарное заражение) и приобретенную, которая чаще все протекает бессимптомно. Токсоплазма относится к типу простейших. Размножаются токсоплазмы бесполым путем и только в живых клетках, главным образом, в центральной нервной системе, в скелетных и сердечной мышце. При этом образуются скопления, которые содержат несколько тысяч паразитов, сохраняющих жизнеспособность в течение многих лет. Токсоплазмы могут размножаться во всех тканях млекопитающих и птиц. Причем вызываемые ими заболевания протекают сходно у разных видов животных. Токсоплазмы проходят фазы полового и бесполого размножения. Половое размножение паразитов осуществляется в кишечнике домашних кошек и диких видов семейства кошачьих – окончательных хозяев токсоплазм. Образовавшиеся в результате этого ооцисты с фекалиями выделяются во внешнюю среду, где паразиты могут сохранять жизнеспособность в почве дворов, садов и огороде, в песке, в том числе в детских песочницах, в течение длительного времени. Бесполое размножение токсоплазмы проходит в организме различных млекопитающих и человека – промежуточных хозяев паразита. Промежуточные хозяева токсоплазм (сельскохозяйственные и домашние животные, грызуны и птицы и др.) обычно являются эпидемиологическим тупиком, кроме животных – добычи кошек (грызуны, например). Человек, являясь промежуточным хозяином паразитов, безопасен для окружающих. Заражение человека токсоплазмозом происходит обычно пищевым путем: при заглатывании цист, содержащихся в сыром или недостаточно термически обработанном мясе, в особенности, свиней, кроликов, овец (например, при опробовании мясного фарша), а также при заглатывании цист, выделенных кошками (при загрязнении рук песком, почвой, при уходе за кошками). При свежем заражении токсоплазмами во время беременности может происходить внутриутробное инфицирование плода. Установлено, что заразиться токсоплазмозом невозможно при переливании донорской крови, при различных парентеральных манипуляциях и контакте с кровью больных (в ходе хирургических, гинекологических и других процедур). Токсоплазмоз известен во многих странах мира с разнообразными климато-географическими условиями. Главную роль токсоплазмоз играет в районах с теплым и жарким климатом. Восприимчивость людей к токсоплазмозу невелика, более восприимчивы люди молодого возраста, у людей старше 60 лет заболевание встречается крайне редко. При внутриутробном заражении в первые месяцы беременности чаще наступает гибель плода и самопроизвольный выкидыш или мертворождение. Не исключается рождение детей с пороками развития. При заражении в поздний период беременности ребенок рождается с признаками распространенного токсоплазмоза. Клинические проявления. Инкубационный период составляет около 2 недель (по некоторым данным – до нескольких месяцев). В зависимости от механизма инвазирования различают приобретенный и врожденный токсоплазмоз. Приобретенный токсоплазмоз можно разделить на острый, хронический и латентный (скрытый). Острый токсоплазмоз представляет собой распространенную форму болезни, которая характеризуется острым началом, лихорадкой, выраженной общей интоксикацией, увеличением печени и селезенки. Могут наблюдаться тяжелые формы поражения центральной нервной системы (энцефалит, менингоэнцефалит). Хронический токсоплазмоз – это длительно текущее, вялое заболевание. Оно характеризуется незначительным повышением температуры, симптомами интоксикации, на фоне которых появляются множественные поражения нервной системы, глаз, сердечной мышцы и др. Заболевание начинается постепенно. Появляются жалобы на общую слабость, снижение аппетита, нарушение сна, раздражительность, головную боль, снижение памяти, боли в мышцах, суставах, иногда нарушение зрения. При осмотре обнаруживается увеличение лимфатических узлов, печени, селезенки. Поражение сердечно-сосудистой системы проявляется снижением артериального давления, учащенным сердцебиением и нарушениями ритма. Кроме того, отмечается снижение аппетита, сухость во рту, тошнота, вздутие живота, задержка стула, нередко наблюдается похудание. Латентный токсоплазмоз характеризуется тем, что при тщательном обследовании больного не удается выявить симптомов токсоплазмоза или отмечаются только остаточные явления. Врожденный токсоплазмоз возникает при трансплацентарной передаче возбудителя при заражении женщин во время беременности. При тяжелых формах заболевания плод погибает или рождается преждевременно. Признаки заболевания могут проявляться при рождении или оставаться незаметными в течение многих дней после родов. Заболевание проявляется повышением температуры тела, сниженным аппетитом, появлением сыпи, увеличением лимфатических узлов, печени и селезенки, гидроцефалии, судорогами. Острая активная инфекция обычно приводила к летальному исходу в течение нескольких дней или недель, но она могла перейти в неактивную форму, оставив нарушения по типу гидроцефалии, хориоретинита, паралича глазных мышц, психической или двигательной неполноценности, судорог. Об истинной тяжести инфекции и выраженности остаточных изменений можно судить только спустя несколько недель или месяцев. Чем позднее наступает инфицирование, тем реже и легче протекает заболевание плода. Инфекция токсоплазмами, несомненно, вызывает преждевременные роды, церебральные параличи, слепоту и отставание психического развития. Риск токсоплазмоза для плода существует только при той беременности, которая совпала с инфекцией, поэтому женщина может сохранить следующую беременность и не опасаться за здоровье будущего ребенка. Профилактика. Особое внимание в качестве возможного источника заражения человека должны привлекать кошки. Наиболее опасны они для беременных. У женщин, в крови которых антитела циркулировали еще до наступления беременности, риск повторного заражения не существует. Иначе необходимо соблюдать следующие правила: беременные должны употреблять в пищу только тщательно проваренное мясо, не брать в руки кошек и соприкасающихся с ними предметов. Строгое соблюдение этих правил способствует предупреждению заражения. Домашние кошки должны проверятся на присутствие у них антител к токсоплазмам, из пищи следует исключить сырое или непроваренное мясо. Посуду, из которой едят кошки, необходимо кипятить в течение 5 мин. При соблюдении этих мер предосторожности они не представляют собой опасности для беременной и плода. После прикосновения к сырому мясу или овощам беременные должны тщательно мыть руки, не дотрагиваться до глаз и слизистых. При работе в саду рекомендуется надевать перчатки. Лечение. Лечение токсоплазмоза должно быть комплексным. При остром токсоплазмозе основное значение имеют этиотропные препараты. Применяют хлорилин (дараприм) в комбинации с сульфадимезином. Рекомендуется проведение трех курсов с интервалом в 7-10 дней. Используются и другие препараты, например: аминохинол, хингамин (делагил), сульфаниламиды (бисептол, сульфадиметоксин и др.), антибиотики тетрациклинового ряда, метронидазол. У беременных при выявлении положительных результатов лабораторных исследований и внутрикожной пробы, при отсутствии клинических проявлений токсоплазмоза лечение не проводится. Беременные, больные хронической формой токсоплазмоза, нуждаются в проведении профилактического курса иммунотерапии. Наибольшую угрозу для беременной представляет свежее инфицирование. В этих ситуациях проводится химиотерапия (1–2 курса). Однако химиотерапевтические препараты не рекомендуется применять в первые три месяца беременности, так как многие из них, особенно хлоридин, сульфадимезин и тетрациклин, обладают тератогенным действием на плод. ГЕЛЬМИНТОЗЫ Гельминтозы представляют собой группу болезней, вызываемых паразитическими червями – гельминтами. У человека описано свыше 250 видов гельминтов, из них в России наибольшее значение имеют представители класса круглых червей: возбудители аскаридоза, анкилостомидозов, трихинеллеза, энтеробиоза; трихоцефалеза; класса ленточных червей: тениоза, дифиллоботриозов, эхинококкозов; класса сосальщиков: возбудители фасциолезов, описторхозов, парагонимозов. В своем развитии гельминты проходят ряд последовательных стадий (жизненный цикл), при этом половозрелые гельминты паразитируют в организме окончательного хозяина, а выделяемые яйца, личинки развиваются или во внешней среде, или паразитируют в организме промежуточных хозяев. Человек может быть как окончательным, так и промежуточным хозяином гельминтов. Гельминтозам свойственно очаговое распространение. Кишечные гельминтозы Из всех гельминтов, паразитирующих у человека, наиболее распространены круглые. Они встречаются у лиц, проживающих во всех климатических поясах, но особенно часто у жителей тропиков. Дети заражаются чаще, и заболевание протекает у них тяжелее, чем у взрослых. Заражение человека происходит при попадании зрелых яиц в желудочно-кишечный тракт или проникновении личинок паразита через кожу. Аскаридоз Этот вид гельминтоза наиболее распространен. Считается, что аскаридозом заражен каждый четвертый человек на земном шаре. Чаще всего заболевают дети дошкольного и младшего школьного возраста. Аскаридоз имеет повсеместное распространение, но больше всего в странах с теплым климатом. Окончательным хозяином и единственным источником заражения является человек. Человек заражается при попадании в его организм созревшего яйца аскариды, содержащего инвазивную личинку. Вместе с фекалиями больного человека яйца выделяются во внешнюю среду, где созревают при благоприятных условиях (достаточной влажности, доступе кислорода, оптимальной температуре около 24 °C) в течение 5-10 дней. При неблагоприятных условиях внешней среды созревание яйца происходит лишь через 1–2 месяца и более. Человек заражается при проглатывании зрелого яйца, содержащего инвазивную личинку, с загрязненными овощами, ягодами (особенно клубникой), фруктами и др. Уже через 3–4 ч после заражения в кишечнике из яйца выходит личинка, которая через стенку кишечника попадает в венозные сосуды и вместе с током крови заносится в легкие. Проникнув в просвет альвеол, личинка поднимается вверх по бронхам и трахее в глотку и вновь проглатывается со слюной. Дальнейшее созревание аскарид происходит в тонком кишечнике, где через 70–75 дней развивается половозрелая аскарида. Взрослые особи могут достигать длину 15–25 см (самцы), 25–35 см (самки). Весь цикл развития аскариды от момента попадания зрелого яйца до момента появления в фекалиях яиц нового поколения продолжается 11–12 недель. Каждая самка живет 1–2 года и в течение этого времени откладывает до 200 000 яиц ежедневно. При миграции аскарид в другие органы возможно присоединение бактериальной инфекции с развитием осложнений. Распространение аскаридоза зависит от рассеивания яиц в условиях, благоприятных для их созревания. Использование испражнений человека для удобрения полей – это основной фактор, способствующий распространению гельминтоза. Немытые, загрязненные почвой руки служат важным источником заражения. Довольно часто яйца аскарид проникают в организм человека вместе с сырой пищей, загрязненной землей или мухами. Как было сказано выше, оптимальной температурой для развития яиц аскариды в почве является 24 °C. Однако яйца аскарид очень устойчивы к внешним воздействиям и сохраняют жизнеспособность в течение нескольких месяцев, и переносят охлаждение в почве (5-10 °C) на протяжении двух лет. Заражение аскаридами может быть сезонным или круглогодичным. Клинические проявления. Симптомы заболевания проявляются только у небольшого числа больных аскаридозом. Однако их число достаточно велико. Признаки заболевания могут возникать во время миграции личинки аскарид через легкие или при паразитировании взрослого глиста в тонком кишечнике. Взрослые особи могут вызывать обструкцию кишечника или желчевыводящих путей, а также приводить к нарушениям питания. При проведении исследований по изучению состояния питания ребенка было выявлено, что первостепенное значение имеют социально-экономические условия и характер питания населения. Аскаридоз легких развивается после массивного заражения и характеризуется летне-осенней сезонностью. Типичными его признаками являются кашель, окрашенная кровью мокрота, боли в груди и одышка, увеличение количества эозинофилов при лабораторном исследовании крови. При нахождении взрослых особей аскарид в тонком кишечнике отмечается дискомфорт и болевые ощущения в животе. Однако никогда не бывает полной уверенности в том, что это связано с гельминтозом. Кишечная непроходимость из-за сплетающихся в клубки гельминтов возникает только у детей в возрасте 1–6 лет. К признакам заболевания относятся: снижение аппетита, похудание, периодическое повышение температуры тела, желудочно-кишечные расстройства (понос, тошнота), остро возникающие боли в животе типа кишечных колик, рвота с примесью желчи, раздражительность, быстрая утомляемость, головные боли, беспокойный сон (ночные страхи, скрежет зубами). Эти симптомы быстро нарастают и вскоре ничем не отличаются от картины острой кишечной непроходимости, вызванной какой-либо другой причиной. Описаны случаи проникновения аскарид в желчевыводящие пути. При массивной инвазии развивается витаминная недостаточность. Эти осложнения чаще встречаются в Китае и на Филиппинах, они также характерны для массивной глистной инвазии. При этом отмечаются остро возникающие боли по типу печеночной колики, рвота, повышение температуры, иногда желтуха. Осложнения. Большая часть осложнений аскаридоза связана с повышением двигательной активности зрелых аскарид. Особенно часто они попадают в червеобразный отросток, вызывая острый аппендицит. Заползание гельминтов в желчные протоки может привести к желчной колике, гнойному холециститу, абсцессу печени. Проникновение аскарид в протоки поджелудочной железы вызывает тяжелый панкреатит. Возможно развитие непроходимости кишечника, заползание аскарид по пищеводу в глотку, а затем в дыхательные пути с развитием асфиксии. Диагностика. Взрослые особи аскарид откладывают яйца, которые можно обнаружить при исследовании кала методом прямой микроскопии. Исследование кала на яйца глистов при подозрении на глистную инвазию необходимо проводить 3–5 дней подряд. Иногда у ребенка, страдающего аскаридозом, яиц аскарид в кале может и не быть. Это возможно, когда в кишечнике находятся одни самцы или самки, у которых временно прекратилась овуляция. Иногда поставить диагноз помогает рентгеноскопия кишечника. Диагноз легочного аскаридоза и обструктивного синдрома основывается на данных клинического обследования и на предположении о возможности инвазии аскаридами. При этом имеются симптомы поражения легких. В мокроте таких больных можно выявить личинки аскарид. Прогноз. Прогноз, как правило, благоприятный. При развитии осложнений существенно ухудшается. Лечение. С лечебной целью применяют различные химиотерапевтические препараты, однако ни одно из них не действует на аскариды, находящиеся в легких. Лечение детей с тяжелыми формами аскаридоза проводится с большой осторожностью. Эффективным препаратом лечения аскаридоза является пиперазин. Препарат прописывают на 2–3 дня. При лечении пиперазином из рациона исключают острые и соленые блюда, экстрактивные вещества, молоко, черный хлеб, т. е. пища должна быть легко усваиваемой, бедной жирами. Вечером в последний день прием пиперазина принимают солевое слабительное. Побочные эффекты – тошнота, рвота, боли в животе, аллергические реакции, возникают редко. Кислород – это достаточно эффективное средство при аскаридозе. Кислород вводится через желудочный зонд утром натощак в количестве 100 мл на год жизни 2 дня подряд. Применение кислорода противопоказано при язвенной болезни и воспалительных заболеваниях в брюшной полости. На современном этапе вместо пиперазина предпочитают применение пирантела. Препараты принимают однократно после ужина. Таблетки пирантела перед проглатыванием необходимо разжевать. Ограничения питания и назначения слабительных средств не требуется. Также хороший эффект при аскаридозе оказывает лечение мебендазолом (вермокс). Препарат принимают в течение 3 дней. Побочные эффекты у препаратов редки, но возможно появление тошноты, рвоты, диареи, аллергических реакций. Через 2 и 4 недели рекомендуется сделать контрольные анализы кала на яйца глисты и, при отрицательных результатах, ребенка считают здоровым. Методы борьбы и профилактика. Несмотря на значительную распространенность аскаридоза во всем мире, борьбе с этой инфекцией уделяется очень небольшое внимание. Положительное действие в снижении уровня инфицированности населения может оказать массовая химиотерапия. Курсы лечения необходимо повторять каждые 3–6 месяцев в связи с частотой реинфекции. Более надежные и быстрые результаты можно получить, тщательно обрабатывая канализационные сточные воды и фекалии перед их использованием в качестве удобрений. Анкилостомидозы Заболевание характерно для районов с теплым и влажным климатом. Точные сведения о распространенности анкилостомидоза отсутствуют, но, по ориентировочным данным, им страдают около 900 млн человек. В России анкилостомидоз встречается в Краснодарском крае. Личинки анкилостомид обитают в теплой и влажной почве. Они заражают человека, активно пробуравливаясь через неповрежденную кожу (хождение босиком по огородам, почве, траве, загрязненной инвазивными личинками). Заражение возможно также при употреблении загрязненной воды. Проникнув через кожу, личинка попадает в просвет сосудов и переносится током крови в легкие, пробуравливает стенку альвеол и поднимается вверх по бронхам и трахее в глотку, откуда заглатывается и достигает верхних отделов тонкого кишечника – места своего постоянного обитания. За счет специальных приспособлений паразит фиксируется к слизистой оболочке кишечника и сосет кровь. Анкилостомиды достигают половой зрелости к 6-9-й неделе и начинают продуцировать яйца, которые выделяются с калом. Продолжительность жизни червя составляет 1–3 года, но некоторые могут жить до 9 лет. Во внешней среде при благоприятных условиях (температура выше 14–16 °C, достаточная влажность и хорошая аэрация) личинки созревают в течение 1–2 дней. Личинка живет в почве в течение 1–2 недель, дважды линяет и превращается в инвазивную форму, которая способна проникать через кожу человека. Человек – это основной хозяин анкилостомид. Распространенность зависит от внешних условий, которые способствуют созреванию яиц и развитию личинки, или санитарных мероприятий, которые препятствуют рассеиванию фекалий, а также контакта человека загрязненной почвой. Оптимальные условия для развития личинок анкилостомид имеются во многих аграрных районах тропических стран и юго-восточных районах США. Восприимчивость – всеобщая. Наибольшему риску подвержены сельскохозяйственные рабочие, шахтеры, лица, занятые на земельных работах. Дети особенно подвержены инвазии анкилостомидами. Уровень зараженности максимален среди детей 6–7 лет, а затем стабилизируется. Клинические проявления. Заражение личинками происходит обычно незаметно, и выраженные симптомы развиваются только у небольшого числа детей. Вскоре после проникновения их в организм в соответствующих участках кожи появляется зуд, высыпания на месте внедрения, которые исчезают через 10–12 дней. При повторных инвазиях эти изменения более выражены. Миграция личинок через легкие может сопровождаться незначительными нарушениями состояния. Однако могут возникнуть аллергические механические поражения дыхательных путей с осиплостью голоса, кашлем, удушьем. Пребывание взрослых особей в кишечнике может сопровождаться болями в животе, отсутствием аппетита, нарушениями функции пищеварения, ощущением переполнения желудка после еды и поносом. Постепенно развивается железодефицитная анемия, которая связана с поглощением крови паразитами, а также кишечными кровотечениями, связанными с повреждениями паразитами. Прогноз. Прогноз, как правило, благоприятный. Однако инвазии анкилостомидами снижают трудоспособность взрослого населения и отрицательно сказываются на развитии детей. Диагностика. Исследование мазка кала позволяет поставить диагноз анкилостомидоза. Для этого необходимо исследовать свежие фекалии, так как яйца глист перестают обнаруживаться уже через 1 ч. Лечение. Перед началом специфического лечения необходимо уменьшить выраженность анемии, для чего назначают препараты железа. В качестве химиотерапевтического средства используются мебендазол внутрь или другие препараты – пирантел, албендазол, тиабендазол. Для окружающих больной не заразен. Профилактика. Искоренение или снижение уровня распространенности анкилостомидоза зависит от проведения санитарных мероприятий и массовой химиотерапии. Энтеробиоз Инвазия острицами широко распространена. Ею могут страдать лица всех возрастных групп, но чаще всего заболевают дети, независимо от социально-экономических условий. Заражению способствует скученность и проживание в коллективах и семьях, члены которых инвазированы острицами. Инвазия обычно безопасна и представляет скорее не медицинскую, а социальную проблему для детей и их семьи. Причина заболевания. Человек заражается при заглатывании яиц глист, которые могут находиться под ногтями, на одежде, постельном белье или в домашней пыли. В кишечнике из яиц вылупляются личинки, которые мигрируют в слепую кишку, где завершается их созревание до взрослой особи. Острицы представляют собой небольшие, около 1 см белого цвета черви. Самцы после оплодотворения погибают, а оплодотворенные самки спускаются в прямую кишку, мигрируют в перианальную область (обычно в ночное время), где и откладывают большое число яиц. Уже через 6 ч в каждом яйце определяется личинка, свернувшаяся в один завиток и сохраняющая жизнеспособность в течение 20 дней. Раздражение кожи перианальной области во время откладывания яиц самками глист сопровождается выраженным зудом. При расчесывании яйца попадают под ногти, рассеиваются в окружающей области, прямо и опосредованно инфицируя различные предметы. Человек является единственным хозяином остриц. У детей младшего возраста распространенность энтеробиоза и тяжесть заболевания невелики, однако в возрасте 5-14 лет достигают максимума. В более старшем возрасте частота этого гельминтоза снижается в связи с более редким заражением и развитием иммунитета. Клинические проявления. При незначительной инвазии проявления болезни могут отсутствовать, но при паразитировании большого числа гельминтов возникают серьезные расстройства здоровья. Как правило, отмечается зуд и жжение в перианальной области, особенно в ночное время, и нарушение сна. При массивной инвазии зуд становится нестерпимым, беспокоит и днем, и ночью, распространяется на область промежности, бедер, живота, половых органов. Нарушается сон, больные становятся раздражительными, теряют работоспособность. Дети становятся капризными, плаксивыми, худеют, жалуются на головные боли, у некоторых развиваются судорожные припадки, обмороки, возможно ночное недержание мочи. Считается, что степень выраженности раздражения в перианальной и промежностной областях зависит от массивности инвазии, психического статуса больного и аллергической реакции. В наиболее тяжелых случаях инвазии нарушаются функции кишечника: возникают запоры или, наоборот, поносы, иногда со слизью и примесью крови, появляются боли и урчание в животе, вздутие, тошнота, у некоторых – рвота. Иногда острицы проникают в аппендикс, женские половые органы, провоцируя развитие вульвитов, вагинитов и др., и даже в брюшную область. Прогноз. Прогноз в неосложненных случаях благоприятный. Диагностика. Диагностировать энтеробиоз можно на основании выявления яиц или выделившихся с калом глист. Яйца легко получить с помощью клейкой полиэтиленовой ленты, которую прикладывают рано утром к перианальной области ребенка, или делают соскоб с перианальной области. Зачастую требуется проводить повторные исследования не только у ребенка, но и у всех членов семьи. Лечение. Медикаментозное лечение рекомендуется для всех инфицированных лиц, а не только тех, у кого отмечаются клинические признаки гельминтоза. Назначают мебендазол (вермокс) для приема внутрь однократно. Можно проводить лечение пирвиния памоатом (ванкин). Переносимость препарата хорошая. Побочные эффекты: головная боль, головокружения, расстройства желудочно-кишечного тракта, встречаются редко. Препарат противопоказан при кишечных заболеваниях, болезнях печени и почек. При приеме препарата кал окрашивается в яркий красный цвет. Повторное лечение каждые 3–4 месяца бывает необходимым в условиях постоянного контакта (детские коллективы). К обязательным мерам борьбы относится соблюдение правил личной гигиены (ежедневный туалет перианальной области, надевание детям на ночь плотных трусиков во избежание расчесов области промежности, ежедневная смена белья с его кипячением или проглаживанием). Ребенок должен спать в длинной ночной рубашке. Утром и на ночь ему необходимо тщательно обмывать промежность. Перед сном перианальную область можно смазывать тонким слоем вазелина, который утром осторожно снимают ваткой. При очень сильном зуде назначается мазь с анестезином. Ногти должны быть коротко острижены. Руки необходимо тщательно мыть щеточкой перед едой, после возвращения с улицы и посещения туалета. В случае развития пиодермии, вагинита показано применение антибиотиков. Необходимо проводить санитарно-гигиеническое воспитание детей. Родителям необходимо ежедневно осуществлять влажную уборку помещений, ежедневно проглаживать трусики, в которых спит ребенок, и простыни. Если в семье есть другие дети, то следует и их обследовать на яйца остриц. Трихоцефалез Трихоцефалез относится к наиболее распространенным гельминтозам (им поражено около 500 млн человек). Возбудитель заболевания наиболее распространен в странах жаркого климата, но встречается и в странах умеренного климата, в том числе и в Северной Америке. Причина заболевания. Человек заражается при заглатывании зрелых яиц паразита, которые выделяются с калом и при оптимальных условиях температуры и влажности окружающей среды созревают в течение 2–4 недель. Из заглоченных зрелых яиц в кишечнике вылупляется личинка, которая внедряется в слизистую оболочку тонкой кишки и остается в ней в течение 3-10 дней. Постепенно созревающие паразиты вновь выходят в просвет кишки и медленно спускаются в слепую и восходящую кишку, к месту своего постоянного обитания. У одного больного может находиться от нескольких до тысячи паразитов. Название «власоглав» дано паразиту в связи со своеобразием внешнего вида. Передняя часть его тела имеет вид волоса, а задняя утолщена. Общая длина составляет около 40 мм. Власоглав фиксируется в кишечнике, внедряясь в слизистую оболочку передним нитевидным отделом тела. Самки начинают продуцировать яйца через 1–3 месяца после заражения человека. Трихоцефалез имеет наибольшую распространенность среди населения сельскохозяйственных районов, отличающихся низким санитарным уровнем. Человек является главным хозяином паразита. Восприимчивость к заболеванию всеобщая. Однако чаще всего заболевают дети. Заражение происходит через грязные руки, инфицированную яйцами глист пищу и воду, при употреблении загрязненных овощей, фруктов и ягод. Яйца переносятся мухами и другими насекомыми. Клинические проявления. Как правило, инвазия остается бессимптомной. Возможно появление чувства дискомфорта в брюшной полости, колики, вздутие живота. У больных снижается аппетит, появляются тошнота, иногда рвота, нередко – поносы или запоры. В результате интоксикации нарушается сон, возникают головная боль, головокружение, снижается работоспособность, у детей возможны судорожные припадки. Взрослая особь червя высасывает за сутки около 0,005 мл крови. Анемия, понос с примесью крови в кале и, в редких случаях, выпадение прямой кишки встречаются лишь у детей с массивной инвазией. Диагноз. Диагностика основана на обнаружении яиц гельминта в кале. Зрелые гельминты иногда могут быть обнаружены при ректороманоскопии. Лечение. Мебендазол (Вермокс) обеспечивает дегельминтизацию в 70–90 % случаев, но интенсивность выделения яиц с калом значительно снижается у 90–99 % больных. Препарат назначается внутрь во время еды детям старше 1 года. Необходимо контролировать эффективность проведенного лечения с помощью поиска отходящих паразитов, исследованием кала на яйца глистов через 2 и 4 недели после окончания лечения. Повторные курсы лечения можно проводить через 4 недели после первого курса. Прогноз. В большинстве случаев прогноз благоприятный. Профилактика. Профилактические мероприятия аналогичны таковым при аскаридозе. Тканевые нематодозы Во всем мире около 800 млн человек заражены тканевыми нематодами. Эти паразиты наиболее распространены среди жителей тропических и развивающихся стран. Однако заражение этими паразитами встречается и среди лиц, проживающих в условиях умеренного климата. Для этих гельминтов характерен сложный жизненный цикл, в который включен промежуточный хозяин мира беспозвоночных животных. Дети заболевают или при случайном заражении, когда человеческий организм не представляет собой нормальной среды для развития паразита, или если человек выступает как окончательный хозяин. Токсокароз Возбудителей обнаруживают преимущественно у детей в возрасте до 10 лет. Причина заболевания. Возбудители инфекции – обычные паразиты собак и кошек. Человек заражается при заглатывании их яиц. Взрослые особи обитают в кишечнике животных и продуцируют большое количество яиц, выделяющихся с фекалиями. Из заглоченных человеком яиц вылупляются личинки, проникающие в стенку кишечника и разносящиеся с током крови по всем органам. Как правило, поражаются печень и легкие, реже личинки оседают в центральной нервной системе, глазах, почках, мышце сердца. Дальнейшая эволюция их в организме человека не происходит. Чаще всего заражаются дети в возрасте 1–4 лет, играющие с собаками и кошками. В глаза личинки попадают детям более старшего возраста. Самым частым источником инфекции являются собаки. Кошки, домашние и бездомные собаки часто испражняются в местах обычных игр детей. Клинические проявления. К наиболее частым симптомам относятся лихорадочное состояние, кашель и хрипы в легких и судороги. Нарушения дыхания могут быть настолько выраженными, что требуют госпитализации больного. Редко отмечаются боли в животе. Проявления со стороны глаз заключаются в снижении остроты зрения. Изменения со стороны других органов обычно отсутствуют. Диагностика. Диагноз подтверждают выявлением повышенного титра специфических антител. Лечение. Медикаментозного вмешательства в большинстве случаев не требуется, так как развившиеся изменения невелики, а заболевание склонно к самоизлечению в течение нескольких недель или месяцев. Есть данные о том, что личинки сохраняют имуноспособнсоть в организме человека до 10 лет с разнообразными клиническими проявлениями – например, предполагается роль паразитов в развитии бронхиальной астмы у детей. При локализации личинок в жизненно важных органах (например, в глазах) или при тяжело протекающей инвазии назначают антигельминтные препараты, которые действуют непосредственно на личинки (тиабендазол, диэтилкарбамазин или мебендазол). Профилактика. Заражение токсокарами можно предотвратить, если строго следить за соблюдением правил личной гигиены. Детей необходимо приучать мыть руки после игры с животными, не допускать их в места выгула собак. В особенности это касается детей, которые имеют вредную привычку брать в рот посторонние предметы. Необходима периодическая дегельминтизация собак, особенно щенков в возрасте до 6 месяцев. Трихинеллез Заболевание распространено во многих странах мира, преимущественно среди населения теплого и умеренного климата. Заражение происходит при употреблении в пищу свинины или другого мяса, загрязненных личинками паразита. Недавно отмеченные спорадические эпидемии в Северной Америке были связаны с употреблением медвежьего мяса. Трихинеллы распространены повсеместно, за исключением Австралии и некоторых островов Тихого океана. В последние годы эпидемии вспыхивают после употребления в пищу недоваренной домашней колбасы и других продуктов, приготовленных из мяса инвазированных животных – свиного мяса, мяса медведей, диких кабанов и моржей. В природных очагах источником инвазии являются дикие животные: волки, лисицы, барсуки, кабаны, медведи и др., которые заражаются, главным образом, в результате хищничества и поедания трупов павших инвазированных животных. Личинки гибнут при кипячении или хранении в замороженном состоянии при температуре – 15 °C на протяжении трех недель. В соленом и копченом мясе они сохраняются. Восприимчивость человека к трихинеллезу высокая. После перенесенной инвазии остается непродолжительный иммунитет. Возможны повторные заболевания, которые, как правило, легко протекают. Причина заболевания. Человек заражается при употреблении мяса, зараженного живыми личинками гельминта. В кишечнике личинки выходят из окружающей их капсулы и остаются в его просвете вплоть до полного созревания. Продолжительность жизни кишечных трихинелл составляет около 3–6 недель. Самки продуцируют большое количество новых личинок (200–900), которые сразу же проникают в стенку кишки и мигрируют с током крови, оседая при этом, главным образом, в поперечнополосатой мускулатуре, реже – в сердечной мышце и центральной нервной системе. Внедрение личинок в мышцы происходит на 5-7-й день инвазии. В мышечных клетках личинки способны сохранять жизнеспособность в течение многих лет. Клинические проявления. Симптомы появляются только при массивной инвазии. В течение 1-го дня пребывания гельминтов в кишечнике отмечаются чувство дискомфорта в животе, явления гастроэнтерита и диарея, повышение температуры тела, головные боли, светобоязнь. Впоследствии в результате миграции личинок в мышцы появляются распространенные мышечные боли, отеки лица и вокруг глаз, конъюнктивит. Болевые ощущения увеличиваются при повышении мышечной активности. Мышцы становятся плотными, болезненными, что приводит к появлению боли при движении суставов, глазных яблок, языка, затруднению дыхания. Наиболее сильные боли отмечаются в области диафрагмы, межреберных и жевательных мышц. Максимально боли выражены на 10-14-й день после заражения, в течение последующих 2–3 недель постепенно снижаются. В легких случаях выздоровление наступает через 1–3 недели, в тяжелых – через 2–3 месяца. Диагностика. Диагноз трихинеллеза основан на клинических симптомах заболевания, подтверждается при обнаружении личинок в биоптате пораженной мышцы. Большое значение имеет анализ и при возможности исследование употреблявшегося в пищу мяса. Лечение. Специфического лечения, направленного на проникшие в мышцы личинки, не существует. У больных с легкими формами болезни проводится симптоматическое лечение. На кишечную форму паразитов оказывают воздействие мебендазол (Вермокс), минтезол (тиабендазол). Лечение этими препаратами проводится в первую неделю после выявления употребления в пищу пораженного мяса или в первые 2–3 недели. Трематодозы Трематодозы составляют особую группу червей, вызывающих заболевания у человека. Они распространены во всем мире, но более всего – в развивающихся странах. Отличительной чертой трематод является сложный жизненный цикл. В организме окончательного хозяина сосальщики размножаются половым путем, а в организме промежуточного хозяина происходит их неполовое размножение. Поэтому для завершения своего жизненного цикла сосальщики паразитируют в организме разных животных, число которых колеблется от одного до трех в зависимости от вида трематод. Они встречаются повсюду, особенно в развивающихся странах. Шистосомоз По приблизительным данным этой формой гельминтоза страдают около 200 млн человек в мире, в основном дети и молодые люди. В связи с разработкой и осуществлением проектов ирригации (орошения) повышается вероятность дальнейшего распространения инфекции. Причина заболевания. Человек заражается при контакте с водой, в которой обитают метацеркарии – инвазивная форма паразита. Эти подвижные организмы, которые выходят из инфицированных моллюсков, обладают способностью проникать через неповрежденную кожу человека за несколько минут. В подкожной клетчатке церкарии переходят в следующую личиночную форму – шистосомулу и мигрируют с кровью в легкие, а затем – в печень. Уже через 2–3 недели гельминт попадает в систему воротной вены. Половозрелые трематоды оседают в четко определенных участках. Взрослые особи имеют длину 1–2 см и отличаются от большинства других сосальщиков разделением полов. Однако самка глиста постоянно сопровождает самца, прикрепляясь в особом желобке на боковой поверхности его тела. После оплодотворения она откладывает яйца в сосудистых сплетениях. Яйца активно проникают через стенки сосудов и окружающие ткани, достигая мочевых путей или просвета кишечника. Часть оплодотворенных яиц не находит выхода наружу. Они внедряются в ткани окончательного хозяина. Впоследствии они развиваются, попадая в пресную воду. В воде из яиц выходят подвижные мирацидии, проникающие в организм промежуточного хозяина, – особые виды пресноводного моллюска. В них происходит бесполое размножение личиночных поколений, и уже через 4–6 недель в воду начинают поступать зрелые церкарии. Человек является окончательным хозяином шистосом, заражение которыми сопровождается выраженными симптомами. Описаны случаи заболевания собак и крупного рогатого скота. Распространенность шистосомоза определяется несколькими факторами, в том числе состоянием канализации, наличием моллюсков – промежуточных хозяев паразита, социально-гигиеническими условиями. В эндемичных районах уровень заболеваемости повышается с возрастом и достигает максимума у лиц в возрасте 10–20 лет, затем начинает снижаться. Как правило, степень глистной инвазии невелика. Только у немногих больных молодого возраста происходит массивная инвазия. У детей шистосомоз наиболее распространен и проявляется тяжело, чаще всего сопровождается осложнениями. Клинические проявления. Большинство инвазированных лиц не чувствуют себя больными. Симптомы появляются только при тяжелых формах заболевания. Проникновение церкариев через кожу сопровождается появлением зудящих высыпаний («чесотка купальщика»), особенно у лиц, ранее инфицированных. При массивной инвазии через 4–8 недель может развиться состояние, которое сопровождается лихорадкой, профузным потом, увеличением лимфатических узлов, печени, селезенки. Хронические формы шистосомоза у детей проявляются нарушением мочеиспускания, учащенными позывами. В моче находят эритроциты, яйца глист и небольшое количество лейкоцитов. В более поздних стадиях возможно развитие обструктивных изменений мочевыводящих путей. Выраженные изменения их выявляют почти у половины зараженных шистосомами детей, проживающих в эндемичном районе. Тяжесть заболевания, как правило, соответствует массивности инфекции, но нередко выраженные нарушения выявляют у детей, инфицированных небольшим числом паразитов. Впоследствии возможно развитие хронической почечной недостаточности, вторичной инфекции мочевых путей и даже рака мочевого пузыря. Хронические формы шистосомоза у детей проявляются болями в животе, кровавым поносом и другими нарушениями функции кишечника. Нередко кишечная стадия проходит незамеченной. Диагностика. Яйца шистосом обнаруживаются в выделениях больного человека. Количественное определение их помогает оценить массивность инвазии. Мочу для исследования необходимо собирать в середине дня (это период максимального выделения яиц), и небольшую порцию ее (10 мл) фильтруют. Исследование кала в мазках – основной метод диагностики соответствующих форм гельминтоза. Лечение. Лечение проводится с учетом массивности инфекции. Прациквантел (празиквантель) является препаратом выбора для лечения больных, зараженных всеми видами шистосом. Его назначают для приема внутрь однократно или дробно. Профилактика. Распространенность шистосомоза среди населения эндемичных районов можно уменьшить с помощью сокращения или ликвидации резервуара инфекции. Эффективные лекарственные средства, назначаемые для приема внутрь однократно, – реальный путь к достижению этой цели. Другие мероприятия, например санитарные, социально-экономические и местные, направленные на уничтожение моллюсков, имеют вспомогательное значение. Клонорхоз Заболевание эндемично для Китая, Японии и других стран Юго-Восточной Азии. В России клонорхоз регистрируется на Дальнем Востоке в бассейне Амура. Окончательные хозяева и источники инвазии – человек и плотоядные животные (кошки, собаки и др.), промежуточные хозяева – моллюски, дополнительные – карповые рыбы и некоторые пресноводные раки. Продолжительность жизни возбудителя в организме человека может достигать 25–40 лет и более. Человек заражается при употреблении в пищу сырой или недостаточно проваренной рыбы, которая обитает в пресноводных водоемах, в мышцах и подкожном слое которой содержатся инкапсулированные личинки паразита. Последние высвобождаются из капсулы в двенадцатиперстной кишке и активно проникают в желчевыводящие пути вплоть до желчных капилляров, где и завершается их созревание. Взрослый паразит двуполый и достигает по размеру 15 мм. Откладываемые паразитом яйца выходят вместе с желчью в просвет кишечника и выделяются с калом. После их созревания из них выходят подвижные мирацидии, заглатываемые определенным видом моллюсков. В организме последних происходит развитие и бесполое размножение личиночных поколений гельминта до стадии церкария, которая способна активно проникать через наружные покровы рыб и инкапсулироваться в мышцах и подкожно-жировой клетчатке. Клинические проявления. У большинства лиц, инфицированных небольшим количеством паразитов, симптоматика заболевания отсутствует. Массивная инфекция может приводить к закупорке желчных путей и утолщению их стенок из-за повторного травмирования паразитами и развития хронического воспаления. Распространенность рака желчевыводящих путей среди жителей Гонконга связывают со значительной частотой инфекции паразита. Диагностика. Диагностика клонорхоза основана на выявлении яиц гельминта в кале и содержимом двенадцатиперстной кишки. Лечение. Эффективным средством лечения является препарат празиквантель. Описторхоз Причина заболевания – описторхис, кошачья двуустка, небольшая трематода (длиной 4-13 мм и шириной 1–3,5 мм), паразитирующая в половозрелой стадии в желчных путях и протоках поджелудочной железы. Окончательным хозяином гельминта, помимо человека, могут быть собака, кошка, свинья, лисица, песец и др., выделяющие яйца гельминта с фекалиями. Промежуточным хозяином является пресноводный моллюск, а дополнительным – карповые рыбы (язь, лещ, плотва, голавль, елец, сазан и др.). Весь цикл развития продолжается 4–4,5 месяцев. Человек заражается описторхозом при употреблении в пищу сырой, малосоленой или термически плохо обработанной рыбы, содержащей живые личинки гельминта – метацеркарии, которые через 2 недели достигают половой зрелости и через 1 месяц начинают откладывать яйца. Количество паразитов у одного больного может колебаться от нескольких сотен и тысяч до десятков тысяч (каждая особь продуцирует в день до 1000 яиц). Длительность жизни гельминта может достигать 10–20 лет. Восприимчивость к инвазии всеобщая, наиболее яркие клинические проявления наблюдаются у прибывших в эндемичный очаг людей. В России описторхоз наиболее распространен в бассейнах Иртыша, Оби, Камы и Волги. Заглоченные человеком личинки в тонкой кишке освобождаются от оболочек, через несколько часов по общему желчному протоку проникают во внутрипеченочные желчные протоки и ходы, в протоки поджелудочной железы, где спустя 2 недели превращаются в половозрелые особи, выделяющие яйца. Клинические проявления. Инкубационный период – 2–4 недели. У детей на первый план выступают токсические явления (похудание, отставание в физическом развитии), симптомы поражения нервной системы (головная боль, головокружение, раздражительность, повышенная потливость и слюноотделение), лихорадка, аллергические высыпания на коже. Позже возникают диспепсические расстройства (тошнота, рвота, плохой аппетит, изжога, отрыжка, понос или неустойчивый стул), боли в правом подреберье, желтушное окрашивание кожи. Нередко отмечается увеличение печени. У приезжих лиц наблюдается более тяжелое течение и быстрое развитие болезни. Осложнения. Болезнь осложняется абсцессами печени, разрывом паразитарной кисты, перитонитом и др. Описторхоз оказывает неблагоприятное влияние на течение ряда инфекционных заболеваний (вирусный гепатит, брюшной тиф). Прогноз. Прогноз, учитывая развитие тяжелых осложнений, серьезный. Диагностика. Диагноз описторхоза ставят на основании эпидемиологических данных, факта обнаружения яиц паразита в желчи или фекалиях через 6 недель после заражения. Лечение. В качестве специфического лечения для изгнания описторхисов наиболее эффективное действие оказывает препарат хлоксил, который назначают на 2 дня. Препарат принимают с молоком через 1 ч после легкого завтрака, обеда или ужина. Обычно сочетают с антигистаминными препаратами. При необходимости лечение повторяют через 2–3 месяца. В последнее время с успехом применяют препараты празиквантель, никлофолан. Кроме специфического лечения, при описторхозе необходимо проводить и лечение холецистита. Контроль лечения проводят через 2–3 месяца и затем через 4–6 месяцев. Профилактика. Меры профилактики заключаются в охране водоемов от загрязнения фекальными отходами, ликвидации моллюсков, строгом санитарном надзоре за изготовлением рыбных продуктов. Запрещается использование в пищу сырой или полусырой рыбы. Фасциолез Причина заболевания. Возбудителем заболевания является печеночная двуустка-трематода размером 2–3 см, которая паразитирует в желчных путях и желчных протоках и живет в них 5-10 лет. Окончательными хозяевами паразита и источниками возбудителей являются человек, крупный и мелкий рогатый скот, лошади, грызуны и др., выделяющие яйца гельминтов с фекалиями. Человек заражается при употреблении в пищу трав, заглатывании с водой метацеркариев, которые выделяет промежуточный хозяин – моллюск. Фасциолез распространен повсеместно. Спорадические случаи заболевания регистрируются на северо-западе России, в Закавказье, в Средней Азии и в Прибалтике. Заглоченные человеком фасциолы внедряются в слизистую оболочку тонкой кишки, мигрируют в печень и желчные ходы, где созревают и через 3–4 месяца начинают выделять яйца. Взрослые гельминты живут 3–5 лет, иногда дольше. Изредка происходит занос фасциол в подкожную клетчатку, легкие, брюшную полость, глазное яблоко. Клинические проявления. Инкубационный период может продолжаться от 1 до 8 недель, возникают слабость, лихорадка, увеличение печени, крапивница. Гельминты, находящиеся в желчных протоках, вызывают расширение их просвета, утолщение стенок, дискинезию желчных путей. Зачастую возникают желтуха в результате механической закупорки паразитами общего желчного или крупных печеночных протоков, приступообразные боли в животе и правом подреберье, волнообразная температура тела. Диагностика. Диагноз фасциолеза основывается на факте обнаружения яиц паразита в фекалиях и содержимом двенадцатиперстной кишки. Яйца появляются через 12 недель после заражения. Лечение. Лечение проводят препаратами празиквантель, мебендазол. При развитии осложнений применяют антибиотики и симптоматические средства. Контроль за эффективностью лечения проводится через 4–6 месяцев. Парагонимозы Причина заболевания. Возбудителями заболевания являются трематоды яйцевидной формы, размером до 13 мм, поверхность их тела покрыта шипиками. Окончательные хозяева паразитов и источники возбудителей – люди, кошки, собаки, свиньи и дикие плотоядные животные, которые выделяют яйца гельминтов с мокротой (и редко с фекалиями). Промежуточные хозяева – пресноводные моллюски, дополнительные хозяева – пресноводные крабы и раки. Человек заражается при употреблении в пищу сырых пресноводных раков и крабов, в тканях которых содержатся инкапсулированные метацеркарии паразита. Восприимчивость к заболеванию всеобщая. Основные очаги парагонимоза существуют в Юго-Восточной Азии и Африке, Центральной и Южной Америке. В России ограниченный очаг парагонимоза выявлен на Дальнем Востоке. Эпидемии, чаще всего, вспыхивают среди детей и подростков (возраст 11–15 лет). Заглоченные человеком личинки освобождаются от оболочки и мигрируют через кишечную стенку в брюшную полость, затем в полость плевры и легкие, иногда в головной мозг и другие органы. Спустя 3 месяца гельминт начинает выделять яйца во внешнюю среду. Вокруг паразитов, располагающихся попарно, формируются полости диаметром 1-10 см, которые со временем фиброзируются и кальцифицируются. Яйца проникают в бронхиолы, выделяются с мокротой или калом. Клинические проявления. Инкубационный период составляет 2–4 недели. Короткий инкубационный период свойственен массивной инвазии. Характерны диспептические растройства – боли в животе, тошнота, рвота, нарушение стула. Хроническая фаза (спустя 2–3 месяца после заражения) характеризуется наличием симптомов интоксикации с периодами подъемов температуры тела до 39 °C и признаков поражения легких. Наиболее частыми симптомами являются кашель с гнойной мокротой (до 500 мл в сутки), нередко с примесью крови, боли в груди, одышка, обильные легочные кровотечения. На рентгенограммах грудной клетки выявляют специфические изменения. В мокроте находятся яйца паразитов. В дальнейшем признаки поражения легких угасают, происходит фиброзирование и кальцификация патологических очагов. При множественной нелеченой инвазии в стадии исходов развивается пневмосклероз. Тяжелое течение парагонимоза возникает при заносе гельминтов и их яиц в головной мозг. Эта форма заболевания встречается преимущественно в эндемичных районах Дальнего Востока. Прогноз. При интенсивной инвазии и своевременном лечении прогноз заболевания благоприятный, при массивной инвазии возможно развитие пневмосклероза. При поражении головного мозга прогноз серьезный. Диагностика. В ранней фазе диагноз основан на клинико-рентгенологических данных. В хронической фазе диагноз подтверждается при обнаружении яиц паразита в мокроте и кале. Лечение. Назначают празиквантель после еды. Хороший лечебный эффект оказывают никлофолан и празиквантель. Применяют симптоматическое лечение. Контроль эффективности лечения осуществляют через 3–6 месяцев. При парагонимозе головного мозга в некоторых случаях показано хирургическое вмешательство. Профилактика. Основой профилактики является соблюдение технологических приемов обработки и приготовления блюд из раков и крабов. Цестодозы Человек является окончательным хозяином некоторых видов ленточных глистов. Многие представители их паразитируют у животных, и человек заражается ими случайно. Чаще всего пребывание гельминта в кишечнике человека остается бессимптомным или вызывает умеренно выраженные нарушения питания. Выраженные симптомы появляются при заражении личинками некоторых ленточных глист, рассеивающимися по организму и вызывающими разнообразные изменения почти в каждом органе. Дифиллоботриозы Причины заболевания. Возбудители заболевания – более 10 видов лентецов. Наиболее изучен широкий лентец – крупный ленточный червь. Окончательными хозяевами и источниками инвазии являются человек и, гораздо реже, рыбоядные животные: свиньи, медведи, лисы, тюлени, нерпы и др., в тонкой кишке которых паразитирует зрелый гельминт. Первыми промежуточными хозяевами являются низшие веслоногие рачки, вторыми служат рыбы: щука, окунь, ерш, налим, форель и др., в организме которых формируются личинки. Заражение человека происходит при употреблении инвазированной, термически недостаточно обработанной или непросоленной рыбы или икры. Попав в кишечник человека, через 25–30 дней личинка вырастает до взрослого паразита, выделяющего яйца. Взрослые паразиты представляют собой ленту, состоящую из последовательно соединяющихся члеников, число которых достигает 4000. Общая длина червя может составлять 4-10 м. Восприимчивость к инвазии всеобщая. Широкий лентец и вызываемые им заболевания характерны для регионов, в которых много холодных водоемов (Скандинавия, Северная Европа, Сибирь, Китай, Северная и Южная Америка). Этот гельминт паразитирует также в организме рыб, обитающих в водоемах высокогорных районов тропических стран (Центральная Африка). Инвазия регистрируется, кроме того, в районах, имеющих пресноводные водоемы. Особенно интенсивные и стойкие очаги отмечены в Прибалтике, Карелии, в районах Финского залива, в Прибайкалье, на Дальнем Востоке, в Поволжье. Продолжительность инвазии составляет до 10 лет. Дети заражаются ленточными глистами значительно реже взрослых. Распространенность инфекции определяется особенностями питания, традициями приготовления пищи, состоянием канализации. Половозрелые черви способны паразитировать в кишечнике человека в течение многих лет и даже десятилетий. Клинические проявления. Инвазия широким лентецом зачастую протекает бессимптомно. У некоторых людей развиваются слабость, головные боли, головокружения, снижение работоспособности, признаки поражения желудочно-кишечного тракта (тошнота, иногда рвота, различные боли по всему животу вне связи с приемом пищи и актом дефекации, урчание в животе, метеоризм, расстройства стула – запоры или поносы). Прогноз. При дифиллоботриозе в большинстве случаев прогноз благоприятный. При тяжелой анемии прогноз ухудшается. Диагностика. Диагностика основана на обнаружении в кале яиц широкого лентеца, часто выявляется анемия. Лечение. При развитии выраженной анемии перед проведением специфического антипаразитарного лечения проводят курс лечения витамином В12 и фолиевой кислотой. Больные в этом случае нуждаются в дальнейшем наблюдении, так как у них может развиться неврологическая симптоматика. Контроль эффективности антипаразитарного лечения проводится через 2 месяца. Профилактика. Главным в профилактике дифиллоботриоза является дегельминтизация инвазированных и соблюдение правил технологии приготовления рыбных блюд. Важное противоэпидемическое значение имеет охрана водоемов от загрязнения фекалиями. Гименолипедозы Причина заболевания. Возбудителем является карликовый цепень длиной 15–30 мм. Заражение гименолипедозом происходит контактным путем, при непосредственном общении с больным, а также через игрушки и посуду, которыми он пользовался. Распространение яиц может происходить через ночные горшки, стульчаки и перегородки в туалете, мебель, постельные принадлежности, пищу и др. При комнатной температуре паразиты сохраняют жизнеспособность 3–4 суток, в воде – до 35 суток. Источник инвазии – зараженный человек, который является окончательным и промежуточным хозяином гельминта, в тонкой кишке которого паразитируют половозрелые цестоды. Вылупившийся цепень паразитирует в подвздошном отделе тонкой кишки. Членики червей, наполненные яйцами, выделяются с фекалиями во внешнюю среду. Яйца карликового цепня выделяются из кишечника уже зрелыми, т. е. в дополнительном развитии во внешней среде не нуждаются и способны вызвать заболевание при заражении ими человека. Заглатывание таких яиц новым хозяином приводит к его заражению. Количество паразитов у одного больного может достигать нескольких сотен и даже тысяч. Продолжительность жизни гельминта составляет несколько лет. Факторами передачи возбудителей являются предметы домашнего обхода, продукты питания. Резервуаром возбудителей являются окончательные хозяева гельминта – грызуны (мыши, крысы), промежуточные хозяева – личинки блох, тараканы, мучной хрущак и другие насекомые. Гименолипедозом болеют преимущественно дети в возрасте 3-14 лет. Инвазия встречается повсеместно, но особенно распространена в районах с жарким и сухим климатом у детей. Клинические проявления. Клиническая картина может быть самой различной. У 1/3 инвазированных лиц паразитирование гельминтов в организме никак не проявляется. При массивной инвазии возникают симптомы поражения кишечника, нервной системы. Появляются периодические боли в животе, тошнота, отсутствие аппетита, слюнотечение, реже – неустойчивость стула. Эти симптомы протекают на фоне общего недомогания, раздражительности, слабости, головной боли, головокружения. Зачастую возникают аллергическая сыпь, кожный зуд, астматический бронхит. У некоторых больных отмечается кратковременная, но высокая лихорадка. При длительном течении инвазии развиваются похудание и анемия. Прогноз. В большинстве случаев благоприятный, при повторных инвазиях он может ухудшиться. Диагностика. Диагноз основывается на обнаружении яиц гельминтов в кале. Поскольку яйца паразита не стойки во внешней среде, необходимо исследовать свежевыделенный стул. Нужно знать, что яйца гельминта выделяются периодически, и при отрицательном результате исследования кала необходимо повторить анализ через 2–3 недели или спустя два дня после лечения фенасалом. Лечение. Дегельминтизацию проводят фенасалом. Эффективен также празиквантель. Контроль эффективности лечения осуществляют через 1 месяц и далее ежемесячно в течение полугода. Профилактика. Предупреждение гименолипедоза заключается в тщательном соблюдении правил личной гигиены, в регулярной дезинфекции уборных, в выявлении инвазированных лиц и дегельмитизации их. Эхинококкоз Возбудитель эхинококкоза – ленточный гельминт класса цепней длиной 2–7 мм. Инвазия человека личинками эхинококкоза распространена повсеместно, особенно в местностях, в которых разводят овец и крупный рогатый скот. К эндемичным районам относятся Австралия, Южная Америка, Южная Африка, страны бассейна Средиземного моря, Россия (Дальний Восток, арктическая зона). Как правило, паразит поражает печень, но может встретиться в легких, мозге и костной ткани. Причины заболевания. Источником инвазии являются собаки, волки, лисицы, шакалы, рыси, которые питаются внутренностями инфицированных животных (например, овец и коров). В кишечнике собаки эхинококки развиваются до половозрелой особи, от которой отделяются членики, выползающие наружу. Каждый членик содержит около 800 яиц паразита. Человек и сельскохозяйственные животные могут быть только промежуточными хозяевами паразита. Человек заражается случайно при потреблении пищи или при контакте с предметами внешней среды, загрязненными яйцами глиста, выделяющимися во внешнюю среду с фекалиями собак и волков, а также через лесные ягоды, воду. Яйца паразита устойчивы во внешней среде и при температуре 2-20 °C сохраняются до 6 месяцев. При прохождении яйца по двенадцатиперстной кишке из него выходит личинка, которая внедряется в слизистую оболочку кишки, а затем с током крови она уносится в печень, где чаще всего и задерживаются личинки. Незадержавшиеся в ней личинки попадают в легкие или другие органы. Паразит, осевший в каком-либо органе, может разрушаться под влиянием защитных механизмов хозяина или развиваться в кисты, достигающие 20 см и более в диаметре. Жизненный цикл паразита поддерживается за счет взаимоотношений между травоядными и хищными животными. Первые служат промежуточным хозяином, а вторые пожирают внутренности больных животных. Заболевание встречается у лиц, проживающих в странах с развитой пищевой индустрией. Заражение происходит при прямом контакте с собаками или при употреблении овощей и воды, загрязненных землей. Чаще всего заболевают дети, но болезнь начинает проявляться через несколько лет после заражения. Определенные особенности эпидемиологического цикла отмечены в некоторых районах Канады и Аляски. Эхинококк распространен среди волков, личиночная форма встречается, в основном, у оленей, лосей, ланей. Клинические проявления. У большинства больных эхинококковые кисты не провоцируют симптоматики. Иногда симптомы инвазии возникают при сдавливании соседних органов растущим паразитом. При эхинококкозе печени симптоматика заболевания появляется только при значительном увеличении размера кисты и сдавлении соседних органов, прежде всего крупных сосудов, и нарушения кровотока в них. При этом отмечаются тупые ноющие боли в правом подреберье, подложечной области, которые отдают в спину и правое плечо. Тяжелыми осложнениями эхинококкоза печени являются нагноение кисты, механическая желтуха из-за сдавления желчных путей. На более ранних этапах заболевание диагностируется, если эхинококк локализуется в мозге и легких, когда существует опасность прорыва кисты в окружающие ткани. Распространение процесса может приводить к тяжелым поражениям брюшной и плевральной полостей. Легочный эхинококкоз, в противоположность печеночному, относительно чаще встречается у детей. При этом могут отмечаться одышка, кашель и кровохарканье. Кисты иногда прорываются в просвет бронха, их содержимое выделяется с мокротой и частично попадает в легкие. Эхинококковые кисты в головном мозге проявляются симптомами объемного абсцесса. При локализации в костной ткани их обнаруживают только при патологическом переломе кости. Диагностика. Эхинококковые кисты в некоторых ситуациях распознаются при обычном рентгенографическом исследовании органов грудной клетки и брюшной полости. Поэтому детей, проживающих в эндемичном районе, необходимо обследовать с помощью рентгенографического и ультразвукового методов исследования сразу же, как только у них появляются первые подозрительные признаки. Применяется несколько серолонических методов диагностики. Лечение. Большое значение при выборе лечения имеет распространенность заболевания, а также противоглистная терапия. Небольшие или частично обызвествленные кисты в печени не требуют медицинского вмешательства. Хирургическое лечение (резекция) показано при быстро увеличивающихся кистах, сопровождающихся симптоматикой, при локализации эхинококка в костях и легочной ткани. ГЛАВА 9. КОЖНЫЕ БОЛЕЗНИ Кожа является наружным покровом всего тела. Она представляет собой сложный орган, выполняющий важные функции, которые обеспечивают нормальную жизнедеятельность организма. Кожа защищает организм от вредных внешних воздействий, участвует в терморегуляции и обмене веществ, выполняет сигнальные функции (осязание, ощущение тепла, холода, боли, зуда), реагирует на действие различных внешних и внутренних раздражителей, выполняет секреторные и экскреторные функции. При микроскопическом исследовании видно, что кожа состоит из трех слоев: эпидермиса (надкожицы), дермы (собственно кожи) и гиподермы (подкожной клетчатки). Дерма представляет собой соединительно-тканную основу, в которой заключены волосяные сосочки, кровеносные и лимфатические сосуды, сальные и потовые железы, нервные окончания. Подкожная клетчатка состоит из рыхлой соединительной ткани, заполненной жировыми дольками. Масса кожи составляет 1/5 часть массы всего тела. Исключительно важное значение в обеспечении нормальной функции всего покрова имеет эпидермис, главной функцией которого является образование кератина и меланина. Эпидермис и его придатки (волосы, ногти, потовые и сальные железы) развиваются из наружного зародышевого листка (эктодермы). Эпидермис кожи детей грудного возраста так же, как и у взрослых, состоит из базального (зародышевого), шиповидного, зернистого и рогового слоев. Однако структура эпидермиса в этом возрасте отличается рядом особенностей. Так, у новорожденных и детей первого года жизни эпидермис значительно тоньше, чем у детей в более старшем возрасте. Особенно отчетливо эти изменения выражены у новорожденных, у них эпидермис на ладонях и подошвах в 2,5–3 раза тоньше, чем у взрослых. Через 2–3 месяца после рождения эпидермис на ряде участков кожи становится толще. Клетки зернистого, шиповидного и базального слоев у грудных детей отличаются значительно меньшими размерами, чем у взрослых. Вплоть до шестимесячного возраста уменьшено число гранул меланина, что указывает на то, что образование этого пигмента недостаточно развито. Экскреторных потовых желез у новорожденных в двенадцать раз больше, чем у взрослых. В отличие от взрослых, выводные протоки потовых желез в эпидермисе детей грудного возраста обычно прямые, а не штопорообразно извилистые. Потовые железы с увеличением возраста становятся более оформленными, крупными, а интенсивность потоотделения через 2–3 месяца после рождения заметно увеличивается. Количество сальных желез на 1 см2 кожи лица у новорожденных в 4–8 раз больше, чем у взрослых, они малого размера и расположены поверхностно. К концу первого года жизни наступает атрофия секреторных долей и даже полное исчезновение части сальных желез. К началу второго года жизни функция сальных желез значительно снижается и усиливается лишь в период полового созревания. Собственно кожа (дерма) происходит из внутреннего зародышевого листка (лизодермы) и в первый месяц эмбрионального развития состоит из круглых и веретенообразных клеток. У двухмесячного плода возникают нежные аргирофильные волоконца, которые к концу второго месяца превращаются в коллагеновые волокна. Эластичные волокна возникают на 3–4 месяце эмбрионального развития. К моменту рождения в дерме различают два слоя: верхний сосочковый и нижний сетчатый. Дерма отделяется от эпидермиса базальной мембраной. У новорожденных и детей грудного возраста дерма тоньше, чем в старшем возрасте, и отличается по структуре. Подкожная жировая клетчатка новорожденных и детей грудного возраста отличается рядом особенностей. При рождении масса подкожной жировой клетчатки в 4–5 раз больше, чем у взрослых. Пальмитиновой жирной кислоты в ней почти в три раза больше, чем у взрослых. Количество и расположение кровеносных и лимфатических сосудов у новорожденных такое же, как и у взрослых. Мускулатура кожи состоит, главным образом, из гладких мышечных волокон. По своему строению мускулатура кожи новорожденных существенно отличается от мускулатуры взрослого. Нервный аппарат кожи, в основном, соответствует тому, что наблюдается у взрослых, но многие концевые нервные рецепторы к моменту рождения еще не полностью развиты. У новорожденных и детей грудного возраста существуют все виды чувствительности. Дети уже в возрасте 8-12 месяцев хорошо ощущают механические и термические раздражения кожи. Физиология кожи новорожденных и детей грудного возраста определяется как общими физиологическими процессами, происходящими в организме ребенка, так и структурой кожи и ее специфическими функциями. Функции кожи новорожденных и детей грудного возраста отмечаются рядом особенностей. Тонкий, разрыхленный роговой слой эпидермиса новорожденных и детей грудного возраста, в отличие от взрослых, легко подвергается вредным механическим и химическим влияниям. Кожный пигмент меланин обладает способностью поглощать ультрафиолетовые лучи, тем самым кожа защищает организм от повреждающего воздействия солнечных лучей. У новорожденных и детей грудного возраста процессы выработки меланина еще полностью не сформированы, в связи с этим следует с особой осторожностью назначать детям грудного возраста ультрафиолетовое облучение. Защитная функция кожи обеспечивается ненарушенным в своей целости роговым слоем и кислой средой поверхности кожи, создаваемой кожным салом и потом. Очищению кожи от микробов способствует постоянное отшелушивание рогового слоя. Процессы отшелушивания рогового слоя у маленьких детей происходят в 4–5 раз быстрее, чем у взрослых. У новорожденных резко понижены бактерицидные свойства кожи. Терморегулирующая функция кожи у детей еще не совершенна. Теплоотдача у них значительно повышена. Поэтому наблюдается высокая чувствительность к изменениям температуры окружающей среды, на что ребенок реагирует ухудшением общего состояния, часто появляется потница. Содержание воды в коже детей грудного возраста выше, чем у взрослых. Вода составляет около 60 % массы тела взрослого и 70–75 % – новорожденного. Кожа взрослого человека содержит 6–8% воды, а в коже детей, в зависимости от возраста, находится 10–17 % воды всего организма. Кожа является местом образования ферментов, иммунных тел, витамина D. У детей она больше, чем у взрослых, проницаема для газов и растворимых веществ. В коже новорожденных повышено количество калия, натрия, фосфора, кремния и серы, которое уменьшается по мере роста ребенка. Диагностика болезней кожи у детей основывается, прежде всего, на результатах тщательного осмотра кожи и слизистых оболочек. Обращают внимание на общее состояние ребенка, его питание, массу тела, тургор тканей, психомоторный статус. Учитываются индивидуальные свойства кожи и слизистых оболочек (окраска, влажность), придатков кожи. Возникающие на коже и слизистых оболочках элементы сыпи делятся на первичные и вторичные. Первичные элементы сыпи появляются на неизмененной коже и слизистых оболочках, и с них начинается дерматоз. Вторичные элементы образуются в результате трансформации уже существующих первичных элементов. Первичные морфологические элементы Пятно – характеризуется изменением цвета ограниченного участка кожи, не возвышается над уровнем окружающей здоровой кожи. Пятна имеют различные очертания, цвет и происхождение. Различают сосудистые пятна, возникающие в результате стойкого или временного расширения кровеносных сосудов кожи, исчезают при надавливании. Пятна величиной от горошины до двухкопеечной монеты, круглых очертаний, розового или красного цвета называют розеолой (до 5 мм). Более крупные пятна называют эритемами (более 2 см). Красные пятна, состоящие из отчетливо различаемых разветвлений, носят название телеангиэктазий. Геморрагические пятна возникают в результате кровоизлияний, выхождения эритроцитов из сосудов в ткань кожи. Они не исчезают при надавливании, имеют различные очертания и величину. Геморрагические пятна больших размеров (до 5 см) называют экхимозами. Самые мелкие (точечные) геморрагии называются петехиями. Пигментные пятна связаны с увеличением, уменьшением или исчезновением кожного пигмента – меланина. Пятна, возникшие в результате избыточного скопления меланина, называют гиперхромными. Они могут быть как приобретенного (веснушки), так и врожденного (невусы) характера, имеют желто-коричневый, черный цвет и не исчезают при надавливании. Исчезновение или уменьшение кожного пигмента с образованием крупных депигментированных очагов отмечается при витилиго. Волдырь проявляется в виде возвышающегося над поверхностью кожи плоского или полушаровидного образования, сопровождающегося сильным зудом. Очертания элемента – округлые или неправильные, величина – от горошины до ладони и больше. Окраска волдыря красная или розовая с бледным, иногда белого цвета, центром. Возникает он вследствие быстро появляющегося в сосочковом слое дермы отека. Волдырь может также быстро и бесследно исчезнуть. Типичные волдыри возникают при ожоге крапивой, а также при аллергии. Узелок (папула) – возвышающийся над поверхностью нормальной кожи бесполостной элемент. Он имеет цвет обычной кожи либо красный, а также серовато-желтый, синюшный оттенок. Консистенция папул может быть мягкая, тестоватая, плотная, плотноэластическая. Папулы могут быть воспалительного и невоспалительного характера. При воспалительных папулах в дерме возникает инфильтрат, происходит расширение сосудов и отек кожи. При невоспалительных папулах происходит разрастание эпидермиса (плоские бородавки), ткани дермы (папиллома) или отложение в коже некоторых патологических продуктов (ксантома). Бугорок – бесполостной элемент, резко отграниченный от здоровой окружающей кожи, возвышающийся над ней. Возникает вследствие развития воспалительного инфильтрата, захватывающего всю дерму. Бугорки имеют склонность к группировке и слиянию. Иногда образуются сплошные, резко ограниченные инфильтраты различной величины. Бугорки характерны для туберкулеза кожи, лепры, лейшманиоза, третичного сифилиса. Узел – бесполостное образование, расположенное в глубоких слоях дермы и подкожной жировой клетчатки. Он возвышается над уровнем кожи, а если не возвышается над ней, то определяется в толще ее и подкожной клетчатки при пальпации. Воспалительные узлы имеют мягкую и тестоватую консистенцию, нечеткие контуры, кожа над ними окрашена в различные тона красного цвета. Узлы, возникшие в результате специфического воспаления (сифилитическая гумма, туберкулез и др.) резко отграничены от окружающих тканей, имеют плотную консистенцию, склонны к распаду и образованию рубцов. Пузырек – это полостное образование, слегка возвышающееся над уровнем кожи, округлой формы, величиной от просяного зерна до горошины (до 5 мм). Возникает в результате значительного отека кожи, особенно эпидермиса. Содержимое пузырьков чаще серозное, реже кровянистое. Пузырьки либо подсыхают с образованием корочек, либо они вскрываются, образуя поверхностный дефект эпидермиса – эрозию. Последняя заживает бесследно, оставляя после себя проходящую пигментацию. Пузырь – круглое полостное образование, величиной от горошины до ладони, заполненное серозным, реже кровянистым содержимым, которое легко инфицируется. Элементы могут располагаться как внутри эпидермиса, так и под ним, вследствие разрушения базальной мембраны. Гнойничок представляет собой такой же элемент, как и пузырек, но с гнойным экссудатом, содержащим большое количество лейкоцитов. Гнойнички, находящиеся вокруг волосяных фолликулов, называют фолликулитами. Гнойнички, имеющие конусовидную форму и сформировавшиеся вокруг сальной железы, называют угрями. Вторичные морфологические элементы Чешуйки представляют собой разрыхленные, потерявшие между собой связь роговые пластины эпидермиса. Склеенные роговые чешуйки бывают отрубевидными, когда поверхность кожи выглядит как бы посыпанной мукой. Цвет их разнообразен – беловатые, желтоватые, грязно-сероватые, коричневые, темно-бурые. Корки образуются при высыхании содержимого пузырьков, гнойничков, а также серозного, гнойного или кровянистого отделяемого эрозий или язв. Цвет корок различен и зависит от характера сформировавшего их экссудата: желтые, бурые, зеленоватые – при гнойном экссудате, прозрачные с желтоватым оттенком – при серозном. По форме корки могут быть слоистыми. Лихенификация – это очаг усиленного рисунка кожи, которая утолщена, сухая, пигментирована или имеет розовый оттенок. Иногда очаг покрыт ссадинами, мелкими геморрагическими корочками, образующимися вследствие расчесов. Трещины возникают вследствие нарушения целостности кожи из-за потери ее эластичности. Обусловлены воспалением или перерастяжением кожи. Трещины обычно имеют линейную форму. Расположены они в пределах как рогового слоя, так и всего эпидермиса и поверхностных слоев дермы. Ссадины – это поверхностные дефекты кожи, возникающие вследствие царапин, расчесов, других травм. Имеют большую склонность к инфицированию и образованию гнойничков. Эрозия – поверхностный дефект кожи в пределах эпидермиса. Эрозии чаще всего появляются при разрыве поверхностных пузырьков или пузырей, а также при мацерации кожи в области складок. Язва – глубокий дефект кожи, а иногда подкожной клетчатки и даже глубжележащих тканей. Возникает при патологических процессах, приводящих к распаду тканей. Язва заживает всегда путем образования рубцов различной глубины, формы и очертаний. Рубец представляет собой соединительнотканное образование, возникающее вследствие заживления дефектов кожи, связанных с повреждением дермы или подкожной жировой клетчатки. Рубец обычно повторяет форму и величину предшествующего элемента. ВИРУСНЫЕ ПОРАЖЕНИЯ КОЖИ (ВИРУСНЫЕ ДЕРМАТОЗЫ) У детей наиболее часто наблюдаются такие вирусные заболевания кожи, как: герпес, бородавки, контагиозный моллюск, остроконечные кондиломы. В грудном возрасте заболевания кожи вирусного характера наблюдаются чаще после 6–8 месяцев, когда начинают исчезать противовирусные антитела, передаваемые трансплацентарным путем от матери. Чаще всего вирусные дерматозы наблюдаются у детей в возрасте 5–8 лет. У взрослых вирусные заболевания кожи составляют 3–4%, у детей – до 9,5 % дерматозов. Пути проникновения вируса многочисленны: через кожу, инфицированные предметы, слизистые оболочки, воздушно-капельным путем. При отсутствии или сниженном иммунитете инкубационный период колеблется от нескольких дней до 2–3 недель. Опоясывающий лишай (герпес зостер) Заболевание вызывает нейротропный вирус, идентичный возбудителю ветряной оспы. Случаи заболевания детей ветряной оспой после контакта с больным опоясывающим лишаем, подтверждают близость этих штаммов. Бывает, что и взрослый заболевает опоясывающим лишаем после контакта с детьми, болеющими ветряной оспой. Способствуют заболеванию переохлаждение, интоксикации, тяжелые болезни крови (лейкозы, лимфогранулематоз), туберкулез, диабет. У детей грудного возраста опоясывающий лишай наблюдается редко и протекает легко. Но иногда встречаются тяжелые генерализованные формы, сопровождающиеся менингеальными явлениями. Это наблюдается, если мать до родов не болела ни ветряной оспой, ни опоясывающим лишаем и передачи антител через плаценту не произошло. Заболевание матери во время беременности может привести к внутриутробному заражению плода и гибели его или новорожденного ребенка. Клинические проявления. Инкубационный период составляет 7–8 дней. Продромальные явления – это общее недомогание, зуд, жжение или боль, небольшое повышение температуры, которая в момент высыпания поднимается до 38–39 °C. Дерматоз проявляется высыпаниями пузырьков, располагающихся на гиперемированном фоне на участках кожи соответственно по ходу ветвей нервов. Появившиеся пузырьки напряжены, с прозрачным серозным содержимым величиной с горошину. После слияния пузырьков образуются очаги поражения с мелкофестончатыми краями. Везикулезные высыпания располагаются асимметрично по ходу ветвей пораженного нерва, чаще всего расположение одностороннее. Различают следующие клинические разновидности: 1) генерализованный опоясывающий лишай (двусторонние, генерализованные высыпания); 2) геморрагический лишай, когда сначала прозрачное содержимое пузырьков становится гнойным, а затем геморрагическим при более глубоком распространении процесса в дерму. При этой форме после завершения процесса возникают рубцовые изменения; 3) легкая (абортивная) форма; 4) булезная форма, для которой характерно появление больших пузырей. Опоясывающий герпес может быть расположен на любом участке кожи, т. е. может поражаться любой нерв. Самое распространенное размещение – кожа головы, лба, области глаза и других частей лица, области затылка, шеи, груди, живота, плеч, бедер и ягодиц. Изолированное расстройство слизистой оболочки рта встречается редко, однако оно одностороннее, что позволяет дифференцировать опоясывающий герпес от простого. Высыпаниям сопутствуют невралгические боли, которые нередко предшествуют высыпаниям. Пузырьки обычно локализуются на слизистой оболочке неба, щек, губ, языка. Наибольшую опасность представляет расположение процесса в области глаз, которое приводит к изъязвлению роговицы и панофтальмии. У детей тяжелая форма с поражением глаз не наблюдается. Другими серьезными осложнениями становятся паралич тройничного либо лицевого нерва, понижение слуха. Заболевание осложняется менингитом, энцефалитом. У слабых либо страдающих тяжелым заболеванием лиц может появиться гангренозная форма, в этих случаях на месте высыпаний формируются язвы, которые оставляют рубцы. Поражая лиц любого возраста, опоясывающий лишай редко встречается у детей младшего возраста. К опоясывающему герпесу образуется иммунитет, вторичный герпес не встречается. Но у лиц, которые страдают тяжелыми заболеваниями, приводящими к сильному снижению иммунитета (рак, лейкоз, СПИД), могут встречаться рецидивы и распространенные формы. Заживление происходит обычно к концу 2–3 недели, островоспалительные признаки стихают, пузырьки превращаются в буровато-желтые корочки. Впоследствии остаются пятна, понижение тургора кожи либо рубчики. Болезненные ощущения в месте высыпаний не всегда соответствуют тяжести и распространению. Болезненность бывает сильной, например, при опоясывающем герпесе в области первой ветви тройничного нерва. У пожилых людей она длится в течение месяцев и даже после исчезновения кожных высыпаний. Заболевание дифференцируют с простым пузырьковым лишаем, герпетической экземой. Лечение. Назначают обезболивающие средства – анальгетики и салицилаты одновременно с витаминами В1, В2, В12 (парентерально); внутрь – иммуностимуляторы (пентоксил, метилурацил, нуклеинат натрия); инъекции ?-глобулина. Наружное лечение такое же, как и при пузырьковом лишае. Эффективен йодоксиуридин в виде 0,1 %-ного раствора или 0,5 %-ной мази при кератитах. Наружно – 1–2%-ные спиртовые растворы анилиновых красок, дезинфицирующие мази, оксолиновая, флореналевая или теброфеновая мазь. В тяжелых случаях назначают ацикловир внутрь или внутривенно, фамцикловир, интерферон. Контакт здоровых детей с больными опоясывающим лишаем может вызвать эпидемическую вспышку ветряной оспы в детском коллективе. БОРОДАВКИ Доброкачественные новообразования кожи. Бородавки у детей грудного возраста наблюдаются очень редко, обычно они появляются после пятилетнего возраста. Возбудитель бородавок – фильтрующийся вирус папилломы человека. Инфекция передается при прямом контакте с больным человеком. Внедрению возбудителя способствуют недостаточный гигиенический уход, а также наличие хронических воспалительных заболеваний кожи. Различают четыре вида бородавок: простые, плоские, или юношеские; остроконечные (остроконечные кондиломы); подошвенные. Болеют люди любого возраста, но дети и юноши особенно часто – первыми двумя разновидностями. Простые бородавки локализуются преимущественно на руках, но могут появиться на лице, кайме губ, особенно ближе к углу рта, крайне редко – на слизистой оболочке рта. Простая бородавка представляет собой узелки величиной до горошины, цвета неизмененной кожи или желто-серого с шероховатой поверхностью, склонные к слиянию. Плоские, или юношеские бородавки чаще возникают у детей и юношей. Это мелкие плоские узелки цвета неизмененной кожи или желтовато-коричневого со слабым шелушением, имеющие тенденцию к слиянию. Частая локализация: лицо, шея, тыльная поверхность кистей. При обильном высыпании на лице они нередко бывают и на красной кайме губ. Иногда больные жалуются на небольшой зуд. Лечение. Внутрь – жженая магнезия в течение месяца, витамин А по 100 000 ЕД в сутки, наружно – 5 %-ная 5-фторурациловая или фторафуровая мази, сок чистотела; разрушение материнского элемента жидким азотом, снегом угольной кислоты, электрокоагуляция. Бородавки подошвенные – единичные плотные гиперкератотопические папулы желтовато-коричневого цвета, возвышающиеся над уровнем здоровой кожи, мешающие при ходьбе, беспокоит боль. Эти бородавки возникают почти всегда на местах давления обувью. Количество элементов при этом может быть различное. Чаще появляются несколько бородавок. Возникают очаги утолщенного рогового слоя величиной с горошину и больше, иногда неправильной формы (в зависимости от локализации бородавки). Центральную часть бородавки удается относительно легко удалить механически, после чего обнаруживается несколько влажная сосочковая поверхность мягкой консистенции, по окружности ее остается плоское роговое кольцо. Лечение. Криотерапия, обкалывание раствором новокаина, хирургическое удаление. Назначают противовирусные мази: 3 %-ную оксолиновую, 5 %-ную теброфеновую, 0,5 %-ную боладтоновую. Хороший эффект дает препарат «Солкодерм». Возбудитель остроконечной кондиломы – фильтрующий вирус папилломы человека. Кондиломы представляют собой образования тестоватой консистенции, имеющие дольчатое строение, по форме напоминающие цветную капусту или петушиный гребень, расположены на узком основании (ножка), с мацерированной поверхностью и скоплением экссудата с неприятным запахом. Разрастаясь, они могут образовывать обширные конгломераты. Остроконечные кондиломы чаще всего располагаются в области половых органов – в венечной борозде, на внутреннем листке крайней плоти у мужчин, во входе во влагалище – у женщин, у детей – в носощечной или носогубной складке. Лечение. Обычно хирургическое – удаление, хороший эффект дает смазывание солкодермом, кондилином, подофиллином, присыпки с резорцином. КОНТАГИОЗНЫЙ МОЛЛЮСК Контагиозный моллюск вызывается самым крупным фильтрующим вирусом. Заражение происходит при контакте с больными или при пользовании вещами, загрязненными вирусом (скопления вируса могут находиться в домашней и библиотечной пыли), через загрязненные предметы ухода, ванны, бассейн. Чаще болеют дети, в основном, в дошкольном возрасте. В детских коллективах могут наблюдаться эпидемические вспышки. Клинические проявления. Инкубационный период – от двух недель до нескольких месяцев. Образуются полушаровидные папулы величиной от просяного зерна до горошины бледно-розового цвета с пупкообразным вдавливанием в центре и творожистоподобным содержимым. Количество элементов колеблется от единиц до множеств, располагаются они на лице, шее, туловище, конечностях, на тыле кистей. Такая локализация наблюдается чаще у детей, у взрослых – чаще на наружных половых органах, коже лобка и живота, что свидетельствует о половом пути заражения. Различают несколько клинических вариантов контагиозного моллюска: в виде множественных мелких высыпаний; моллюсковые узелки, сидящие на ножках; при слиянии отдельных узелков образуются гигантские моллюски. Субъективных ощущений не отмечается. Диагностика. Ставится клинически на основании обнаружения в творожистоподобной массе содержимого узелков ороговевших клеток и особых «моллюсковых» (овоидных) телец. Лечение. Выдавливание содержимого папул пинцетом и смазывание 2–5%-ным спиртовым раствором йода, 3 %-ной теброфеновой, 2 %-ной оксолиновой мазями; криодеструкция, диатермокоагуляция. Профилактика. Соблюдение правил личной гигиены, таких как ежедневная смена нательного и постельного белья, пользование только своими личными вещами (мочалкой, полотенцем и т. д.), ежедневный душ. ГЕРПЕТИФОРМНАЯ ЭКЗЕМА КАПОШИ, ИЛИ ВАКЦИНИФОРМНЫЙ ПУСТУЛЕЗ Тяжелое островоспалительное заболевание кожи у детей грудного возраста и раннего возраста, развивается через 3–7 дней после контакта ребенка, страдающего экземой, с больными простым пузырьковым лишаем. Возбудитель – вирус простого герпеса (серотипы 1 и 2). Развитию болезни способствует недоношенность, астенизация, искусственное вскармливание, наличие экземы. Клиническая картина. Признаки дерматоза похожи на признаки диссеменированного простого герпеса. Заболевание имеет тяжелое течение, с резким увеличением температуры тела до 38–39 °C, с признаками отравления. На фоне эритемы и отечности с участками мокнутия возникает большое количество сгруппированных пузырьков (везикулы и пустулы), с центральным пупковидным вдавлением, которые сочетаются с обычными папуловезикулами. Присоединение вирусной инфекции сопутствует увеличению мокнутия, отечности, возникновению множества геморрагических корочек и кровоточащих больших эрозий. После исчезновения пузырьков в некоторых местах остаются небольшие рубчики. Нередко поражаются слизистые оболочки полости рта и половых органов. Вместе с этим могут быть пневмонии, кератит, конъюнктивит, менингеальные признаки, энцефалит, желудочно-кишечные расстройства. Прогноз. Прогноз не всегда благоприятный; у слабых, астенического типа сложения детей при присоединении в процесс внутренних органов и нервной системы может быть смертельный исход (в 10 % случаев). Лечение. Из-за раннего присоединения вторичной инфекции рекомендуют антибиотики в сочетании с противовирусными средствами (метисазон, виролекс, марборан), ?-глобулин 2–3 раза в неделю, на 4–5 инъекций. При распространении процесса в лечение включают глюкокортикоиды, ДНКазу, переливание донорской плазмы. Вместе с этим используют витамины комплекса В, аскорбиновую кислоту, рутин и рациональную гипосенсибилизирующую диету. Наружное лечение – анилиновые красители. Профилактика. Всем лицам, которые заболели простым герпесом, в течение трех недель не рекомендуется контакт с детьми. ЭКЗЕМА ВАКЦИННАЯ Осложнение экземы, или нейродермита, развивающееся через 5-10 дней после оспопрививания или контакта с привитым человеком. Болеют преимущественно дети. Однако вакцинация против ветряной оспы распространена пока незначительно. Начало острое, с нарушением общего состояния, повышением температуры до 40 °C. Высыпания везикулезно-пустулезных элементов с вдавлением в центре экзематозных очагов и вблизи них. В дальнейшем аналогичная сыпь появляется на слизистой оболочке рта, коже туловища и конечностей. Могут развиться вакцинный блефарит, кератит, конъюнктивит. Протекает тяжело, летальный исход до 1/3 больных. При разрешении остаются мелкие вдавленные белесоватые рубчики. Лечение. Антигистаминные средства, ?-глобулин. Наружно – растворы анилиновых красок, дезинфицирующие присыпки (дерматол, ксероформ), мази (оксипорт, «оксизой» и др.). Профилактика. Проведение оспопрививания детей в соответствии с инструкцией. Изоляция детей, больных экземой и нейродермитом, от привитых людей. Соблюдение гигиенического режима. ВАКЦИНИЯ (ВАКЦИННЫЕ СЫПИ) Возникают после оспопрививания, в результате аутопиокуляции (вторичная вакцинная сыпь), а также после тесного контакта с привитым человеком (иннокуляционная вакцинная сыпь). Через 5-10 дней после оспопрививания появляются папуло-везикулезные и везикуло-пустулезные высыпания с характерным западанием в центре и эритемой по периферии. Генерализованная форма протекает как тяжелый септический процесс с разнообразными кожными высыпаниями (скарлатиноформные, кореподобные, уртикарные, геморрагические и напоминающие экссудативную эритему). Возможны изъязвления и гангренизация. НЕЙРОДЕРМАТОЗЫ К ним относят почесуху (пруриго): детскую (строфулос), взрослых и узловатую. Детская почесуха (строфулос, папулезная крапивница) Заболевание представляет собой симптомокомплекс, который развивается на фоне конституционально измененной реактивности и проявляется формированием аллерического воспалительного процесса в коже и слизистых оболочках. Механизмы развития заболевания. В развитии процесса большую роль играет ферментопатия желудочно-кишечного тракта; всвязи с этим в первые месяцы жизни появляется повышенная чувствительность к пищевым продуктам: у детей грудного возраста – к белку материнского либо коровьего молока, у детей старшего возраста – при применении в пищу мучных продуктов, грибов, шоколада, цитрусовых, яиц, земляники, клубники, некоторых сортов рыбы и других пищевых продуктов, а иногда и лекарственных веществ из-за присутствия ферментной патологии, дискинезии желчевыводящих путей. Повышенная чувствительность сопровождается аутоинтоксикацией из кишечника (продуктами брожения и гниения). Клиническая картина. Выраженный зуд, сопровождающийся изменениями на коже лица, туловища и конечностей (эритематозно-сквамозные, папуло-везикулезные и уртикарно-розеолезные высыпания). Особенно типичны двигательные расстройства в области разгибательной поверхности верхних и нижних конечностей, где в большом количестве локализуются папуло-везикулезные сыпи, мгновенно покрывающиеся серозными корками. У большинства детей после прекращения искусственного вскармливания детскими питательными смесями либо коровьим молоком почесуха исчезает. Встречающиеся у больных детей расстройства нервной системы (повышение раздражительности, капризность, плохой сон, плаксивость) могут быть первичными, т. е. унаследованными от родителей, наряду с экссудативно-катаральной конституцией и патологической лабильностью нервной системы. Невротические признаки могут быть определены как самой болезнью, так токсико-аллергическими компонентами, эндогенной интоксикацией. Лечение. Существенное значение имеет диетотерапия. В грудном возрасте не следует лишать ребенка грудного молока. При гипогалактии матери необходимо донорское молоко, рано назначают включение в питание кефира, творога, простокваши, пахты. При искусственном вскармливании дают кисломолочные продукты (кефир, ацидофилин, ацидофильная смесь, простокваша, пахта, творог). С 5-6-го месяца вводится мясо (говядина), дважды измельченное мясорубкой, овощное пюре. Для лечения назначают ферментные препараты в комплексе с антигистаминными средствами, а также витамины А, В, С. У детей первого полугодия жизни из антигистаминных препаратов применяется фенистил, супростин, тавегил, в отдельных случаях – димедрол. Старше полугода – препараты цетиризина, старше года – препараты дезларатидина. При наличии ваготонии (красный, яркий, разлитой дермографизм) рекомендуется применение препаратов кальция. Местно применяют жидкость Алибура, мази и кремы с дегтем, ихтиолом. Мази и кремы с кортикостероидами назначают кратковременно детям старшего возраста. Из физиотерапевтических методов используют субэритемные дозы УФО (до 15–20 сеансов через день), суховоздушные ванны, иглорефлексотерапию, лечебные ванны с отваром подорожника, зверобоя, душицы, тысячелистника. Полезны морские купания в Евпатории и на других курортах Южного берега Крыма, в Анапе (Черноморское побережье Кавказа), серные и сероводородные ванны (Пятигорск, Серноводск, Миргород, Сочи, Мацеста). ГЛАВА 10. АЛЛЕРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ АТОПИЧЕСКИЙ ДЕРМАТИТ С появлением в окружающей среде огромного количества веществ, попадающих в организм человека, его иммунная система испытывает высокие нагрузки, защищая организм от чужеродных для него веществ. Атопический дерматит – это мультифакторный дерматоз с наследственной предрасположенностью, развивающийся у 80–85 % детей на первом году жизни, характеризующийся нарушениями иммунной системы, функциональными расстройствами нервной системы, зудящими поражениями кожи с наличием полиморфизма. При атопическом дерматите пусковым механизмом является пищевая аллергия, которая проявляется в раннем детском возрасте. Для иммунной системы ребенка пищевые белки чужеродны. В желудочно-кишечном тракте ребенка белки превращаются в полипептиды и аминокислоты. Полипептиды являются причиной аллергии в раннем детском возрасте, но далеко не все вызывают аллергические реакции. В ряде случаев пищевая аллергия проявляется редкими эпизодами высыпаний на коже. Только в небольшом проценте процесс протекает хронически. В большинстве случаев предрасположенность к атопическому дерматиту обусловлена генетическими факторами. Полипептиды захватываются М-клетками и фагоцитирующими клетками. Эти клетки носят название антигенпредставляющими клетками. Иммунный ответ на пищевые белки происходит в лимфоузлах, обслуживающих лимфоидную систему желудочно-кишечного тракта, здесь происходит взаимодействие между антигенпредствляющими клетками и Т-клетками. Т-клетки продуцируют цитокины – вещества, принимающие непосредственное участие в возникновении заболевания. Выделяется иммуноглобулин Е, возникает зуд, в костном мозге созревают эозинофилы, они мигрируют в кожу. Попадание активированных клеток в кожу является патологическим процессом, который происходит из-за особенностей иммунной системы. В случае нарушения кожного покрова непищевые вещества попадают в кожу. Частым спутником аллергического дерматита является стафилококк, содержащий структуры, которые могут активировать Т-клетки. Это провоцирует обострение. Основным фактором механизма развития заболевания атопического дерматита являются Т-клетки, однако, в развитии заболевания принимают участие В-клетки, которые продуцируют антитела IgE и IgG. Этот процесс возникает только при наличии Т-клеток. Таким образом, в развитии атопического дерматита принимают участие и IgE, и IgG. Патологический процесс при атопическом дерматите состоит из двух реакций – немедленной и поздней фазы аллергического ответа. Немедленная реакция проявляется интенсивным зудом и гиперемией, когда в ответ на воздействие аллергена тучные клетки, на которых фиксированы молекулы аллергенспецифического IgE, высвобождают медиаторы воспаления. За ней следует поздняя фаза реакции, которая характеризуется инфильтрацией Т-лимфоцитов, синтезирующие интерлейкины. Дальше процесс приобретает хроническое течение. Его поддерживает зудо-расчесочный цикл, поскольку зуд – постоянный симптом атопического дерматита. При расчесывании кожи высвобождаются в этих случаях вещества, привлекающие иммунокомпетентные клетки в область кожного воспаления. При повышении активности иммунокомпетентных клеток при аллергии они находятся под влиянием нейровегетативной регуляции. У детей имеет место ваготония. У больных с тяжелыми формами аллергического дерматита снижается порог чувствительности к различным стрессовым влияниям. К ним относятся перенапряжение, перевозбуждение, страх. У таких детей отмечаются длительно протекающие обширные поражения кожных покровов, сопровождающиеся зудом. Атопический дерматит – одно из наиболее распространенных заболеваний у детей, в последние годы заболеваемость увеличилась в два раза. Заболевание проявляется очень рано, у 80 % детей заболевание возникает до 1 года, у 15 % – до 5 лет. Атопический дерматит является первым и самым ранним проявлением болезни, часто влечет за собой развитие бронхиальной астмы. Развитие атопического дерматита может возникать при применении любого продукта в питании ребенка. Аллергическая реакция зависит от природы антигена, его дозы, частоты введения, индивидуальной переносимости. У детей раннего возраста одним из первых аллергенов является коровье молоко, которое содержит около 15–20 антигенов, из которых наиболее аллергенными являются: ?-лактоглобулин, ?-лактоальбумин, казеин, бычий сывороточный альбумин. 85–90 % детей, страдающих атопическим дерматитом, страдают аллергией к белкам коровьего молока. Таблица 29Продукты, вызывающие атопический дерматит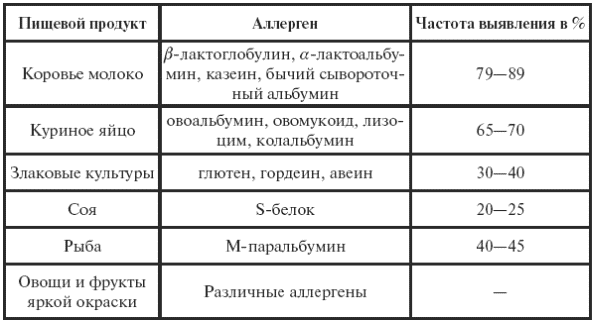 У детей, наряду с высокой аллергической реакцией на белок коровьего молока, часто выявляется аллергия к протеинам белка (81 %), куриного яйца (62 %), глютену (53 %), белкам риса (50 %). Реже встречается сенсибилизация к белкам гречки (27 %), картофеля (26 %), сои (26 %), реже – к протеинам кукурузы, различных сортов мяса. Очень часто у детей отмечается сенсибилизация к нескольким ингредиентам – к трем и более. Если мать во время беременности употребляла много молока и молочных продуктов, у ребенка может развиться аллергия к коровьему молоку. На первом году жизни у больных детей пищевая аллергия является ведущим методом сенсибилизации, но в последующие годы значимость ее сменяется формированием бытовой, пыльцевой, грибковой аллергий. Очень часто возникают перекрестные реакции (см. табл. 30). Таблица 30Перекрестные реакции на пищевые и непищевые агенты (Ревякина В. А., Боровна Т.Е., 2002 г.)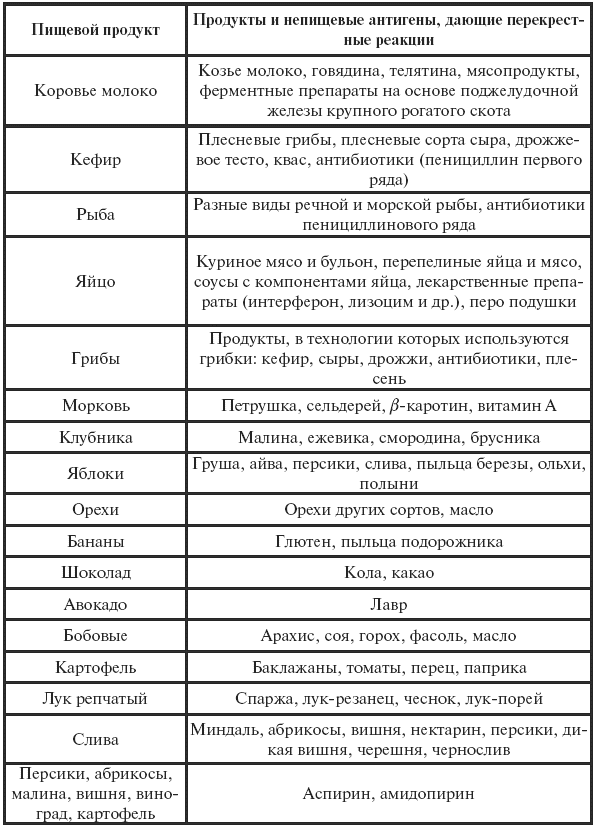 Наиболее часто аллергические реакции возникают на следующие продукты: цельное молоко, яйца, рыбу и морепродукты, пшеницу, рожь, морковь, помидоры, перец, клубнику, землянику, малину, цитрусовые, ананасы, хурму, дыню, кофе, какао, шоколад, грибы, орехи, мед. Аллергический дерматит в последние годы могут вызывать пищевые добавки, содержащие консерванты, ароматизаторы, вкусовые добавки, эмульгаторы. К таким красителям относится Е-102 – тартразин, который окрашивает пищевые продукты в желтый цвет. Развитию аллергических реакций могут способствовать серные добавки в виде метабисульфата, соединения серы (Е-220-227), подсластители. Клиника. Атопический дерматит начинается с покраснения и шелушения кожи щек, головы за ушами, поражения кожи ягодиц. При прогрессировании заболевания поражается кожа туловища, рук, ног с появлением корок, зуда, мокнутия. В более старшем возрасте основными симптомами являются: 1) зуд; 2) характерное расположение сыпи; 3) хронический или рецидивирующий дерматит. Дополнительными признаками являются: 1) начало в раннем детском возрасте; 2) частые инфекции кожных покровов; 3) дерматиты кистей и стоп; 4) рецидивирующие конъюнктивиты; 5) бледность или покраснение лица; 6) перефолликулярная локализация высыпания; 7) складки на передней поверхности тела; 8) зуд при повышенном потоотделении; 9) белый дермографизм; 10) повышенная чувствительность к эмоциональным воздействиям и влиянию факторов внешней среды. Диагностика. Диагноз атопического дерматита на основании имеющихся признаков будет считаться достоверным, если у больного имеются три основных и три и более дополнительных признака. Тем не менее, основными клиническими признаками являются: кожный зуд и повышенная кожная реактивность. Для зуда характерны его постоянность в течение дня, а также его усиление утром и ночью. Зуд нарушает сон ребенка, появляется раздражительность, нарушается качество жизни, особенно у подростков, появляется трудность к обучению. Кожные проявления при атопическом дерматите характеризуются сильным зудом, эритематозными папулами на фоне гиперемированной кожи, которые сопровождаются расчесами и серозным экссудатом. Это характерно для острого дерматита. При подостром течении появляются эритематозные элементы, покрытые корочкой. В случае хронического течения заболевания наблюдаются такие явления, как: утолщение кожи, сухость кожи, выраженность кожного рисунка и фиброзные папулы. Локализация высыпаний зависит от возраста и степени хронического течения атопического дерматита. В грудном возрасте высыпания располагаются в области лица и ягодиц, после десяти месяцев высыпания локализуются на разгибательных поверхностях конечностей, у подростков высыпания располагаются на сгибах рук и ног в области локтевых и коленных суставов, а также на шее. При ухудшении состоянии сыпь появляется и на других участках кожи. Диагноз атопического дерматита основывается на основании жалоб, сведений, четко указывающих на связь обострения заболевания с причинно-значимым аллергеном, определении клинических симптомов дерматита, наличии факторов, провоцирующих обострение заболевания – аллергенных и неаллергенных. Для диагностики проводят специальное аллергологическое обследование, которое включает анализ анамнестических данных, определение специфических антител к аллергену в составе IgE, постановку кожных проб. Уровень иммуноглобулина Е к различным аллергенам определяют в крови с помощью иммуноферментного или радиоиммунного метода. Результаты выражаются в баллах от нуля до четырех. Повышение уровня IgE к аллергену в два балла и больше подтверждает наличие сенсибилизации. Основным методом диагностики являются элиминационно-провокационные пробы. В практике применяется открытая проба, при которой продукт дают больному и наблюдают за реакцией. Противопоказаниями к постановке провокационных проб могут быть: 1) немедленная реакция в течение 3 мин до 2 ч после еды, или контакта с парами, воздействием на кожу; 2) анафилактический шок, отек Квинке в анамнезе, приступ бронхиальной астмы; 3) тяжелое соматическое заболевание; 4) наличие инфекционного заболевания. Провокационные пробы проводятся вне обострения заболевания. Лечение. Аллергический дерматит лечится комплексно. На первом месте находятся элиминация причинно-значимых аллергенов, которая осуществляется на основании результатов аллергологического обследования. Стандартной элиминационной диеты не существует. В связи с этим при выявлении гиперчувствительности пациента к определенным пищевым продуктам назначают определенную элиминационную диету. При отсутствии в течение десяти дней положительной динамики диету пересмотреть. Детям элиминационная диета назначается на 6-8-м месяцах, затем она пересматривается, так как с возрастом меняется чувствительность к аллергенам. Элиминационная диета в раннем детском возрасте. В диете у детей до полутора лет исключаются наиболее аллергенные продукты, такие как: яйца, рыба, морепродукты, горох, орехи, пшено. Назначаются безмолочные смеси в случаях, если у ребенка аллергия на коровье молоко. Назначаются смеси на основе гидролизата белка. Ребенок должен находиться на грудном вскармливании не менее, чем до шести месяцев. Кормящая мать обязана исключить из своего рациона продукты, к которым выявлена гиперчувствительность у ребенка. Прикорм детям назначается не ранее 6 месяцев. Таблица 31Примерный среднесуточный набор продуктов гипоаллергенной диеты для кормящих матерей, дети которых страдают аллергическим дерматитом (в сравнении с физиологической диетой) Окончание табл. 31 Окончание табл. 31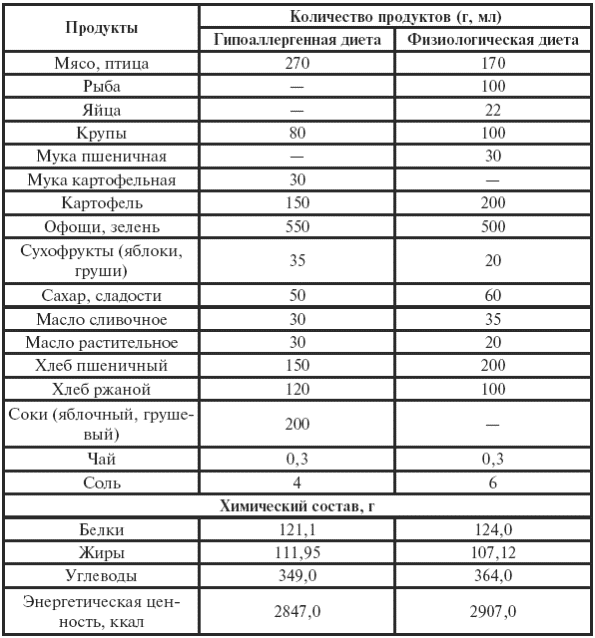 Таблица 32Примерный среднесуточный набор продуктов неспецифической гипоаллергенной диеты для детей четырех возрастных групп Таблица 32Примерный среднесуточный набор продуктов неспецифической гипоаллергенной диеты для детей четырех возрастных групп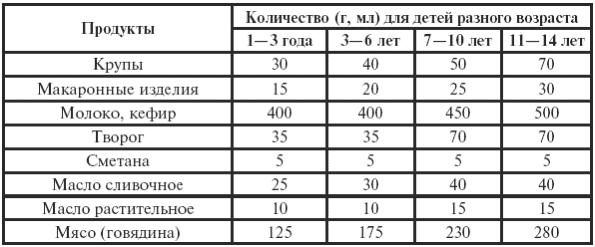 Окончание табл. 32 Окончание табл. 32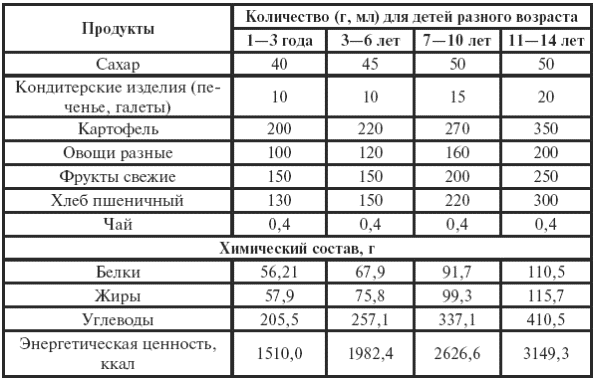 При дерматите, возникающем на домашнюю пыль, проводятся следующие мероприятия: 1) регулярная влажная уборка; 2) матрасы и подушки покрываются пластиковыми конвертами на молнии; 3) постельное белье еженедельно стирается в горячей воде; 4) подушки должны иметь синтетический наполнитель и покрываться двумя наволочками; 5) мебель в квартире должна быть из дерева, кожи, винила; 6) больным не разрешается присутствовать при уборке помещения; 7) при использовании кондиционеров должна быть регулярной температура, не должны применяться увлажнители и испарители без контроля влажности в помещении. В случае аллергии к плесневым грибкам проводятся следующие элиминационные мероприятия: 1) при уборке ванной комнаты необходимо не менее чем один раз в месяц применять средства, предупреждающие рост плесени; 2) на кухне устанавливается вытяжка для удаления влаги при приготовлении пищи; 3) больным не разрешается косить траву, убирать листья. Меры по предупреждению эпидермальной сенсибилизации: 1) не рекомендуется носить одежду, в состав которой входят шерсть, натуральный мех; 2) рекомендуется избегать посещения зоопарка, цирка, квартир, где имеются домашние животные; 3) в случае попадания животного в помещение, необходимо после его удаления неоднократно провести влажную уборку. При пыльцевой аллергии проводятся следующие мероприятия: 1) при цветении плотно закрывают окна и двери; 2) ограничиваются прогулки; 3) на период пыления меняется место проживания; 4) запрещается использовать растительные косметические средства; 5) не рекомендуется проводить лечение растительными препаратами. Лекарственное лечение Для лечения атопического дерматита применяются средства, блокирующие отдельные звенья аллергических реакций: 1) антигистаминные препараты; 2) мембранотропные препараты; 3) глюкокортикоиды. В комплексном лечении применяются энтеросорбиты, седативные средства, препараты, улучшающие или восстанавливающие функцию пищеварения, физиотерапия. При лечении атопического дерматита учитывается возраст, стадия заболевания, особенности клинический картины, тяжесть, распространенность патологического процесса, осложнения и сопутствующие патологии. Антигистаминные препараты. Основным механизмом действия антигистаминных препаратов является блокада воспалительного процесса, вызванного связыванием IgE антител с аллергеном. Антигистаминные препараты блокируют гистаминовые Н1-рецепторы, что снижает выраженность отека, гиперемии, зуда. Последний симптом – зуд, не всегда исчезает на фоне этой терапии. При назначении антигистаминных препаратов учитываются особенности механизма их действия. Так, препараты первого поколения обладают седативным действием. В связи с этим они не назначаются детям школьного возраста в связи с тем, что при их применении снижаются концентрация внимания, способность сосредоточиться. В связи со снижением эффективности препаратов первого поколения при длительном их применении, рекомендуется их смена каждые 7-10 дней или назначать препараты второго поколения. При хроническом течении процесса, при выраженной эозинофилии назначают цетиризин, кларитин (препараты пролонгированного действия Н1-блокаторы второго поколения). Они имеют высокую специфичность, начинают действовать через 30 мин, основной эффект продолжается до 24 ч, не воздействуют на другие виды рецепторов, а также они не проникают через гепатоэнцефалический барьер. Применение кортикостероидов. Применение глюкокортикоидов перорально показано при крайне тяжелом течении аллергического дерматита. Они назначаются в этих случаях местно. При местном применении кортикостероиды подавляют компоненты аллергического воспаления, выделение медиаторов, миграцию клеток в область поражения кожи, они вызывают сужение сосудов, уменьшают отек. Они снимают явления дерматита в остром и хроническом периодах. В настоящее время разработана серия препаратов, достаточно безопасных для применения у детей: в виде лосьонов, кремов, мазей. Рекомендуется применение таких средств, как адвантан и др. Его используют с 4месяцев и в различных видах. Эффективным является элоком. Он не вызывает системного действия, и его можно применять один раз в сутки, его эффект обнаруживается уже в первые дни. При выборе кортикостероидных средств необходимо стремиться ликвидации острых симптомов атопического дерматита в короткие сроки. Несмотря на риск возникновения побочных эффектов, кортикостероидные препараты являются основными в лечении атопического дерматита. Таблица 33Классификация топических кортикостероидов по степени активности (Смолкин Ю. С., 2003)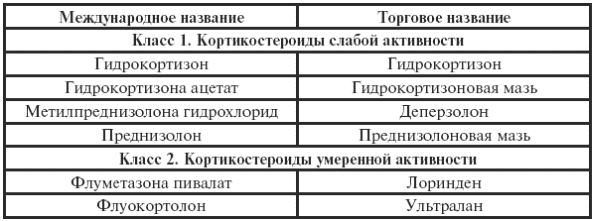 Окончание табл. 33 Окончание табл. 33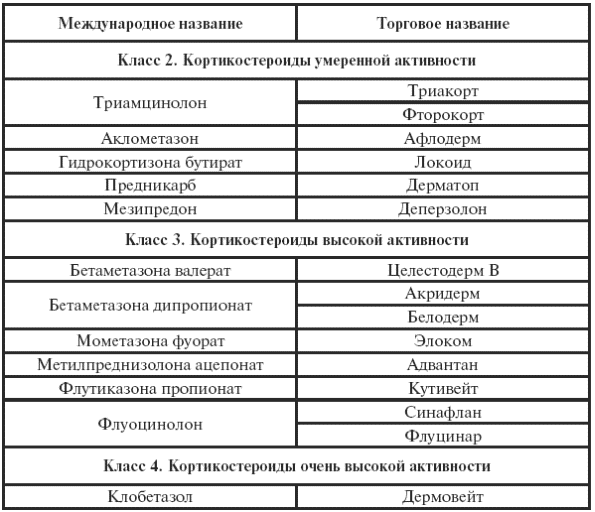 Наиболее эффективными являются ?-метазонсодержащие мази, применение которых длительное время не рекомендуется. К таким средствам относится акридерм. Акридерм и акридерм ГК обладают увлажняющим действием и предотвращают высыхание кожи. В состав акридерма С входит салициловая кислота, которая размягчает и отшелушивает чешуйки эпидермиса. Комбинированный препарат акридерм ГК содержит в своем составе гентамицин (антибиотик) и противогрибковое средство. Он оказывает антибактериальный и противогрибковый эффект. Противопоказаниями к назначению акридерма являются: 1) чувствительность к препарату; 2) туберкулез кожи; 3) вирусная инфекция кожи; 4) вакцинация; 5) пероральный дерматит; 6) розовые угри; 7) возраст ребенка до 1 года; 8) не применяется на лице, шее, в естественных складках. Таблица 34Лекарственные формы акридерма (Е. В. Матушевский).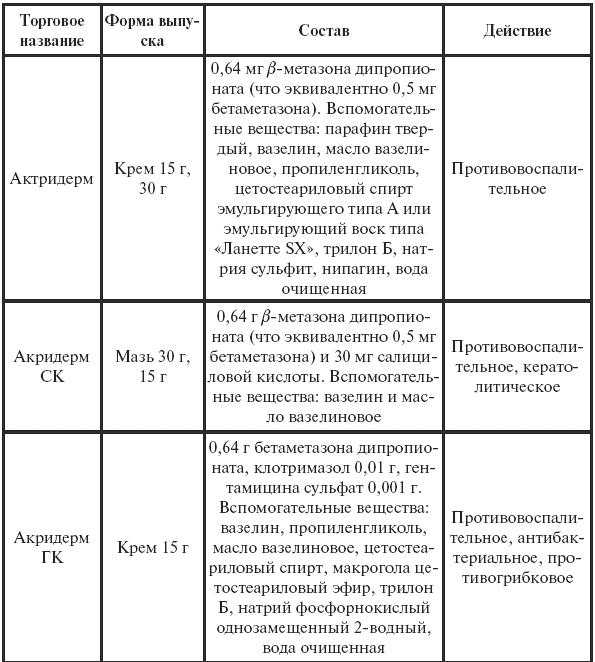 При лечении атопического дерматита у детей применяются и противовоспалительные наружные средства: сера, деготь, ЛСД-3, перуанский бальзам, глина. В связи с сухостью кожи рекомендуется обеспечить влажность окружающей среды. После купания необходимо нанести на пораженную кожу лечебные средства, на остальную часть тела – увлажняющие кремы. Мыть ребенка необходимо прохладной водой (не рекомендуется продолжительные купания и горячая вода, применять специальные шампуни типа Фридермдеготь, Фридерм цинк, Фридерм рН-баланс. При вторичном инфицировании кожи применяются в виде мазей пасты, содержащие 3–5%-ного эритромицина. Обработка кожи растворами бриллиантового зеленого, метиленового синего. При грибковой инфекции назначают кремы Низорал, Клотримазол и др. Стойкий клинический эффект при атопическом дерматите возникает при правильном сочетании элиминации аллергена, учете всех факторов механизма развития заболевания, применении местно глюкокортикостероидов, коррекции нейровегетативных дисфункций. ЛЕКАРСТВЕННАЯ АЛЛЕРГИЯ Лекарственная аллергия у детей – это аллергическая реакция на какое-либо лекарственное средство, связанная с иммунологическим ответом. Другие явления, возникающие при лекарственной терапии, связаны с фармакологическим действием лекарств и зависят от разных причин. К ним относятся: непереносимость, идиосинкразия, псевдоаллергические реакции. Непереносимость зависит от положительного порога нормального фармакологического действия лекарственного препарата. Идиосинкразия наблюдается у детей с наследственными метаболическими дефектами или ферментной недостаточностью, которые в нормальных условиях не проявляются и становятся клиническими манифестными после употребления определенных лекарственных средств. Псевдоаллергическая реакция имеет аналогичные клинические проявления и сходные патогенетические механизмы, но не обусловленные иммунологическими нарушениями. Введение лекарства может вызвать образование различных антител – гуморальных иммуноглобулинов класса E, G, M, с участием системы компонента и без него, а также клеточный ответ с участием иммунокомпетентных клеток. Этот ответ может быть различен и соответствовать всем IV типам аллергических реакций. При аллергической реакции I типа после приема лекарств развивается анафилактический шок, крапивница, отек Квинке, аллергический ринит, приступ бронхиальной астмы. Реакция II типа возникает в результате соединения с мембраной клеток-мишеней. В процессе участвуют иммуноглобулины классов M и G. Характерной является связь антигенной структуры с клеточной мембранной, которая стимулирует образование антител. Примерами реакций II типа являются аутоиммунные анемии, лейкопения, тромбопения, которые связаны с приемами медикаментов. При реакциях III типа в сосудистом русле образуются иммунные комплексы из антигенов и антител, которые откладываются на клеточных мембранах кровеносных сосудов (феномен Артюса, сывороточная болезнь и др.). Такую реакцию может вызывать применение пенициллина и других лекарственных средств. При реакции IV типа происходят изменения клеточного иммунитета. Их вызывают многие лекарственные препараты в виде контактного дерматита. Реакция одного типа в клинике встречается редко. При воздействии медикаментозного аллергена развивается двухфазный объект. Первая фаза начинается непосредственно после воздействия аллергена, второй – через несколько часов, причем IgE участвуют в первой фазе реакции, а преципитирующие антитела – IgG, IgM, отвечают на более позднюю. Особенно тяжелые реакции возникают при воздействии нескольких аллергенов. Физические и эмоциональные нагрузки, переохлаждение, перегревание также влияют на тяжесть клинических проявлений. Аллергия к лекарственным веществам может возникнуть при недостаточности надпочечников. Период полового созревания с его эндокринными сдвигами благоприятствует развитию аллергии к лекарствам, особенно у девочек. Клиника Таблица 35Клинико-иммунологическая классификация лекарственной аллергии Окончание табл. 35 Окончание табл. 35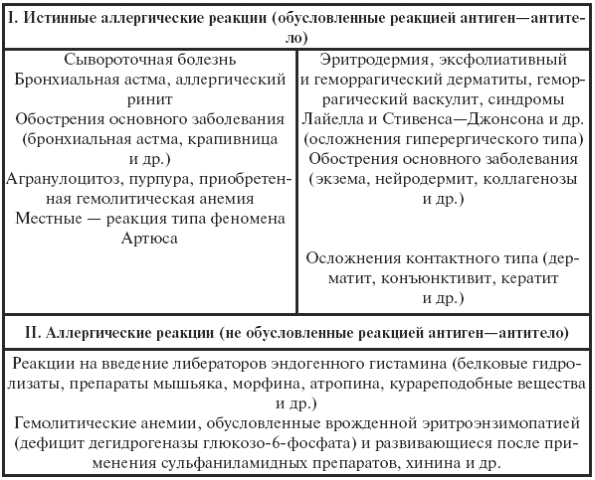 Различают многообразные проявления лекарственной аллергии: 1) наружные, проявляющиеся разными кожными высыпаниями, поражения слизистых оболочек; 2) локально-висцеральные, возникающие как приступы удушья, ларингоспазм, миокардит, аллергический гастроэнтерит, аллергический гломерулонефрит; 3) гематологические – агранулоцитарные лейкопенические реакции, гемолитическая анемия; 4) системные – анафилактический шок, сывороточная болезнь, синдромы Лайелла, Стивенса-Джонсона. Различаются легкие, среднетяжелые и тяжелые течения. Анафилактический шок. Это самая тяжелая форма немедленной аллергической реакции, которая возникает после инъекции или приема внутрь лекарственных препаратов, профилактических прививок, переливания крови, плазмы и др. Очень часто шок вызывают антибиотики, особенно пенициллинового ряда. При анафилактическом шоке происходит реакция немедленного типа. Анафилактической шок при лекарственной аллергии развивается через несколько минут после попадания аллергена в организм и характеризуется генерализованным кожным зудом, крапивницей, спазмом гладких мышц бронхов снижением артериального давления, потерей сознания. Чем меньше период времени от введения лекарств до появления шоковой реакции, тем тяжелее шок протекает, и необходимо оказание своевременной помощи, которая заключается в прекращении дальнейшего поступления лекарственного вещества в организм. Если возможно, выше места инъекции смазывают 0,5 мл 0,1 %-ного раствора адреналина, или он вводится внутривенно. Выше места инфекции или укуса может накладываться жгут, чтобы предупредить распространение алергена. Помощь оказывается на месте, необходимо уложить больного. Помощь нужно оказывать на месте. Если через 10–15 мин после введения адреналина улучшения состояния больного не наступает, введение адреналина повторяют. Для выведения ребенка из анафилактического шока важное значение имеют кортикостероиды. Преднизолон вводится в дозе 50-150 мг и более, гидрокортизон – 50-200 мг вводится внутримышечно или внутревенно. При асфиксии и удушье в возрастных дозировках вводится эуфиллин. Кроме этого, вводят антигистаминные препараты: пипольфен (не всегда рекомендуется из-за выраженного гипотензивного действия), супрастин. При появлении признаков сердечной недостаточности вводится корглюкон 0,06 %-ный раствор 0,3–0,5-1,0 в изотоническом растворе хлорида натрия. Если аллергическая реакция развилась на введение пенициллина, то вводится 1 000 000 ЕД пеннициллиназы. Показано введение противошоковых жидкостей (плазмазамещающие растворы). При необходимости проводятся реанимационные мероприятия, включающие закрытый массаж сердца, искусственное дыхание, интубацию бронхов. При отеке гортани показана трахеотомия. Сывороточная болезнь и сывороточно-подобные реакции. Сывороточная болезнь возникает при введении с лечебной или профилактической целью чужеродного белка, в частности антилимфоцитарных антитоксических сывороток. Кроме этого, сывороточно-подобные реакции могут вызвать антибиотики, сульфаниламиды. Сывороточная болезнь развивается на второй неделе после введения препарата, но инкубационный период может быть длиннее или короче. Различают легкую, среднетяжелую и тяжелую формы болезни. При остром течении заболевание заканчивается за неделю, при подостром – в течение 10–15 дней, при затяжном – более 15 дней. Основными симптомами являются: 1) повышение температуры; 2) кожные высыпания; 3) увеличение лимфатических узлов; 4) эмфизема легких; 5) поражение сосудов; 6) отеки; 7) альбуминурия; 8) изменение состава крови; 9) поражение слизистых оболочек. Кожные высыпания отличаются полиморфизмом. Часто возникают крапивница, скарлатиноподобная сыпь, сыпь везикуло-папулезная с сильным зудом. Нередко возникают артралгии, увеличение и отечность суставов, возникают отеки в области лица. Могут развиться отклонения со стороны мочевыводящей системы, геморрагический и менингоэнцефалитический синдромы. Вначале возникает лейкоцитоз, в последующем, на высоте болезни развивается лейкопения. Постепенно увеличивается СОЭ, при сывороточно-подобных состояниях отмечается эозинофилия. В диагностике решающими являются сведения о переносимости лекарственных средств, введение вакцин, сывороток. Аллергический отек, или отек Квинке. К развитию отека может привести воздействие различных лекарственных средств, вакцин, переливание плазмы крови. На коже появляется быстро развивающаяся бледная припухлость, достигающая больших размеров. Отек располагается на участках с рыхлой клетчаткой: лицо, губы, уши, половые органы, конечности. Отек Квинке развивается часто вместе с крапивницей. Диагноз ставится на основании клинической картины, данных анамнеза на аллергенные воздействия. Если отек располагается в коже, прогноз благоприятный. Отек в области жизненно важных органов может быть смертельно опасен, особенно в области гортани. Необходимо немедленное введение антигистаминных препаратов, мочегонных средств типа лазекса и фуросемида в возрастных дозировках. В тяжелых случаях назначаются кортикостероидные препараты. При отеке гортани по показаниям прибегают к трахеотомии. Аллергическая гранулоцитопения. Она возникает под влиянием антилейкоцитарных антител, происходит их агглютинация или лизис, в этих реакциях участвуют антитела типа IgG или IgМ и компонент. Эти реакции вызывают жаропонижающие и противоревматические препараты: амидопирин, бутадион, фенацетин, анальгин, сульфаниламидные препараты, пипольфен, а также диакарб и другие медикаменты. Дозировка препаратов не имеет значения. Внезапно возникает озноб, нелокализованные боли, слабость, недомогание, боли в горле. Позже появляется ангина с некрозами и язвами на миндалинах, небе, губах и слизистых оболочках рта. Нередко увеличиваются шейные лимфоузлы, появляются различные высыпания. Отмечается реакция костного мозга в связи с разрешением лейкоцитов, истощение костного мозга. В этих случаях размножаются плазматические, лимфоидные и ретикулярные клетки. Лечение заключается в прекращении контакта с лекарственными аллергенами. Назначаются кортикостероиды в течение 7-10 дней. По показаниям производят переливание плазмы или лейкоцитарной массы. Аллергическая тромбоцитопения. Она встречается при применении барбитуратов, антибиотиков, сульфаниламидов, препаратов висмута, мышьяка, введении сыворотки. При этом обычно развиваются реакция третьего типа и аутосомная реакция. Заболевание развивается внезапно, появляется озноб, лихорадка, кровоточивость слизистых оболочек, геморрагическая пурпура, падение числа тромбоцитов в периферической крови. Со стороны костного мозга отклонений нет. Прогноз благоприятный. Лечение симптоматическое. Назначают витамины К, Р, С, хлорид кальция, в тяжелых случаях – кортикостероидные гормоны, переливание тромбоцитарной массы. Крапивница. Обычно возникает как аллергическая реакция немедленного типа на лекарственные аллергены при применении в лечении антибиотиков, салицилатов и других препаратов. Крапивница возникает внезапно, но иногда ей предшествуют такие симптомы, как слабость, головная боль, озноб, боли в суставах. Характерными являются волдыри, окруженные зоной гиперемии. Волдыри возвышаются над уровнем кожи. Размеры волдырей от 3 до 30 мм и более. Они могут сливаться, принимать форму овала, кольца и др. Расположение волдырей самое разнообразное. Крапивницу сопровождают мучительный зуд, повышение температуры. В крови определяется эозинофилия. Если аллергическая причина и не устраняется, крапивница приобретает затяжной, или хронический характер. Диагноз ставится на основании характерной клинической симптоматики. Лечение – такое же, как при отеке Квинке. Немедленно исключаются медикаменты, ее вызвавшие, применяются лечение хронических очагов инфекции, соблюдение безаллергенной диеты. Лекарственные экзантемы. Они сопровождают лекарственную аллергию. Поражение кожи может быть пятнистым, папулезным, пятнисто-папулезным, везикулезным, узелковым. Поражения возникают в результате реакций немедленного или замедленного, цитотоксического и иммунокомплексных типов. При приеме пенициллина, сульфаниламидных препаратов, барбитуратов, противотуберкулезных препаратов, встречаются кореподобные экзантемы в виде красных, розовых пятен неправильной формы, нередко элементы сливаются. Экзантемы держатся несколько дней, при отмене препаратов они быстро исчезают, в противном случае возникает тяжелая клиническая картина. Особой формой является фиксированная экзантема, она развивается на одних и тех же местах, чаще на конечностях, лице, туловище. При этом возникает эритематозный участок, резко отграниченный, возвышающийся над кожей, он синюшно-коричневого цвета. Обычно общее состояние не нарушается. Лечение проводится антигистаминными препаратами. Контактный дерматит. У детей встречается редко. Реакция развивается через 48–72 ч, чаще это реакция замедленного типа. Высыпания носят эритематозный, везикулезный и буллезный характер. Обычно такая реакция возникает при повторных контактах с лекарственным аллергеном, находящимся в мазях, каплях с антибиотиками или сульфаниламидными препаратами. Лечение включает устранение аллергена, антигистаминные препараты, назначение индифферентных и гормональных мазей. Эксфолативный дерматит. Для него характерно слущивание поверхностных слоев кожи, при этом под отмирающим слоем возникают гиперемия, набухание, лейкоцитарная инфильтрация. Часто в процесс вовлекаются все кожные покровы. Он иногда сопутствует контактному дерматиту или возникает сразу после приема медикамента. Кожа при эксфолативном дерматите быстро инфицируется. Обычно отмечается очень тяжелое течение. Назначаются глюкокортикоиды, при присоединении вторичной инфекции назначают антибиотики. Многоформная эритема. Для нее характерно появление самых различных элементов на коже: эритемы, геморрагии, пузырьков. Такая полиморфная сыпь располагается на тыле кистей, предплечьях, голенях. Эритематозно-отечные пятна могут быть различного размера, постепенно центр высыпаний приобретает синюшный оттенок. Нередко на периферии образуются буллезные высыпания. Обычно высыпания расположены на туловище, спине, разгибательных поверхностях конечностей. Поражается и слизистая оболочка глаз, мочеиспускательного канала, прямой кишки. Вместе с высыпаниями на коже характерными являются высыпания в полости рта, где развиваются симптомы геморрагического стоматита: пузыри на фоне эритемы, затем появляются эрозии. На месте пузырей на красной кайме губ образуются бурые кровянистые корки. Самой тяжелой формой может являться синдром Стивенса-Джонсона (или злокачественная экссудативная эритема). Он часто связан с применением сульфаниламидных препаратов, салициловой кислоты, пирозонола, антибиотиков. При синдроме Стивенса-Джонсона возникают следующие симптомы: 1) симптомы интоксикации; 2) поражение обширных участков кожи; 3) поражение слизистых оболочек полости рта, глаз. Обычно на слизистых оболочках возникают гиперемия, эрозивные участки, язвы, пленчатые полипы, герпетические высыпания на губах. Назначаются антигистаминные препараты, кортикостероиды, дезинтоксикационная терапия. Ограничивают острые и соленые блюда. Слизистую оболочек обрабатывают дезинфицирующими растворами (перманганат калия, фурацилин и др.). Применяются полоскания с перекисью водорода, раствором календулы. Токсический эпидермальный некролиз (синдром Лайелла). Продромальными симптомами являются рвота, понос, крапивница, общее тяжелое состояние. На кожных покровах возникают эритема, волдыри, экзантема, причем пузыри достигают больших размеров, они разрушаются, обнажая в полости рта лишенную эпидермиса и эпителия поверхность. Клиническая картина напоминает ожог кожи и слизистых оболочек, наиболее выражены эти явления в области естественных отверстий. Обычно в этих случаях нарушается функция и других органов. Со стороны крови в начале отмечается лейкоцитоз со сдвигом влево, а затем – лейкопения, увеличивается СОЭ. Лечение такое же, как и при тяжелых ожогах. Проводится интенсивная гормонотерапия, при присоединении инфекции назначаются антибиотики широкого спектра действия. Поражения респираторных органов. Респираторная система, при воздействии медикаментозных аллергенов может дать аллергическую реакцию, сопровождающуюся поражением отдельных частей респираторного тракта. К ним относятся: 1) подсвязочный ларингит; 2) бронхиальная астма; 3) эозинофильный легочный инфильтрат; 4) аллергический альвеолит. Все они возникают на воздействие лекарственных аллергенов, и отмена медикаментов дает положительный результат. Подсвязочный ларингит возникает у детей с наследственной предрасположенностью. Характеризуется лающим кашлем, сиплым голосом, затрудненным дыханием, часто сочетается с аллергическими реакциями на коже. Лечение заключается в отмене медикаментов, назначении антигистаминных препаратов, назначении тепловых процедур, паровых ингаляций, в тяжелых случаях назначаются кортикостероиды. Бронхиальную астму могут вызывать ряд антибиотиков, жаропонижающие средства, другие медикаменты. Проводится исключение медикаментозного аллергена и лечение по установленным принципам бронхиальной астмы. Эозинофильный легочный инфильтрат возникает при воздействии антибиотиков, сульфаниламидных препаратов и нитрофуранов. Клинически имеет скудную симптоматику и часто определяется рентгенологически. Очень характерной является эозинофилия. Эозинофильные инфильтраты лечения не требуют, необходима отмена причинно-значимого аллергена. Аллергический альвеолит возникает при ингаляциях органических лекарственных соединений (препараты гипофиза, нитрофураны и др.). Эта реакция происходит в альвеолах одновременно с аллергической реакцией немедленного типа. Лечение заключается в устранении причинно-значимого аллергена. Принципы лечения и профилактика лекарственной аллергии у детей: 1) немедленное удаление аллергена – прекращение приема лекарства, вызвавшего аллергическую реакцию; 2) не назначать детям, склонным к аллергическим реакциям, одновременно несколько лекарств; 3) при аллергической реакции необходимо быстрое выведение лекарственного аллергена из организма путем назначения жидкости и очистительной клизмы; 4) в случае возникновения острой аллергической реакции необходимо применение неотложных мер, направленных на нормализацию гемодинамики, уменьшение кислородного голодания, снятие спазмов гладкой мускулатуры, уменьшение сосудистой проницаемости, устранение недостаточности надпочечников, устранение нарушений функции сердца, почек, печени, легких, желудочно-кишечного тракта; 5) используется общепринятый комплекс лекарственных средств: антигистаминные препараты, глюкокортикоиды (но не во всех случаях) и другие симптоматические средства. Профилактические мероприятия должны проводиться при назначении лекарственных средств с учетом действия лекарственных препаратов, особенно у детей с аллергическими заболеваниями. Недопустимо бесконтрольное применение лекарственных средств. Рекомендуется лекарственные препараты вводить в плечо или бедро, где легче наложить жгут. При наличии у ребенка повышенной чувствительности к тому или иному медикаменту маркируется история развития ребенка на титульном листе Наличие аллергической реакции на медикаменты отмечается в направительных документах в лечебные учреждения. БРОНХИАЛЬНАЯ АСТМА Бронхиальная астма у детей – заболевание, развивающееся на основе хронического воспаления бронхов, характеризующееся периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, обусловленной сужением бронхов, гиперсекрецией слизи, отеком стенки бронхов. Бронхиальная астма регистрируется в 5-10 % среди детского населения. В последние два, три десятилетия распространенность бронхиальной астмы у детей увеличилась. Факторы риска развития бронхиальной астмы у детей многообразны. Предрасполагающими факторами могут быть атопия, гиперреактивность бронхов, наследственность. У детей в 80 % случаев выявляется атопия, которая представляет собой способность организма к выработке повышенного количества IgE в ответ на воздействие аллергенов окружающей среды. Распространенность бронхиальной астмы у детей бывает чаще при высоком уровне IgE. У детей чаще встречается гиперреактивность бронхов, при которой бронхиальная обструкция развивается в ответ на воздействие аллергенов. Способность к выработке повышенного количества IgE находится под генетическим контролем. Заболеваемость бронхиальной астмой ребенка от родителей, имеющих признаки атопии, чаще, чем заболеваемость ребенка от родителей, ее не имеющих. В раннем детском возрасте бронхиальная астма встречается чаще у мальчиков, чем у девочек. Причинные факторы. Происходит сенсибилизация дыхательных путей различными аллергенами, которые приводят клинически к манифестации бронхиальной астмы, а улучшение состояния ребенка наступает после элиминации причинно-значимого аллергена. В различные возрастные периоды причины возникновения бронхиальной астмы различны. В возрасте до 1 года чаще астматическое состояние возникает при пищевой аллергии. В возрасте после 1 года имеют значение бытовые, эпидермальные и грибковые аллергены. В 3–4 года возрастает роль пыльцевой сенсибилизации. В последние годы возрастает сенсибилизация к химическим веществам. Бронхиальная астма у детей раннего возраста часто развивается при употреблении в пищу коровьего молока, рыбы, яиц, орехов, шоколада, клубники. Бронхиальная астма, связанная с пищевой сенсибилизацией, характеризуется отсутствием связи приступов с сезонностью и сопровождается нарушениями со стороны желудочно-кишечного тракта. В формировании бытовой аллергии играют роль клещи домашней пыли – клещи пироглифы Dermatophagoioles pferohyssimus, Dermatophagoioles tarinae и др. Клещи находятся в коврах, домашней обуви, мягкой мебели, под плинтусами. Для развития и размножения клещей необходима влажность выше 55 % и температура воздуха 22–26 °C. У 70 % детей с бронхиальной астмой выявляется клещевая аллергия. При клещевой бронхиальной астме обострения возникают в весенне-осенний период, особенно в ночное время суток. Источником эпидермальных аллергенов являются пух, перо, шерсть, перхоть, экскременты, слюна животных, а также насекомые (тараканы), корм для рыбок. Аллергеном кошки является feli, который находится в шерсти, а также секрет сальных желез, слюны и мочи кошки. Аллергены собаки выделены из шерсти, слюны и эпителия. Следует отметить, что даже после удаления животных из дома, аллергены сохраняются в течение нескольких лет. Наиболее частой причиной являются аллергены тараканов. К грибковым аллергенам относятся плесневые и дрожжевые грибы. Они содержатся как внутри помещений, так и во внешней среде. Обострение бронхиальной астмы в этих случаях наблюдается в осенне-зимний период, иногда круглогодично, когда ребенок находится в сырых, плохо проветриваемых помещениях или посещает их. В этих случаях отмечается тяжелое течение, частые рецидивы и короткие ремиссии. При пыльцевой бронхиальной астме аллергенами являются три группы растений: деревья и кустарники, злаковые травы, сорные травы. В связи со сроками цветения обострения отмечаются в апреле-мае, июне-августе и в августе-октябре. Приступы удушья у детей могут быть связаны с лекарственной аллергией на такие медикаменты: антибиотики пенициллинового ряда, сульфаниламиды, витамины, аспирин и другие нестероидные противовоспалительные препараты, при их введении и загрязнении окружающей среды. Ряд промышленных химических веществ могут обладать аллергенным действием. Это присуще хрому, никелю, марганцу, формальдегиду, под воздействием загрязнения атмосферного воздуха. К факторам, повышающим риск развития бронхиальной астмы у детей, относятся: 1) частые вирусные респираторные инфекции; 2) патологическое течение беременности матери; 3) недоношенность; 4) нерациональное питание; 5) атопический дерматит; 6) табакокурение; 7) загрязнение окружающей среды. Способствующими факторами для развития бронхиальной астмы при загрязнении окружающей средыявляются: 1) индустриальный смог; 2) фотохимический смог за счет двуокиси азота, озона; 3) химические аллергены при производстве формальдегида, ароматических углеводородов; 4) белково-витаминные концентрации; 5) пестициды и гербициды. У детей отмечается более высокая заболеваемость, если они проживают вблизи промышленных зон, автомагистралей. На возникновение и течение бронхиальной астмы влияет курение. Респираторный тракт ребенка подвергается интенсивному воздействию табачного дыма. У детей, как пассивных курильщиков, выявляется сенсибилизация к экстракту табака, входящего в состав сигарет. Дети чаще болеют респираторными заболеваниями, у них выявляется повышение бронхиальной гиперреактивности. Факторы, вызывающие обострение бронхиальной астмы. У детей могут стимулировать воспаление в бронхах и провоцировать острый бронхоспазм: 1) физическая нагрузка; 2) психоэмоциональная нагрузка; 3) изменение метеоситуации; 4) загрязнение воздуха; 5) контакт с аллергенами; 6) респираторно-вирусные инфекции. Механизмы развития заболевания. Механизмы развития бронхиальной астмы сложны. Он состоит в формировании гиперреактивности бронхов, проявляющейся спазмом бронхиальных мышц, отеком слизистой оболочки бронхов вследствие повышенной сосудистой проницаемости и гиперсекреции слизи, что приводит к бронхиальной обструкции и развитию удушья. Бронхиальная обструкция может возникать как в результате аллергической реакции, так и в ответ на неспецифические раздражители. В развитии бронхиальной астмы различают III стадии аллергического процесса. I стадия – иммунологическая. В этой стадии происходит взаимодействие антигена с антителом или сенсибилизированным Т-лимфоцитом в области клеток «шокового» органа, активация тканевых и сывороточных ферментов. II стадия – патохимическая. В этой стадии происходит освобождение из клеток гистамина, брадикинина, ацетилхолина, простагландинов. III стадия – патофизиологическая: бронхоспазм, отек бронхов и гиперреакция железистого аппарата бронхов, вызывающие обструкцию, эмфизему легких, нарушение бронхиальной проходимости. Клиника. С практической точки зрения различают легкую, среднетяжелую и тяжелую формы. Степень тяжести определяет лечебную тактику и план ведения больного. Таблица 36Лечебная тактика и план ведения больного (Национальная программа «Бронхиальная астма у детей», 1997 год)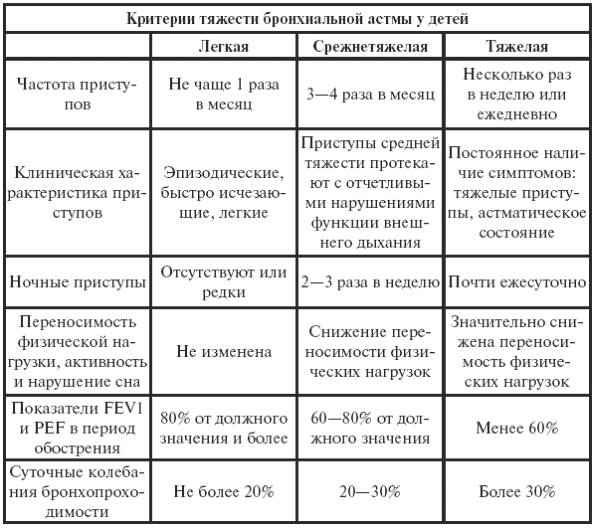 Окончание табл. 36 Окончание табл. 36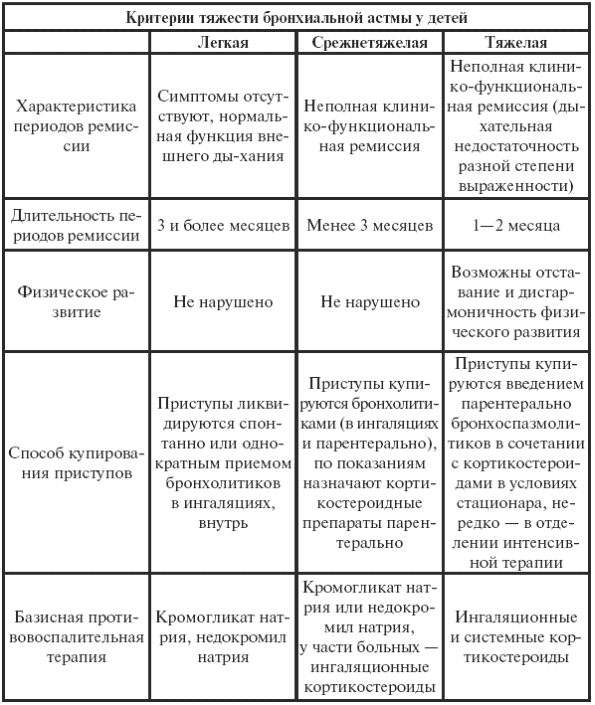 Развернутый приступ бронхиальной астмы включает в себя: 1) период предвестников; 2) приступ удушья; 3) послеприступный период. Период предвестников длится от нескольких минут до нескольких часов, изменяется поведение ребенка, появляется слабость, головная боль, зуд, покалывание, изменяется восприятие запахов. Приступ удушья развивается остро, и резко ухудшается состояние, дыхание становится затрудненным, появляются головная боль, кашель с невозможностью отхаркивать мокроту. Кожа становится бледной с акроцианозом, а затем – цианозом. Возникает экспираторная одышка, при которой в акте дыхания принимает участие вспомогательная мускулатура, вздутие грудной клетки. По всем легочным долям прослушиваются сухие, свистящие хрипы, тоны сердца глухие. Продолжительность приступа может быть различной, в тяжелых случаях развивается астматический статус. У детей младшего возраста в связи с большей васкуляризацией бронхов экссудативные изменения преобладают над бронхоспазмом, возникает тяжелый приступ, у детей этого возраста кашель более продолжительный. Послеприступный период продолжается от нескольких часов до нескольких недель. У ребенка появляется нормальное самочувствие. Таблица 37Критерии оценки тяжести приступа бронжиальной астмы у детейАстматическое состояние делится на III стадии. 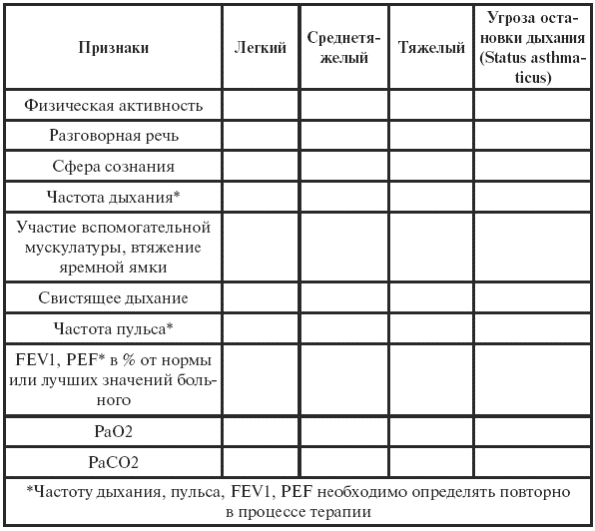 I стадия. Выражена бронхиальная проходимость. Количество хрипов незначительно, но на расстоянии выслушиваются звучные дыхательные шумы, отмечаются бледность, цианоз, тахикардия. II стадия. Выявляется тотальная легочная обструкция. Шумы при аускультации не прослушиваются, снижается экскурсия грудной клетки, бледный цианоз, тахикардия, частый малый пульс, гипотония, нарастают психоэмоциональные расстройства. III стадия. Гипоксемическая кома, которая характеризуется гипоксемией и гиперкапнией. Состояние крайне тяжелое, сознание отсутствует. Дыхание частое, поверхностное. Пульс нитевидный, коллапс. Осложнениями могут быть: 1) ателектазы; 2) пневмония; 3) подкожная эмфизема; 4) спонтанный пневмоторакс; 5) легочно-сердечная недостаточность; 6) пневмосклероз. Диагностика. Клиническая диагностика бронхиальной астмы у детей базируется на выявлении таких симптомов, как экспираторная одышка, свистящее дыхание, чувство давления в груди, кашель. При лабораторном обследовании в крови повышено содержание иммуноглобулина Е, гистамина, брадикинина. В клиническом анализе крови – эозинофилия. В мокроте определяются спирали Курмана и кристаллы Шарко-Лейдена. Рентгенологически определяется эмфизема легких, которая может быть и при длительном течении заболевания Лечение. Лечение астмы зависит от стадии заболевания. Лечение должно быть длительным, упорным и комплексным. Оно направлено на достижение ремиссии болезни и профилактику ее обострения, недопущение приступов удушья. Различают специфические методы лечения и неспецифические методы. Специфические методы направлены на ограничение и прекращение контакта с выявленными аллергенами и гипосенсибилизацию путем специфической иммунотерапии. Лечение астматического статуса. Лечение и все реанимационные мероприятия проводятся в условиях стационара. В I стадии – глюкокортикоиды, вводимые перорально или парэнтерально, внутривенно капельно эуфиллин, 2,4 % вводится внутримышечно 10 мг/кг/сут, назначаются глюкокортикоиды в возрастной дозировке (преднизолон 2–5 мг /кг/сут), антигистаминные препараты. Назначается инфузионная терапия (физраствор, 5 мл 10 %-ной глюкозы, неогемодез, реополиглюкин, гидрокарбонта натрия 4 %-ного). Проводится вибрационный массаж грудной клетки. Инфузионная терапия осуществляется умеренно, в связи с внутривенным введением эуфиллина. Во II стадии проводится борьба с гипоксией. Назначается гелиево-кислородная смесь, бронхоскопический лаваж, промывание бронхиального дерева раствором хлорида натрия под наркозом. Дозу глюкокортикоидов повышают (60-90-200 мг каждые 90 мин) в зависимости от возраста, стартовой дозы и т. д. Если отсутствует эффект, то показана ИВЛ (искусственная вентиляция легких) с отсасыванием мокроты. В III стадии на фоне искусственной вентиляции легких осуществляется очищение бронхиального дерева через интубационную трубку в сочетании с активным массажем грудной клетки. После выведения из астматического состояния дозу глюкокортикоидов снижают вдвое, а затем уменьшают до поддерживающей. В период ремиссии проводится гипосенсибилизирующая терапия, санация очагов инфекции, лечебная физкультура, физиотерапия, санаторно-курортное лечение. Основные цели лечения: 1) предупреждение беспокоящих ребенка проявлений бронхиальной обструкции – приступов удушья, одышки при физической нагрузке, кашля, ночного диспноэ; 2) эффективно купировать возникающие эпизоды преходящей бронхиальной обструкции; 3) поддерживать функцию легких. Основные задачи лечения 1. Исключить воздействие на организм ребенка «внешнего аллергена». При пыльцевой аллергии предлагается переезд в иную местность на период цветения растений. При пищевой аллергии требуется строгое соблюдение элиминационной диеты. 2. В период ремиссии проводится специфическая десенсибилизация, для чего больному вводят постепенно возрастающие дозы «виновного» аллергена, что ослабляет реакцию организма путем индукции образования блокирующих антител, относящихся к классу иммуноглобулинов G. 3. Предупреждение секреции тучными клетками биологически активных веществ при фиксации комплекса антиген-антитело. Таким стабилизирующим влиянием обладает недокромил и др., а также адреномиметики, ингибиторы фосфодиэстеразы и антагонисты кальция. 4. Предупреждение воздействия на гиперреактивные воздухопроводящие пути триггеров: холодного воздуха, табачного дыма и других. 5. Санация любых очагов инфекции. 6. Купирование воспаления дыхательных путей. Лечение астмы у детей требует обязательного сотрудничества между родителями и больным ребенком, между ребенком и врачом, между родителями и врачом. Ребенок должен научиться жить с астмой, контролировать ее. Родители – главные помощники в лечении астмы у детей, особенно раннего возраста. Родители должны увидеть ранние стадии спазма и воспаления и ликвидировать их. Лечение астмы у детей то же, что и у взрослых. Ребенок нуждается в удержании под контролем процесса воспаления дыхательный путей. Это особенно необходимо при тяжелом и среднетяжелом течении астмы. Если у него отмечаются приступы редко, ему необходимы лекарства, снимающие приступы. Лекарства, принимаемые детьми для лечения астмы, должны дозироваться в соответствии с возрастом. Обычно применяются специальные устройства для вдыхания противоастматических средств. Лечение бронхиальной астмы глюкокортикостероидными препаратами у детей является сложным процессом. К препаратам этой группы относятся глюкорт, альдецин, пульмикорт, бекотид, бекломет и другие лекарства последних поколений в виде дозированных аэрозолей, а также в виде таблеток: дексаметазон, целестон, полькортолон, преднизолон. Все они небезопасны из-за побочных эффектов. Глюкокортикоиды применяются для длительной профилактики приступов. Однако мощным безопасным и современным средством при лечении бронхиальной астмы все-таки являются дозированные аэрозоли. Качество жизни больных астмой в результате использования ингаляционных кортикостероидов существенно улучшается. Доза гормональных препаратов, получаемых ребенком с помощью ингаляторов, в десять раз меньше, чем при приеме таблетизированных форм. Такое применение безопасно в связи с тем, что они оказывают местное воздействие и не поступают в кровь и не действуют на функции таблетизированных форм. Ингаляционные стероиды предназначены для ежедневного применения только при очень тяжелом течении болезни и неэффективны при приступе удушья. Существует два правила приема ингаляционных стероидных препаратов: 1) ингалирование лекарств с помощью спейсера; 2) после ингаляции необходимо прополоскать рот и горло водой. При тяжелом течении болезни, если ингаляционные препараты не оказывают эффекта, назначаются таблетизированные стероидные препараты. В этих случаях таблетизированные препараты назначаются на 7-14 день. В первые 2–3 дня назначается максимальная доза препарата, а с 3–4 дня дозу по состоянию снижают, затем продолжается прием ингаляционных стероидов. Таблица 38Суточные дозы ингаляционных кортикостероидных препаратов у детей Ингаляционные глюкокортикоиды служат основой терапии бронхиальной астмы, но в настоящее время доказано, что добавление ингаляционного ?2-агониста длительного действия сальметерола тоже дает положительный эффект. Это обеспечивает лучший контроль в отношении сокращения симптомов, улучшение частоты обострений у детей с бронхиальной астмой, у детей старшего возраста и позволяет не повышать дозы гормональных препаратов. В настоящее время применяется один ингалятор для базисной терапии и для купирования симптомов. Обычно назначают комбинированный ингалятор 1–2 раза в день в дозе, соответствующей тяжести бронхиальной астмы, и ?2-агонист короткого действия типа сальбутамола. В настоящее время разработан примерный алгоритм применения лекарственных средств в приступном периоде бронхиальной астмы у детей. В начальном периоде лечения в стационаре проводится оксигенотерапия через маску, проводятся ингаляции ?2-агонистов короткого действия (1–2 дозы через спейсер или небулайзер каждые 20 мин в течение часа). Если наступает улучшение, продолжают применять ингаляционные ?2-адреномиметики 2–4 раза в сутки в течение недели, прием внутрь препаратов эуфиллина, последующую базисную терапию. В случае отсутствия улучшения назначается оксигенотерапия, ?2-агонисты парентерально или небулайзер, спейсер, вводится эуфиллин внутривенно капельно, по показаниям – адреналин подкожно, внутримышечно, кортикостероиды парэнтерально каждые 6 ч. В случае если и при этом нет улучшения, больного помещают в отделение интенсивной терапии, где проводятся коксигенотерапия, спазмолитическое лечение, возможно ИВЛ, лечебная бронхоскопия, даются кортикостероиды внутрь. Если наступает улучшение, парэнтеральная терапия кортикостероидами продолжается в течение нескольких дней с постепенной отменой и переходом на ингаляционные кортикостероиды с добавлением пролонгированных метилксантинов. В настоящее время применяют ступенчатый подход при длительном лечении бронхиальной астмы. Таблица 39Ступенчатый подход при лечении бронхиальной астмы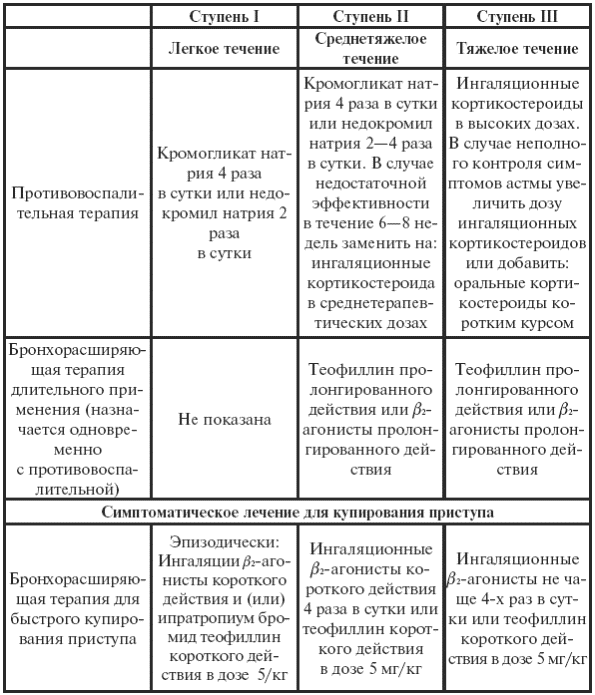 Широко применяются и немедикаментозные методы лечения бронхиальной астмы у детей. Совместное применение медикаментозных и немедикаментозных методов лечения дает наибольший эффект в лечении астмы. К ним относятся диетотерапия, дыхательная гимнастика, закаливание, массаж, иглорефлексотерапия, физиотерапия. Назначается гипоаллергенная диета. Для детей первого года жизни оптимальным является грудное вскармливание. Диетический режим при бронхиальной астме должен строиться на принципах элиминации, детоксикации, динамичности и сбалансированности. При всех формах бронхиальной астмы ограничивают продукты, содержащие гистамин. К ним относятся консервы, помидоры, шпинат, копчености. Всем детям с бронхиальной астмой назначается индивидуальная диета с исключением аллергенных продуктов. Широко применяется респираторная терапия путем лечения дыхания через дыхание. Это повышает устойчивость больного ребенка к гипоксическим и гиперкапническим состояниям. Самой простой является тренировка дыхания с помощью создания положительного давления в конце выдоха. Это упражнение проводится в любом периоде болезни. Для этого используются выдыхание воздуха в сосуд, наполненный водой, через коктейльную трубочку. После глубокого вдоха ребенок медленно выдыхает воздух. Это упражнение повторяют 4–5 раз в день по 10–15 мин. Для увеличения образования мокроты и улучшения ее отхождения используют диафрагмальное дыхание – упражнение с форсированным выдохом. Кроме этого, применяется специальный комплекс статических и динамических упражнений, циклические методы физкультуры в периоде ремиссии: ходьба с пробежками – «ходьба-бег-ходьба». Детям проводятся массаж и вибромассаж, лечебная физкультура, спленетерапия и горноклиматическое лечение. Из физиотерапевтических средств применяются магнитотерапия, лазерная терапия. Многие процессы, возникающие у детей с бронхиальной астмой, нормализует иглоукалывание. При бронхиальной астме применяется и фитотерапия, но только после консультации с лечащим врачом. Назначаются сборы, содержащие алтей лекарственный, девясил высокий, зверобой, календулу, большой подорожник, солодку голую. ГЛАВА 11. ГЕНЕТИЧЕСКИЕ БОЛЕЗНИ (НАСЛЕДСТВЕННЫЕ ЗАБОЛЕВАНИЯ ГАМЕТОПАТИИ) В ядре каждой клетки тела человека в норме содержится 46 хромосом, содержащих всю наследственную информацию, в каждой половой клетке – по 23 хромосомы. Слияние двух половых клеток, яйцеклетки и сперматозоида, дает образование зиготы, из которой в последствии развивается плод с полным диплоидным (двойным) набором хромосом – 46, характерным для кариотипа человека, который определяет размер, форму, особенности строения тела и внутренних органов. Из них 22 пары составляют хромосомы тела, а 1 пара половые хромосомы – XX у женщин и XY у мужчин. В химическом отношении хромосомы представляют собой структурные образования, в которые в основном входят нити ДНК (дезоксирибонуклеиновая кислота) и белки. Молекулы ДНК имеют двунитчатую структуру. Основу каждой нити составляют азотистые основания и остатки фосфорной кислоты. Обе параллельно идущие нити свернуты спирально, а между ними, как ступеньки в винтовой лестнице, расположены основания: два пуриновых – аденин и гуанин, и два пиримидиновых – тимин и цитозин. На нитях ДНК кодируется информация о последовательности аминокислот в белке. Каждая из 20 аминокислот на нити ДНК имеет свой так называемый триплетный код, т. е. закодирована тремя рядом лежащими азотистыми основаниями – нуклеотидами. Производство белка на основе генетического кода происходит в цитоплазме – жидкой части клетки, окружающей ядро. Одной из функциональных единиц ДНК является ген. Это участок ДНК, на котором закодирована информация об одном из специфических белков структурного характера или фермента (вещество, ускоряющее внутренние процессы в организме). В генетике всеми признается закон, по которому один ген кодирует один белок, в известной мере определяющий один признак. Гены на нитях ДНК располагаются в линейном порядке. Считается, что все хромосомы человека содержат около 7 млн генов, кодирующих все признаки человека. Весь комплекс закодированных признаков составляет генотип человека. Признаки, которые формируются в процессе развития, являются результатом взаимодействия наследственных качеств и внешних влияний которые вместе, составляют фенотип человека. Поэтому генотип и фенотип во многом не совпадают. Каждый ген имеет в своем составе отцовскую и материнскую части. Если отцовский и материнский гены одной пары совпадают по качеству закодированного признака, говорят о гомозиготном состоянии, если же между ними имеются различия, то говорят о гетерозиготном, при котором гены по отношению друг к другу находятся в противоречивой форме. При этом одна часть гена (точнее, один из аммельных генов) может преобладать над другой, и внешние проявления признака будут соответствовать генетическим особенностям преобладающего гена, что получило название доминантного типа наследования. Другая часть гена находится в потенциально скрытом состоянии и может проявиться только в новой зиготе (у ребенка), когда в гамету попадает только рецессивный ген, и в процессе оплодотворения такой гаметы встретится гамета другого пола с таким же рецессивным (скрытым) геном – рецессивный тип наследования. По отношению к некоторым генам возможно и одинаковое проявление активности как со стороны материнской, так и со стороны отцовской частей гена, что определяется как кодоминирование. По кодоминантному типу наследуются четвертая группа крови. В основе наследственных заболеваний лежат изменения генетической информации, которые происходят в результате мутации, т. е. под действием внешних факторов (инфекционные заболевания, облучение). Во время мутации происходит замена одной или нескольких пар азотистых оснований. Изменения могут быть положительными, повышающими жизнеспособность организма, и отрицательными, обусловливающими развитие наследственных болезней. Различают мутации генные (точковые), структурные (хромосомные) и числовые (геномные), при которых изменяется количество отдельных хромосом и хромосомных наборов. С точковыми мутациями обычно связано развитие наследственных болезней обмена, пороков органов и систем. Структурные изменения могут проявляться в виде удвоения отдельных участков хромосом, выпадения ее частей или изменения числа хромосом (генома) в кариотипе организма ведут к развитию хромосомных болезней, для которых характерны множественные пороки развития. Заболевания, развивающиеся в связи с изменениями, возникающими в половых клетках до оплодотворения, могут передаваться по наследству из поколения в поколение. Дефекты информации, возникающие в результате мутаций, в клетках органов и тканей распространяются только на клон клеток, образующихся в результате деления первичной измененной клетки. Установлено неблагоприятное влияние на образование половых клеток возраста родителей. Известно, что хромосомные заболевания у детей от матерей, рождающих после 35 лет, встречаются чаще, чем у детей от более молодых матерей. У матерей в возрасте после 35 лет значительно увеличивается риск родить ребенка с множественными пороками. Также имеется зависимость от возраста отца. МЕТОДЫ ВЫЯВЛЕНИЯ НАСЛЕДСТВЕННЫХ БОЛЕЗНЕЙ Выделяют следующие методы выявления наследственных болезней. 1. Генеалогический метод – один из важнейших методов в генетике, он представляет собой систему изучения заболеваемости в роду с составлением соответствующей родословной. Правильно построенная родословная дает возможность проследить семейные связи, соотношение между лицами женского и мужского пола, заболеваемость и причины смерти отдельных членов семьи в разных поколениях. При генеалогическом исследовании родословная строится не только на основании расспроса, но и на непосредственном обследовании максимально возможного числа родственников. С помощью генеалогического метода можно установить доминантный тип наследования заболевания (у кого он чаще всего проявляется – в некоторых случаях и рецессивный тоже). В этом случае один из родителей также будет страдать данным заболеванием, и будет отмечаться, что это же заболевание имелось у его более отдаленных предков. Если один из родителей при доминантном типе наследования является гомозиготным по данному признаку, то все его дети бывают больными; если родитель является гетерозиготным, что наблюдается чаще всего, то риск рождения больного ребенка снижается в 2 раза. У различных родственников выраженность признаков болезни может быть разной. У отдельных лиц при наличии доминантного измененного гена заболевание может вовсе не проявиться. Такие носители гена остаются практически здоровыми, что связано с неполной распространенностью гена. Выраженность и частота проявлений гена зависят от влияния других генов, перекрывающих неполноценную информацию измененного участка. При рецессивном типе наследования болезни на родословной можно видеть, что одно и то же заболевание обнаруживается только у братьев и сестер больного. У других представителей родословной такого заболевания не отмечается. Родители, как правило, здоровы, но они являются носителями измененного гена, т. е. гетерозиготными. Иногда в таких случаях при составлении родословной удается установить кровное родство родителей. При браках между близкими родственниками (родные брат, сестра) особенно часто встречаются скрытые измененные гены, совмещение которых у ребенка обусловливает развитие наследственного заболевания. При рецессивном наследовании заболеванием в семье может страдать один ребенок из четырех. При исследовании родословных можно заметить, что заболевание, которым страдает ребенок мужского пола, обнаруживается в различных поколениях и только у мужчин, т. е. четко выступает явная передача болезни по наследству у лиц мужского пола. Такое наследование характерно для гемофилии (заболевание крови, при котором нарушается ее свертываемость), цветовой слепоты (дальтонизма) и др. В настоящее время известно более 50 наследственных заболеваний, связанных с полом. Пол определяется половыми хромосомами: женский – хромосомами ХХ, мужской – ХY. Если измененный ген локализуется на Х-хромосоме, то другой, нормальный ген, отвечающий за этот же признак, – на такой же Х-хромосоме у женщины, компенсирует отсутствие или низкую активность фермента, образующегося при считывании информации с измененного участка. Поэтому у лиц женского пола заболевание не проявляется, но 50 % женщин такой семьи будут носителями патологического гена, который передадут половине своих сыновей. У лиц мужского пола, получивших от матери Х-хромосому с измененным геном, дефект не возмещается, и у них развивается заболевание. 2. Биохимико-генетические методы исследования широко применяются в диагностике наследственных заболеваний обмена веществ и других форм. Биохимические методы исследования заболеваний обмена веществ применяются по двум программам. Первая программа называется просеивающей (сканирующей), когда путем простых и быстро выполнимых тестов сортируют всех обследуемых детей на здоровых и, вероятно, больных. Эти программы применяют как для массовых исследований, например, для обследования всех новорожденных на такие наследственные заболевания обмена веществ, как галактоземию, фенилкетонурию, так и для обследования специальных групп детей, занимающихся во вспомогательных школах. На втором этапе у детей, подозреваемых на наследственное заболевание, проводят более целенаправленные исследования, при которых определяют качественно и количественно содержание аномального белка или промежуточных продуктов обмена в крови и моче. На основании результатов второго этапа исследований и ставят окончательный диагноз. Биохимические анализы второго этапа часто отличаются большой сложностью, их выполняют в специальных генетических лабораториях. Биохимическим методам принадлежит главная роль в диагностике наследственных болезней. 3. Цитогенетический метод позволяет установить количественный состав хромосом в ядре клетки и некоторые их морфологические особенности (внешние формы), что имеет решающее значение в диагностике хромосомных болезней. Метод основан на том, что каждая пара хромосом имеет свои особенности, обнаруживаемые при микроскопическом исследовании клетки в стадию деления. Культуру защитных клеток крови и клеток кожи фиксируют в период наибольшей активности, когда происходит размножение клеток. Их окрашивают, исследуют под микроскопом с большим увеличением, фотографируют хромосомы клеток, ядра которых находятся в стадии деления, вырезают и классифицируют. Дальнейшим анализом устанавливают возможные отклонения в структуре и количестве хромосом. Хромосомный анализ необходим: 1) для уточнения диагноза при наличии у ребенка нечетких клинических признаков, характерных для хромосомного заболевания (болезни Дауна, синдрома Шерешевского-Тернера, Клайнфельтера и др.); 2) при врожденных заболеваниях неясной причины с проявлениями, не вписывающимися в известные синдромы; 3) при повторных спонтанных абортах (выкидышах) в ранние сроки, мертворождениях и если в семье уже есть дети с врожденными пороками развития. К цитологическому методу исследования относится и исследование полового хроматина, вещества из которого образуются хромосомы. Для этого используется мазок из снятого шпателем верхнего слоя клеток слизистой полости рта (щеки), который окрашивают ацето-орсеином. У нормальных женщин при наличии двух Х-хромосом одна из них во многих клетках принимает функционально пассивное состояние и обнаруживается в отдалении от клеточного ядра в виде интенсивного окрашивающегося основными красителями пятна (тельца Бара), называемого половым хроматином. У мальчиков половой хроматин в норме встречается не более чем в 5 % клеток, тогда как у девочек он содержится в 20–70 % клеток. 4. Дерматоглифика – метод исследования отпечатков пальцев, ладоней и стоп или непосредственного осмотра кожных складок. При этом в период новорожденности легко могут быть замечены поперечная складка ладони, одна сгибательная складка на мизинце, наличие которых характерно для некоторых хромосомных заболеваний. 5. Микробиологические методы экспресс-диагностики внедряются для профилактического обследования детей, а также для выявления наследственных болезней новорожденных. Удобство микробиологических экспресс-методов в том, что они могут быть внедрены в работу обычных микробиологических лабораторий и позволяют быстро обследовать большие группы здоровых и больных. Исследование новорожденных с их помощью дает возможность рано диагностировать многие заболевания обмена веществ, распространение которых составляет 1: 20 000 родов и чаще. 6. Метод сцепления генов основан на том, что гены, которые близко расположены в одной хромосоме, во время деления половых клеток не разделяются, а передаются из поколения в поколение в сцепленном состоянии (группы сцепления). В таком случае при стертых формах наследственных заболеваний неизмененный ген может свидетельствовать о большой вероятности наличия мутантного гена. Исследование у детей групповой принадлежности крови может явиться важным дополнительным диагностическим фактором. Метод сцепления генов может быть использован также при диагностике гемофилии, миопатии Дюшенна (поражение мышц) и других заболеваний. 7. Пренатальную диагностику проводят во время беременности, при высокой вероятности рождения ребенка с наследственным заболеванием обмена веществ или обусловленного хромосомными изменениями. В таких случаях в первые 20 недель беременности проводят исследования плода на наличие у него наследственного заболевания. Для этого могут быть использованы ультразвуковое сканирование (ультрасонография), контрастная рентгенография и др. В последнее время активно внедряется в практику метод амниоцентеза. Для этого на 13-20-й неделе беременности после установления с помощью ультразвука расположения плаценты делают амниоцентез – извлечение порции околоплодной жидкости с содержащимися в ней клетками кожи плода. В клеточном материале после его выращивания определяются кариотип половой хроматин. Установление диагноза наследственного заболевания является основанием для прерывания беременности. ХРОМОСОМНЫЕ БОЛЕЗНИ Хромосомные болезни у новорожденных встречаются с частотой до 1: 100. Примерно 20 % выкидышей обусловлено хромосомными аномалиями. Это одна из частых причин преждевременных родов и мертворождений. Нарушение в структуре хромосом может произойти на различных этапах развития организма. При нарушениях в одной из клеток в период деления или на более поздних стадиях, только часть клеток организма будет содержать аномальный кариотип. Некоторые из структурных аномалий передаются по наследству. Возможны структурные сбалансированные аномалии, которые не ведут к формированию болезни. Ежегодно в России рождается около 30 тыс. детей с хромосомной патологией. Мертворождения являются результатом хромосомной патологии в 7,2 % случаев, спонтанные выкидыши – в более чем 50 %. Хромосомные мутации могут проявляться утратой части материала или его избытком. Оба вида перестроек вызывают нарушения развития организма. Известно более 100 синдромов, обусловленных структурными перестройками хромосом. Ряд синдромов имеет четко очерченную клиническую картину. Хромосомные болезни развиваются вследствие того, что изменение количества какой-то части генетической информации в сторону ее избытка или недостатка расстраивает ход нормальной генетической программы развития. Также существенно несбалансированное изменение генетической информации. Общая характеристика хромосомных болезней. Для клинической картины заболеваний, связанных с аномалиями аутосом, характерны следующие проявления: 1) проявляются клинически с первых дней жизни; 2) задержка общего физического и психического развития; 3) черепно-лицевые аномалии, аномалии других частей скелета; 4) грубые пороки сердечно-сосудистой, мочеполовой и нервной системы, отклонения в биохимическом, гормональном, иммунном статусе; 5) малая продолжительность жизни. Для заболеваний, связанных с аномалиями половых хромосом, характерно: 1) с рождения могут не проявляться; 2) клиническая манифестация в пубертатном возрасте; 3) нет грубых пороков развития; 4) нарушается половая дифференцировка; 5) продолжительность жизни обычная; 6) интеллект снижен не у всех и незначительно, но имеется своеобразие психики. Хромосомные болезни чаще не наследуются, так как в 90 % случаев являются следствием новых мутаций в половых клетках родителей. Профилактика. Медико-генетическое консультирование, пренатальная диагностика. Лечение. Хирургическая коррекция, социальная адаптация. Из наиболее часто встречающихся хромосомных болезней у новорожденных диагностируются болезнь Дауна, синдромы Патау, Эдвардса; «кошачьего крика», Вольфа-Хиршхорна, Шерешевского-Тернера и др. Болезнь Дауна Болезнь Дауна встречается с частотой 1 на 600–800 новорожденных. Впервые описана Дауном в 1866 г. Это заболевание, при котором было установлено изменение числа хромосом. Вместо 46 было обнаружено 47 хромосом за счет трисомии по 21-й паре. В дальнейшем было выяснено, что у 3–5% больных на первый взгляд кариотип из 46 хромосом, но на одной из хромосом 13-15-й пары «приклеена» дополнительная хромосома из 21 пары, а у 1–2% находят, что у части клеток кариотип нормальный, а в другой части содержится лишняя хромосома из 21-й пары. Дети с болезнью Дауна в 20–30 раз чаще рождаются от матерей в возрасте 35 лет. Однако возможно рождение больного ребенка от здоровой матери, в результате влияния внешней среды на расположение и количество хромосом в половых клетках. Диагноз болезни Дауна у новорожденных может представлять некоторые трудности. Из характерных проявлений болезни в период новорожденности у большинства больных наблюдаются плоский профиль лица с уплощенной спинкой носа, монголоидный разрез глазных щелей, снижение мышечного тонуса, изменения в суставах, снижение таких физиологических рефлексов как глотание, сосание. Также отмечаются широкие кисти и стопы с короткими пальцами, маленькая головка, недоразвитие ушных раковин, высунутый язык, высокое небо, эпикант (кожная складка, закрывающая внутренний угол глазного яблока), аномалии на кистях рук, появляется поперечная складка ладони, одна сгибательная складка на мизинце. Трудности в диагностике в период новорожденности возникают в случаях, когда у ребенка в первые дни отмечаются врожденный отек лица, снижение мышечного тонуса вследствие перенесенного удушья во время родов, пневмония или другие заболевания. В таких случаях вопрос о диагнозе решается после дальнейшего наблюдения и исследования кариотипа. Лечение неспецифическое. Рекомендуются стимулирующая терапия, глютаминовая кислота, аминалон, тиреоидные препараты. Большое значение имеет воспитание навыков самообслуживания. Синдром Патау Болезнь развивается на основе трисомии по 13-й паре хромосом. Для болезни характерны множественные аномалии разных органов и систем. Наиболее частыми являются симптомы: микроцефалия, характеризующаяся значительным уменьшением размеров головы и объема головного мозга, расщепление неба и верхней губы, глухота, слепота, врожденные пороки сердца и др. Обычно дети умирают в первые месяцы жизни. Лечение симптоматическое, т. е. направленное на устранение признаков заболевания, так как устранить причину болезни не возможно. Синдром Эдвардса В основе этого синдрома лежит трисомия по 18-й паре хромосом. Болезнь проявляется множественными аномалиями: микроцефалия, выступающий затылок, недоразвитие нижней челюсти, низкое расположение и деформация грудной клетки, вывих бедра и др. Из пороков внутренних органов часто встречаются врожденные пороки сердца, органов пищеварения, почек. Умственная и физическая отсталость. Чаще дети умирают на первом году жизни. Лечение направлено на устранение нарушений в работе внутренних органов. Синдром «кошачьего крика» Синдром «кошачьего крика» развивается в связи с изменением размера участка хромосомы из пятой пары, с одной стороны она длиннее, чем с другой. Основные пороки при этом: микроцефалия, недоразвитие нижней челюсти, большое туловище, антимонголоидный разрез глазных щелей, косоглазие, косолапость и др. Решающим признаком в постановке диагноза считается наличие специфического плача ребенка, напоминающего мяуканье кошки. Новорожденные мало жизнеспособны. Умирают чаще в первые месяцы жизни. Синдром Вольфа-Хиршхорна В основе синдрома лежит изменение длины хромосомы из четвертой пары. Основные признаки заболевания у новорожденных: большое туловище, клювовидный нос и выступающее надпереносье, деформированные ушные раковины со складками, пучеглазие и колобома радужной оболочки (ее частичное отсутствие), общее недоразвитие во время беременности. Отмечается наличие четырех сгибательных складок на пальцах верхних конечностей. Окончательный диагноз ставят на основании исследования кариотипов. Дети обычно умирают в первые месяцы жизни. Аномалии половых хромосом встречаются значительно чаще, чем отдельные формы хромосомных болезней, связанные с нарушением структуры клеток тела (кроме болезни Дауна). Дети с аномалиями половых хромосом являются жизнеспособными, в большинстве доживают до зрелого возраста, причем физическое и психическое развитие нередко страдает. Синдром Клайнфельтера Синдром Клайнфельтера – одно из самых распространенных хромосомных заболеваний, встречается несколько чаще, чем синдром Дауна. Среди новорожденных мальчиков и взрослых мужчин встречается примерно 1: 500. Среди умственно отсталых частота синдрома достигает 1 %. Диагностика в период новорожденности невозможна, так как никаких характерных особенностей у новорожденных мальчиков не выявляется. О наличии заболевания свидетельствуют лишь аномальный набор половых хромосом (ХХУ) и хроматин-положительные ядра при исследовании мазков со слизистой щеки. Изменения в структуре хромосом возникают в результате нерасхождения половых хромосом у одного из родителей. Дополнительная Х-хромосома в 67 % случаев имеет материнское и в 33 % случаев – отцовское происхождение. С возрастом матери увеличивается вероятность нерасхождения хромосом и возникновения синдрома, но матери большинства больных молодые. Признаки заболевания. В раннем возрасте характерные проявления выражены мало. Однако при появлении аномалий поведения и психических отклонений задолго до явного нарушения полового развития синдром Клайнфельтера всегда следует иметь в виду, когда речь идет о мальчике с задержкой психического развития или с трудностями в области психосоциальных контактов, обучения и школьной успеваемости. Дети с синдромом Клайнфельтера могут быть беспокойными, излишне жизнерадостными, агрессивными, замешанными в антисоциальных действиях (воровство, хулиганство). Нередко проблемы впервые возникают после того, как ребенок пошел в школу. Дети с синдромом Клайнфельтера высоковаты для своего возраста, тонкие, худые, с длинными ногами; однако телосложение может быть и нетипичным. Яички маловаты относительно возраста, но этот признак может отчетливо проявиться только после вступления в подростковый возраст, когда они не начинают расти. Половой член несколько меньше среднего размера, иногда отмечается крипторхизм (отсутствие в мошонке одного или обоих яичек). Подростковый период начинается с опозданием, проявляется недостаточность мужских половых гормонов, но некоторые больные почти полностью подвергаются маскулинизации, у них развиваются вторичные половые признаки противоположного пола. Примерно у 40 % взрослых мужчин с синдромом Клайнфельтера отмечают увеличение молочных желез; волосы на лице у них редкие, так что большинство бреются не каждый день. Постоянные признаки – азооспермия (отсутствие в семенной жидкости жизнеспособных сперматозоидов) и бесплодие. Мужчины с синдромом Клайнфельтера выше среднего роста, склонны к антисоциальному поведению и правонарушениям. Среди них повышена частота заболеваний легких, варикозного расширения вен и рака грудных желез. Варианты синдрома Клайнфельтера. Если число Х-хромосом в кариотипе больше двух, проявления болезни, включая умственное недоразвитие и другие нарушения, выражены резче. Вариант хромосомного набора 43, ХХХХV настолько характерен, что его можно диагностировать в детском возрасте. Больные значительно отстают в развитии, у многих деформированы ушные раковины, короткая шея и типичное лицо с широко расставленными, несколько монголоидными глазами, иногда отмечаются косоглазие, широкий, уплощенный, вздернутый нос и большой, открытый рот. Яички маленькие, иногда не опущены, мошонка недоразвита, половой член очень маленький. Возможны и нередки признаки, заставляющие предположить синдром Дауна, например, короткие, искривленные концевые фаланги пятых пальцев кистей, поперечные складки на ладонях, мышечная слабость. Также могут быть и другие аномалии скелета, в том числе неправильного положение локтевого сустава, что определяет не возможность произвести вращательное движение. На рентгеновских снимках чаще всего отмечают сращение отдельных костей между собой и вывих в локтевом суставе, удлиненную лучевую кость, изгиб позвоночника вперед в поясничном отделе или наличие горба, отставание костного возраста от хронологического. Лабораторные исследования. При подозрении на синдром Клайнфельтера исследуют хромосомный набор у ребенка; такое исследование особенно рекомендовано пациентам детской консультации, клиник для психических и умственно отсталых больных. До вступления в период полового созревания (возраст до 10–12 лет) уровень гормонов, стимулирующих деятельность половых органов, остается в норме. В начале периода полового созревания у мальчиков яички увеличиваются в размерах, однако их рост вскоре прекращается. Уровень стимулирующих гормонов остается высоким, а количество мужских половых гормонов обычно снижено. Отмечается высокий уровень женских половых гормонов, что обусловливает наличие таких женских вторичных половых признаков у мужчин как рост молочных желез, низкий тембр голоса. Методы лечения. Заместительную терапию длительно действующим препаратом тестостерона (мужского полового гормона) начинают в возрасте 11–12 лет. Можно использовать эфир циклопентилпропионата, внутримышечно каждые три недели, постепенно увеличивая дозу. При более позднем начатом лечении, чтобы быстрее достичь нормализации всех процессов, начинают с более высокой дозы и наращивают ее в большем темпе. Синдром Шерешевского-Тернера В 1938 г. Тернер описал женщин с синдромом, включающим недоразвитие женских половых органов, крыловидные складки на шее и искривление в области суставов. И. А. Шерешевский описал тот же синдром в 1925 г. Такие женщины выделяют с мочой большое количество гормонов, стимулирующих деятельность половых органов, и их яичники представляют собой рудиментарные (недоразвитые) удлиненные тяжи, не содержащие половых клеток, но содержащие соединительную ткань, напоминающую ткань яичников. В 1959 г. было доказано, что женщины с синдромом Шерешевского– Тернера лишены одной Х-хромосомы. Единственная Х-хромосома чаще материнского (77 %), а не отцовского (23 %) происхождения. Частота синдрома Шерешевского-Тернера не зависит от возраста матери. Отмечаются сезонные колебания частоты рождения девочек с таким синдромом: 2/3 таких детей рождаются в период с мая по октябрь. Частота синдрома, составляющая примерно 1: 3000 живорожденных девочек, значительно ниже частоты синдрома Клайнфельтера. По-видимому, около 95 % зародышей с хромосомным набором 45, Х не вынашиваются, такой же набор имеет примерно 5-10 % абортированных плодов. Частота мозаицизма – одновременного присутствия в организме двух или более, однотипных клеток, различающихся по структуре (46, ХХ / 45, Х) среди больных с синдромом Шерешевского-Тернера – 25 %, т. е. выше, чем при другой патологии плода. У плодов с хромосомным набором 45, Х, абортированных до 3 месяцев развития, в зачатках половых желез обнаруживаются половые клетки, но позднее они исчезают. У нормального плода примерно на пятом месяце внутриутробного развития число половых клеток быстро уменьшается и после рождения уменьшается вновь с меньшей скоростью. При данном заболевании этот процесс ускорен и проявляется резче. Тяжеобразные яичники содержат только соединительную ткань, иногда обнаруживаются отдельные половые клетки, объясняющие частичное половое созревание. Синдром Шерешевского-Тернера (45, Х) среди новорожденных и девочек школьного возраста встречается с частотой примерно 1: 3000. Девочки рождаются доношенными, но с малой массой и ростом. Уже в период новорожденности у них отмечаются недоразвитие ногтей, короткая шея, но наиболее характерным признаком в этот период является отек конечностей, особенно на стопах и кистях. Задержка развития в раннем возрасте обычно нерезко выражена. На первом году заметно лишь отставание в росте. Из других признаков в дальнейшем отмечаются антимонгольный разрез глазных щелей, деформированные низко расположенные ушные раковины, крыловидная кожная складка на шее в виде перепонки, идущей от роста волос на шее сзади, деформация локтевых суставов и выпуклые ногти на пальцах рук. Нижняя челюсть маленькая, уши оттопырены, высокое готическое небо, широкая грудная клетка, создающая впечатление широко расставленных сосков. Рост больных почти всегда меньше, средний рост взрослых больных составляет 146,3 см. С возрастом отчетливее проявляются пигментированные пятна на коже. Во многих случаях находят сопутствующие пороки развития. Среди сердечно-сосудистых нарушений это чаще всего сужение просвета аорты (у 15 % больных), а на эхокардиограмме – аномалия клапанов аорты у 1/3 больных, однако возможно также повышение кровяного давления неизвестного происхождения. В качестве редкого осложнения отмечают частичное расширение аорты. Примерно у половины больных при рентгеновском исследовании обнаруживают пороки развития мочевыводящей системы, чаще всего подковообразную почку. Характерно часто повторяющееся воспаление уха. Среди больных часто встречаются тугоухость и нарушения восприятия пространства. Появление зоба указывает на поражение щитовидной железы, воспалительное поражение кишечника проявляется болями в животе, ложными позывами к акту дефекации, кровянистыми поносами; повторные желудочно-кишечные кровотечения свидетельствуют о стойком расширении желудочно-кишечных кровеносных сосудов – телеангиэктазиях. Все эти состояния часто встречаются среди женщин с синдромом Шерешевского-Тернера. Внутренние и наружные половые органы построены по женскому типу, но они остаются недоразвитыми. Вторичные половые признаки: оволосение лобка, подмышечных впадин, рост молочных желез, отсутствуют или развиты слабо. Менструации, как правило, отсутствуют. Больные в большинстве случаев бесплодны. При мозаицизме 45, Х / 46, ХХ все перечисленные аномалии встречаются реже и выражены не столь резко. Характерные для периода новорожденности признаки обычно отсутствуют. Крыловидные складки на шее, сужение аорты и отек кистей и стоп бывают редко. Больные низкорослы почти так же часто, как при кариотипе 45, Х, и низкорослость может быть единственным проявлением. Вторичные половые признаки не развиваются как у больных с кариотипом 45, Х, так и при мозаицизме 45, Х / 46, ХХ, в редких случаях некоторого роста грудных желез и даже появления менструаций более вероятен мозаицизм 45, Х / 46, ХХ. Описаны случаи беременности и даже рождения здоровых детей у женщины с мозаличным генотипом. Лабораторные исследования. При подозрении на синдром Шерешевского-Тернера прибегают к анализу хромосом. У небольшой части девочек с характерными признаками синдрома Шерешевского-Тернера выявляют Y-хромосому. Их кариотип отличен от остальных – 45, Х или 45, Х / 46, ХХ. Уровень гормонов, влияющих на развитие половых органов, в крови обычно выше, чем у сверстников, даже в раннем возрасте. В возрасте старше 10 лет содержание гормонов в крови значительно выше, отчетливо повышено выделение их с мочой, но в период до подросткового возраста этот показатель менее надежен. Выделение женских половых гормонов и их количество в крови очень низкое. Реакция гормона роста на стимуляцию нормальная. Рентгенологическое обследование помогает выявить пороки развития сердечно-сосудистой системы и почек. Из аномалий развития скелета чаще всего отмечают укорочение костей стоп и кистей, нарушение минерализации костей, сколиоз и расщепление тел позвонков. У больных и их родственников в большом проценте случаев, примерно у 1/3 обнаруживают скрытый сахарный диабет. Лечение больных проводят совместно с эндокринологами. В любом случае все больные получают лечение гормонами эстроген-прогестеронами, также с их помощью стимулируется рост больного. После 16–18 лет назначаются женские половые гормоны. У больных, имеющих длительную адекватную психосоциальную поддержку, прогноз в отношении нормального образа жизни вполне благоприятный. Синдром трисомии Х Синдром трисомии Х (47, ХХХ) встречается у новорожденных девочек с частотой 1: 1200. Какие-либо признаки аномалии в период новорожденности выявить не всегда удается. При дальнейшем развитии часто наблюдаются отставание в психическом развитии, слабое развитие вторичных половых признаков, полное отсутствие месячных, бесплодие. В ряде случаев женщины регулярно менструируют и способны к деторождению. Предварительный диагноз в период новорожденности можно поставить на основании исследования полового хроматина. ГЕННЫЕ БОЛЕЗНИ Наиболее типичными генными болезнями являются наследственные заболевания обмена веществ или молекулярные болезни. Их развитие обусловлено изменением генов, регулирующих выработку белков. В результате изменений образование специфического белка нарушается или вовсе прекращается. В настоящее время известно более 500 форм таких болезней. Генные болезни условно делят на три группы: 1) развивающиеся в связи с выработкой белковых молекул с неправильной структурой (гемоглобинозы S, C, D и другие, распространенные среди народов Азии и Африки); 2) обусловленные нарушением образования молекулы белка (гемофилия, афибриногенемия, агама-глобулинемия и др.); 3) связанные с нарушением функции белковых молекул (энзимопатии). В основе развития энзимопатий основным является нарушение превращения одного вещества в другое из-за отсутствия выработки или слабой активности фермента. В результате в организме происходит нарушение в обменной цепи – дефицит ряда последующих продуктов обмена и накопление в значительных количествах исходного вещества, вызывающего отравляющий эффект. Один фермент стимулирует лишь одну реакцию превращения вещества и контролируется одним геном. Цепочка обменных превращений часто бывает длинной и сложной, и процессы изменения веществ в ней контролируются многими генами. В связи с этим наблюдаются различные вариации наследственных заболеваний из-за возможных изменений в различных генах, контролирующих отдельные звенья обменного процесса. Например, в обмене аминокислоты фенилаланина наблюдается три генетически обусловленных блока, результатом которых являются заболевания фенилкетонурия, алкаптонурия и альбинизм. Фенилкетонурия (фенилпировиноградная олигофрения) Заболевание встречается в новорожденных с частотой 1: 10 000, наследуется по аутосомно-рецессивному типу (проявляется лишь в части случаев). Обусловлено отсутствием или недостаточной активностью фермента, способствующего превращению аминокислоты фенилаланина в тирозин, который служит исходным веществом для синтеза гормонов щитовидной железы, адреналина. В результате, из-за недостаточной выработки белка, в крови накапливаются фенилаланин и некоторые кислоты, как промежуточные продукты его обмена. Избыток этих кислот и фенилаланина частично удаляется с мочой. Однако в большом количестве они задерживаются в организме и нарушают нормальное развитие ребенка, причем страдают нервная система, головной мозг, что сопровождается умственной отсталостью – олигофренией. Кроме того, в формировании болезни определенную роль играет также нарушение нормального образования тирозина, который является основным материалом для производства гормонов: адреналина и норадреналина. Развитие болезни начинается с первых недель жизни ребенка, но отставание в нервно-психическом развитии становится заметным к 6 месяцам. Уже в раннем грудном возрасте ведущим признаком болезни является олигофрения, быстро прогрессирующая. Отмечаются нарастание общего возбуждения, усиление рефлексов и мышечного тонуса, в части случаев наблюдаются судороги. Среди прочих изменений, связанных с дефектом обмена веществ, отмечается недостаточное окрашивание тканей и органов у больных. Многие из них голубоглазы, имеют, светлую кожу и белокурые волосы. Физические функции запаздывают – ребенок позже начинает сидеть, стоять, ходить. Не проявляет интереса к окружающему, к родителям и другим детям. Не говорит, а при легкой степени болезни речь начинает развиваться после 3 лет. Часто отмечаются неярко выраженное уменьшение размеров черепа и головного мозга, врожденные пороки сердца, костной системы и других органов. Рост и масса обычно удерживаются в пределах возрастных норм. Артериальное давление обычно низкое. Пот больных имеет неприятный «мышиный» запах. Диагноз важно поставить в период новорожденности или в первые месяцы жизни, ибо только в таком случае, используя специальную диетотерапию, можно предупредить развитие болезни на ее начальном этапе. Фенилаланин и продукты его обмена можно обнаружить в крови и моче. Содержание фенилаланина в крови во много раз превышает верхний предел нормы (1,5 мг%). В период новорожденности более точные результаты дает проба Нутрии: микробиологический метод, основанный на влиянии, которое оказывает фенилаланин на рост сенной палочки (увеличивает количество бактерий). В более позднее время, на 2-3-м месяце жизни и позже, ставят пробу Феллинга. При этом к моче больного добавляют 10 %-ный раствор треххлористого железа или смачивают тестовую бумажку «Биофан II». Темно-зеленое окрашивание бумажки или мочи говорит об избытке в ней фенилаланина и промежуточных продуктов обмена этой аминокислоты (фенилпировиноградной, фенилмолочной, фелилуксусной и других кислот). Диагноз подтверждается обнаружением в крови с помощью хроматографии, при которой анализируемый раствор пропускается через колонку, куда помещено вещество, поглощающее различные молекулы с разной скоростью. Благодаря этому методу определялась высокая концентрация фенилаланина (норма для сыворотки крови детей 1–2 мг%). Методы лечения. Необходимо сокращение числа кормлений грудью и назначение диеты, в состав которой входят продукты, содержащие минимальное количество фенилаланина. В настоящее время предложены специальные препараты для лечения фенилкетонурии – берлофен, лофеналоак, минафен, гипофенат, которые удовлетворительно переносятся больными. Дают витамины. При лечении, начатом в позднем грудном возрасте, можно добиться только прекращения дальнейшего прогрессировании заболевания. Алкаптонурия Заболевание, возникающее в результате нарушения обмена фенилаланина и тирозина. В связи с отсутствием необходимого фермента нарушается процесс образования кислот, в результате чего могут поражаться суставы. При этом они деформируются, и нарушается их двигательная активность, из-за разрушения хрящевой ткани. Также отмечается, что кислоты накапливаются в организме и в большом количестве выделяются с мочой. Заболевание редкое. Основным проявлением болезни у детей является потемнение мочи при стоянии на воздухе из-за окисления гомогенизиновой кислоты. На пеленках после такой мочи остаются темно-коричневые пятна. У взрослых кожа окрашивается в желтый цвет. Лечение в детском возрасте не проводится. Взрослым рекомендуется принимать в больших дозах витамин С. Альбинизм Также является наследственной аномалией обмена ароматических аминокислот (фенилаланина и тирозина). Отсутствие фермента тирозиназы нарушает превращение тирозина в диоксифенилаланин, необходимый для образования меланина, кожного пигмента. Кожа таких детей молочно-белого цвета с белесо-желтоватыми волосами. При полном отсутствии меланина отмечаются просвечивание радужной оболочки, светобоязнь, судороги глазных мышц, в виде спонтанных движений глазных яблок. Интеллект обычно остается нормальным, хотя описывают случаи глухоты в сочетании с немотой, эпилепсией, умственной отсталостью. Прямые солнечные лучи у таких детей вызывают выраженное воспаление кожи. Лечения нет. Необходимо охранять ребенка от ожогов прямыми солнечными лучами. Болезнь кленового сиропа Болезнь кленового сиропа развивается в результате отсутствия декарбоксилазы, обеспечивающей нормальный обмен аминокислот: валина, лейцина и изолейцина. Нарушение выработки фермента ведет к накоплению в организме аминокислот и продуктов их распада, отравляюще действующих на центральную нервную систему. Они выделяются с мочой и придают ей специфический запах кленового сиропа. Уже в первые недели жизни у таких детей появляются судороги, рвота, ригидность мышц затылка, в этом случае ребенок не может наклонить голову вперед. При этом заболевание заканчивается смертью ребенка. У детей с мозговыми расстройствами диагноз ставят на основании специфического запаха мочи и хроматографического исследования аминокислотного состава сыворотки крови. Энзимопатия Энзимопатия возникает в связи с недостатком фермента гистидиназы, расщепляющего аминокислоту гистидин. У детей при этом волосы светлые, глаза голубые, отмечаются замедленное развитие речи, неправильное произношение слов, некоторое отставание в физическом и нервно-психическом развитии. Уровень гистидина в крови и моче повышен. При добавлении к моче треххлористого железа медленно появляется зеленое окрашивание, которое стойко держится. Диагноз подтверждается исследованием аминокислотного состава сыворотки крови с помощью хроматографии. Для лечения рекомендуют диету с минимальным содержанием гистидина, проводят витаминотерапию. Болезнь Хартнупа Заболевание связывают с нарушением обмена триптофана, аминокислоты образующей никотиновую кислоту. У больных развиваются изменения, напоминающие пеллагру: покраснения на коже открытых частей тела, однако бывает на поверхности всего тела. Со стороны нервной системы отмечается мозжечковая расстройства в виде отсутствия координации, нарушение движений, иногда нарушается психика, возникают депрессия, страх, галлюцинации. У большинства больных интеллект сохранен, но может быть и прогрессирующая задержка психического развития. Диагноз ставят на основании перечисленных признаков, повышенного содержания триптофана в сыворотке крови. Для лечения рекомендуется никотинамид в комплексе с витаминами группы В. Дефицит ферментов печени Гликогенозы – это болезни, при которых происходит накопление гликогена в печени. Дефицит глюкозо-6-фосфатазы (тип 1а) или глюкозо-6-фосфаттранслопазы (тип 1 в) приводит к значительному снижению уровня глюкозы в крови натощак и через 4–6 ч после еды. В печени – это наиболее важный ферментный комплекс, участвующий в высвобождении глюкозы в процессе гликогенолиза (распад гликогена). Его дефицит приводит к накоплению в печени гликогена и жира, что сопровождается увеличением печени. Даже после короткого голодания раньше, чем высвобождается достаточное количество глюкозы, гликоген превращается в пировиноградную и молочную кислоты. В результате снижение сахара крови сочетается с накоплением в организме кислот, результатом чего является нарушение обменных процессов. У больных уровень глюкозы может быть меньше 5 ммоль/л, а молочная кислота значительно выше нормы. Как правило, у больных детей не отмечается задержки умственного развития или склонности к конвульсиям даже при низких уровнях глюкозы. При недостаточности ферментов, гликоген распадается только на крупные блоки или звенья. Уменьшение выделения глюкозы из печени приводит к снижению сахара в крови, которое в большинстве случаев возмещается усилением образованием гликогена. Для этого состояния характерны увеличение печени и задержка роста. У детей с недостаточностью системы фосфорилаз, стимулирующих распад гликогена печени, увеличивается печень, отмечаются слабость мышц, задержка роста, уменьшение сахара к крови; несколько увеличено количество гликогена в печени (10 % при норме меньше 5 %) и мышцах (1,4 % при норме менее 1 %). Его уменьшение возможно после введения лекарственного средства – глюкогона, что может сопровождаться увеличением уровня глюкозы в крови. Эти и другие дефекты ферментных систем печени, связаны с Х-хромосомой и могут передаваться потомству, как от матери, так и от отца. При гликогенозах вследствие врожденной недостаточности ферментов происходит накопление гликогена в тканях (скелетных мышцах, сердечной мышце) и печени. Различают несколько типов гликогенозов. Первый тип гликогеноза – болезнь Гирке. Это наиболее часто встречающийся тип гликогеноза. Уже в период новорожденности наиболее заметным признаком является увеличение печени, которое нарастает, и печень достигает необычных размеров. Почки также увеличены, селезенка нормальна. Рост и развитие ребенка заметно нарушаются. Уже при кратковременном голодании появляется снижение сахара в крови и накопление кислот. Отложение гликогена в почках особенными нарушениями не сопровождается. Дети отстают в физическом развитии. Рекомендуется частый прием пищи с более высоким содержанием белков. При снижении сахара и повышения кислотности необходимо внутривенное введение глюкозы или бикарбоната натрия. В большинстве случаев заболевание заканчивается смертью, однако часть больных доживает до взрослого возраста. Второй тип гипогликемии – болезнь Помпе. Среди болезней накопления гликогена эта форма является наиболее злокачественной, больные умирают в грудном возрасте. Эта форма составляет почти 10 % от всех гликогенозов. Ведущим признаком заболевания является начинающееся в грудном возрасте увеличение сердца, вслед за которым быстро развивается сердечная недостаточность (одышка, сердцебиение, повышение кровяного давления). Кроме того, характерна мышечная слабость и большой язык. Третий тип гликогеноза – болезнь Форбса. Вследствие отсутствия фермента образуется ненормальный гликоген. Характерные признаки, появляющиеся вследствие ферментного дефекта, схожи с болезнью Гирке, однако обычно более умеренны. И в этом случае печень велика и при голодании снижается уровень сахара в крови. Диагноз гликогенозов ставят на основании обнаружения большого количества гликогена в крови и в мышечных волокнах. При гликогенозе второго типа количество сахара в крови натощак не развивается, пробы с нагрузкой глюкозой и галактозой (больной перед проведением анализов принимает сладкую пищу), а также реакции на введение адреналина и глюкагона нормальные. Лечение направлено на устранение сердечной и дыхательной недостаточности. Галактоземия. Заболевание, связанное с нарушением превращения галактозы в глюкозу. Нарушения возникают из-за отсутствия необходимого фермента, и приводит к накоплению в крови глюкозо-фосфата, отравляюще действующего на организм ребенка. Для заболевания характерна триада признаков: увеличение печени, катаракта и задержка психофизического развития. Заболевание начинает развиваться вскоре после рождения, ибо ребенок с грудным молоком начинает получать лактозу, которая в кишечнике расщепляется на глюкозу и галактозу. Первыми признаками являются рвота, понос, нарастание обезвоживания организма и истощение. Печень увеличивается, в крови накапливается желчный пигмент билирубин, из-за чего кожа и оболочки глаз становятся желтушными. Моча и кал сохраняют нормальную окраску. Уровень галактозы в крови повышается до 200 мг%, и она в большое количестве выводится с мочой, что учитывается при диагностике. Заболевание обычно заканчивается смертью ребенка на первом году жизни. При своевременно начатом лечении, особенно при легкой и среднетяжелой формах болезни, ребенок может развиваться почти нормально. С целью лечения с первых дней жизни и до трехлетнего возраста ребенок должен получать пищу, не содержащую галактозы. Женское и коровье молоко из пищи исключают. Вместе них назначают миндальное молоко, синтетическое молоко, пудинги, рано вводят овощные блюда и мясной бульон. Для грудных детей, используется отечественный лечебный молочный продукт – безлактозный энпит, в котором сохранены все полезные компоненты молока. Из сухого порошка готовят жидкую смесь, стерилизуют кипячением и дают детям с первых дней жизни. Липидозы. Наследственные заболевания, обусловленные отложением жиров в клетках различных органов и тканей. К ним относятся: болезнь Тея-Сакса, болезнь Гоше, болезнь Нимана-Пика и некоторые другие. Все эти заболевания характеризуются скоплением жиров внутри клеток тела. Заболевания проявляются уже на первых месяцах жизни и часто ведут к гибели ребенка в течение первого года. ГЛАВА 12. БОЛЕЗНИ НЕРВНОЙ СИСТЕМЫ ПОЛИОМИЕЛИТ Название заболевания отражает характер и преимущественную локализацию патологического процесса. Греческое слово «полиос» означает «серый», а «миелит» – воспаление спинного мозга. Таким образом, полиомиелит представляет собой воспаление серого вещества спинного мозга. Острый полиомиелит – это заболевание преимущественно летне-осеннее. Наибольшее число заболеваний регистрировалось в июле – октябре. Но в период учащения заболевания полиомиелит наблюдается весной и зимой. Полиомиелит, встречавшийся ранее в условиях умеренного климата в период подъема заболеваемости, отмечался как на Крайнем Севере, так и на юге. До настоящего времени не существует единого взгляда по вопросу о роли различных факторов среды в возникновении эпидемий полиомиелита. Причины и механизмы развития заболевания. Возбудителем заболевания является фильтрующий вирус, относящийся к группе энтеровирусов. Основной путь передачи заболевания – алиментарный. Заражение происходит, как правило, при употреблении зараженных продуктов, загрязненных игрушек, путем прямых контактов. Не исключен воздушно-капельный механизм передачи. Болеют полиомиелитом преимущественно дети в возрасте от 1,5 до 5 лет, реже заболевание отмечается у детей старшего возраста и взрослых. Вирус выделяется, главным образом, с испражнениями больных в течение 2–7 недель и из носоглотки в течение 3–7 дней после начала болезни. Инкубационный период длится от 2 до 30 дней, в среднем 12–14 дней. Но бывают и более короткий или длинный периоды инкубации. После перенесенного заболевания остается стойкий иммунитет. Попадая в организм, вирус интенсивно размножается в слизистой оболочке желудочно-кишечного тракта. Эта фаза обозначается как алиментарная. Отсюда он частично выделяется испражнениями и частично внедряется в кровь (гематогенная фаза). Прорываясь через гематоэнцефалический барьер, вирус проникает в нервную систему, вызывая в ней явления воспаления. Клинические проявления. Клиника полиомиелита очень разнообразна. Клиническое течение полиомиелита можно разделить на четыре периода: 1) общеинфекционный, или препаралитический; 2) паралитический; 3) восстановительный; 4) резидудуальный или период остаточных явлений. Препаралитический период начинается с общеинфекционных симптомов – лихорадочного состояния, общего недомогания, к которым присоединяются признаки поражения желудочно-кишечного тракта (тошнота, рвота, понос) или верхних дыхательных путей (катаральные явления, кашель). Заболевание в этих случаях трудно диагностируется. У некоторых больных появляются менингеальные симптомы: головная боль, сонливость, судороги, напряженность родничков, а у детей старшего возраста симптом Кернига, который может держаться от 2–3 недель до нескольких месяцев. Типичным является симптом скованности позвоночника. Паралитический период развивается при подъеме температуры или при ее снижении обычно в первые 5 дней болезни. Высота температуры бывает различной. Для полиомиелита характерна двугорбая температура, лихорадка. Первый подъем наблюдается обычно на 1-4-й день заболевания. Последующее падение температуры до нормы длится в среднем 2–3 дня. Затем отмечается новый подъем температуры. Как правило, в первое время у ребенка за счет разлитого воспалительного процесса отмечается распространенное нарушение функций в виде параличей всех конечностей, выраженных болевых ощущений и нарушения деятельности мочевого пузыря. Через несколько дней стихают бурные явления и вырисовываются стойкие поражения отдельных ограниченных мышечных групп. Возникающие параличи могут быть различной степени и интенсивности. Двигательные расстройства возникают вследствие поражения головного, продолговатого или спинного мозга, а также вовлечения черепно-мозговых нервов. Параличи при полиомиелите носят характер вялых периферических параличей, отмечается некоторая мозаичность в их распределении. Как правило, поражаются проксимальные отделы конечностей, чаще ног, реже – рук. Восстановительный и остаточный периоды частично сливаются, и разграничить их друг от друга можно лишь условно. Степень восстановления нарушенных функций неодинакова как у отдельных больных, так и у одного больного в различных мышечных группах. Наиболее интенсивное восстановление функций парализованной мускулатуры наблюдается в ближайшее время от начала заболевания. По мере увеличения срока объем восстановительных реакций уменьшается. Наиболее полно восстанавливаются функции мышц с легким нарушением функции. Восстановительный период растягивается на несколько недель, месяцев и даже до 2 лет, и иногда ребенок остается инвалидом. Поскольку полиомиелитом обычно болеют дети, кости которых находятся в состоянии развития и роста, а при полиомиелите нарушается не только трофика мышц, но и трофика костей, то после заболевания наблюдается отставание в росте пораженных конечностей. Больная рука или нога становится не только тоньше вследствие атрофии мышц, но и короче. Лечение. Больной полиомиелитом или подозрительный на это заболевание подлежит обязательной госпитализации в специальный стационар. В препаралитеческой стадии показано применение иммуноглобулина. Необходим строгий покой. Больные нуждаются в тщательном уходе: постель с жестким матрацем, конечности должны находиться в физиологическом положении. Важно проводить систематическую профилактику пролежней. Реабилитационные мероприятия для больного полиомиелитом должны начинаться с первых дней болезни. Покой, тепло, удобное положение способствуют уменьшению глубины параличей и их распространенности. Строгое соблюдение щадящего режима реабилитации необходимо до начала восстановительного периода. О нем свидетельствуют появление признаков восстановления движений и дальнейшее постепенное нарастание их объема. Улучшается общее состояние ребенка, его перестают беспокоить боли в конечностях. В этот период целесообразны тепловые процедуры: горячие укутывания, соллюкс, УВЧ-терапия, индуктотермия на область пораженных сегментов. Электролечение проводят курсами по 10–12 процедур. Назначают массаж с целью улучшения кровообращения, лечебную гимнастику. Вначале выполняют пассивные движения, в основном, для растяжения мышц-антагонистов, улучшения функции суставов, затем активные движения из облегченного исходного положения, исключающего преодоление тяжести конечности. Движения больной может выполнять с помощью медицинского персонала или специальных, облегчающих их выполнение, аппаратов. Постепенно активные движения усложняются, они проводятся без облегчения, затем даже с сопротивлением. Очень важно следить за тем, чтобы у больного ребенка не образовались порочные позы, контрактуры, деформации. Для этого надо постоянно контролировать правильность укладки больного, своевременно назначать ношение специальных шин, следить за осанкой. Через 3–4 недели от начала заболевания больному могут быть назначены антихолинэстеразные препараты, которые облегчают передачу нервных импульсов в синапсах. Назначают витаминотерапию, в основном витамины группы В. Срок лечения в больнице зависит от тяжести процесса, обычно 1,5–2 месяца. Затем больного следует направлять в местный специализированный санаторий. Срок лечения в местном санатории 3, а при необходимости 6 месяцев и более. Здесь при соблюдении режима реабилитации наряду с процедурами, направленными на укрепление общего состояния ребенка, продолжают проводить массаж, лечебную физкультуру, ортопедическое и медикаментозное лечение, что способствует не только восстановлению нарушенных функций, но и предупреждению развития деформаций, контрактур, значительно осложняющих течение заболевания. В местном санатории проводится общеукрепляющее лечение: усиленное, рациональное питание с витаминизацией, климатолечение, включающее максимальное пребывание больных на свежем воздухе, солнечные ванны или общее ультрафиолетовое облучение с постепенно повышающейся дозировкой. На фоне проведения этих мероприятий, необходимых для повышения сопротивляемости и ликвидации явлений астенизации, рекомендуется использовать два лечебных комплекса. Первый комплекс используется при уже образовавшихся у больных контрактурах. Он включает: 1) этапные коррекции с последующей фиксацией конечностей гипсовой повязкой (до устранения контрактур); 2) ортопедическую профилактику (общую и местную) – ежедневно днем и во время сна ребенка; 3) физиотерапию (озокерит или хвойные ванны); 4) массаж, лечебную гимнастику (ежедневно 1–2 раза); 5) медикаментозное лечение (проводится курсами); 6) протезирование. Второй комплекс назначается при отсутствии у ребенка вторичных изменений (контрактуры, деформации). Он включает: 1) ортопедическую профилактику (ежедневно днем и во время сна ребенка); 2) физиотерапию (озокерит, УВЧ-терапия, гальванизация); 3) массаж, лечебную гимнастику (ежедневно 1–2 раза); 4) медикаментозное лечение (проводится курсами); 5) протезирование. Методы лечения в восстановительном периоде заболевания должны быть индивидуализированными. В лечебный комплекс, помимо вышеперечисленных процедур, включают трудотерапию, учебные занятия, мероприятия, направленные на повышение эмоционального тонуса ребенка (занятия в кружках, спортивные игры, праздники, экскурсии), и др. Особенно большого объема восстановительных реакций можно достичь, используя курортную терапию. Лечение на курорте показано детям с последствиями полиомиелита, способным к самостоятельному передвижению и самообслуживанию, при отсутствии у них дыхательных расстройств, а также контрактур и деформаций, требующих исправления в условиях ортопедического стационара. Лечебные мероприятия для больных, перенесших полиомиелит, должны быть направлены, с одной стороны, на восстановление функций пострадавших нервных клеток путем: 1) снятия парабиотических явлений; 2) восстановления биомеханизма пострадавших нервных клеток; 3) рассасывания рубцовых изменений в очагах поражения. С другой стороны, они должны способствовать развитию компенсаторных механизмов у больных. Указанные задачи могут быть успешно разрешены применением грязелечения, радоновых, сульфидных и хлоридных натриевых ванн. Курортное лечение может осуществляться как в санаториях, так и в амбулаторных условиях. Для лечения в амбулаторных условиях направляют больных с легким поражением, без выраженного нарушения опорной функции. На амбулаторное лечение не следует направлять больных с небольшой давностью процесса, когда еще не наступила стабилизация, и частые передвижения могут способствовать развитию деформаций. Срок курортного лечения для детей дошкольного возраста и младшего школьного возраста не менее 2 месяцев. Бальнеогрязелечение необходимо сочетать с: 1) правильной организацией режима; 2) рациональным питанием и витаминизацией; 3) ортопедической профилактикой; 4) лечебной физкультурой; 5) медикаментозной терапией. Режим и питание организуется по общим для детей с заболеваниями нервной системы принципам. Большое значение имеет ортопедическая профилактика. В условиях курорта в связи с необходимостью приема ванн или грязевых аппликаций используют преимущественно ортопедические укладки, фиксирующие гипсовые или пластмассовые лангеты, шины, ортопедические аппараты. Детям с поражением мышц живота, спины, шеи показано пребывание в гипсовой кроватке в свободное от процедур время. Чрезвычайно важной в терапии больных с последствиями полиомиелита является лечебная физкультура. Применение лечебной физкультуры ставит своей целью: 1) улучшение общего состояния больного – физического и психического, – повышение его эмоционального тонуса; 2) укрепление паретичной мускулатуры, повышение моторных возможностей больного; 3) развитие и укрепление необходимых двигательных навыков; 4) развитие заместительной функции за счет мышц-синергистов. Основными средствами лечебной физкультуры являются массаж, пассивные движения, активные упражнения, утренняя гигиеническая гимнастика, лечебная гимнастика, самостоятельные занятия, спортивные упражнения и игры. В лечебный комплекс необходимо включить трудотерапию, которой дети должны заниматься ежедневно. В выборе метода трудотерапии следует руководствоваться особенностями поражения мышц. ПОЛИНЕВРИТ (ПОЛИРАДИКУЛОНЕВРИТ) И МОНОНЕВРИТЫ Заболевания периферической нервной системы у детей встречаются нечасто. Из этих форм ранее всех были известны дифтерийные параличи. Вместе с учащением нейроинфекций было обращено внимание и на более частое проявление полиневритов другой этиологии и невритов отдельных нервов, в особенности параличей лицевого нерва. Полирадикулоневрит – множественное поражение корешков и периферических нервов. Он может возникнуть первично, вследствие воздействия инфекции, или вторично как осложнение ряда заболеваний – дифтерии, дизентерии, мононуклеоза, так называемых больших коллагенозов, вакцинации против бешенства и др. Реже у детей встречаются полиневриты и мононевриты при интоксикациях на почве различных болезней внутренних органов (желудочно-кишечные, болезни крови и др.). В основе патогенеза полиневритов и невритов лежит влияние вредного фактора и реакция на него макроорганизма. Главными являются инфекционные факторы. Клинико-анатомические и экспериментальные данные позволяют считать, что это заражение происходит гематогенным и лимфогенным путем. Возбудитель болезни попадает в кровь и оттуда через гемато-энцефалический барьер проникает в спинномозговую жидкость, а затем движется по периневральным путям периферических и черепномозговых нервов. Важным условием проникновения инфекционно-токсического агента в периферический нерв является нарушение функций его защитных барьерных образований. Дальнейшее продвижение и фиксация вредного агента в различных участках периферического нерва зависит от вирулентности самого агента, его количества, нейротропности и от иммунобиологических свойств организма. При благоприятных для него условиях возбудитель продвигается дальше в дистальном, реже проксимальном направлении. Охлаждение, травмы и другие неблагоприятные факторы содействуют заболеванию. Возбудитель болезни имеет диффузное распространение и у взрослых чаще обусловливает полиневриты; у детей чаще наблюдаются мононевриты. Клиническая картина зависит от того, имеется ли множественное поражение нервов (полиневрит) или поражение одного нерва (мононеврит, радикулит). Полиневрит У детей, как и у взрослых, клиническая картина при полиневритах складывается из чувствительных и двигательных расстройств. Различают субъективные и объективные симптомы. У детей трудно определить объективную картину расстройств чувствительности, но и субъективные ощущения дети не всегда могут точно формулировать. Чувствительные расстройства у детей при полиневрите встречаются почти в 100 % случаев. Субъективные расстройства бывают в виде болей, парестезий и гиперестезий. Боли локализуются преимущественно дистально и имеют характер колющий, стреляющий, в отдельных случаях казуальгический, с ощущением жжения, или характер гиперпатии, которой свойственно крайне неприятное восприятие чувствительных раздражений. Чувствительные расстройства зависят от воздействия инфекционного или токсического агента на воспринимающие чувствительные аппараты эндо– и периневрия. При полиневрите нередко встречается расстройство чувствительности в форме «болевой анестезии», в зонах снижения чувствительности одновременно бывают и боли. Возникающие при давлении боли зависят от повышенно реагирующих болевых аппаратов нерва. Двигательные расстройства состоят из нарушений рефлексов и парезов и параличей. В отдельных случаях эти расстройства преобладают, в других – уступают чувствительным нарушениям. У детей двигательные расстройства доминируют уже в раннем периоде. Расстройства рефлексов относятся также к ранним симптомам и наблюдаются в 100 % случаев полиневрита. На верхних конечностях снижаются рефлексы с двуглавой и трехглавой мышц. В легких случаях снижение или исчезновение сухожильных рефлексов может быть основным симптомом. Поражаются преимущественно дистальные отделы, что проявляется в виде ослабления мышечной силы в кистях и стопах. Рефлекторные и двигательные расстройства, как правило, имеют симметричный характер. Чаще всего они начинаются с ног и затем выявляются на руках. При параличе Ландри с острейшим течением болезни параличи в течение 1–2 суток могут появиться как на ногах, так и на руках. На нижних конечностях поражаются по преимуществу мышцы, иннервируемые малоберцовым нервом, на верхних – мышцы, иннервируемые лучевым нервом. Поэтому у больных наблюдается висячая кисть и стопа. Во время ходьбы стопа свисает – «лошадиная стопа». Тонус мышц в пораженных конечностях снижен. Расстройство рефлекторной деятельности и трофики в связи с поражением симпатических нервов ведет к мышечным атрофиям в дистальных отделах конечностей. Эти дистальные атрофии обусловливают формирование «когтистой» кисти и стопы. Пораженные конечности холодны на ощупь. Кожа их имеет синюшный оттенок, что зависит от нарушения васкуляризации пораженных конечностей. Отдельные формы полирадикулоневрита. Острый первичный инфекционный полирадикулоневрит. Гильен и Баре в 1916 г. описали небольшие вспышки нейроинфекций с клинической картиной полиневрита. Предполагалось, что заболевание вызывается вирусной инфекцией, но вирус до настоящего времени не обнаружен, и поэтому большинство авторов склоняются к представлению об аллергической природе заболевания. Полирадикулоневриты наблюдаются преимущественно у детей дошкольного, младшего и среднего школьного возраста. Заболеванию свойственна сезонность. Чаще полирадикулоневритом болеют в летне-осеннее время. Острый период сопровождается повышением температуры, парестезиями в дистальных отделах конечностей, болями в мышцах, нервных стволах. Постепенно (иногда в течение нескольких дней или 1–2 недель) развиваются вялые параличи дистальных отделов конечностей. Вначале появляется слабость мышц обеих голеней, в связи с которой нарушается походка (больной высоко поднимает ноги при ходьбе, чтобы не цепляться носками за пол). В дальнейшем присоединяется слабость других мышечных групп нижних, а затем и верхних конечностей, преимущественно поражается группа мышц, иннервируемая лучевым нервом. Возможно первоначальное развитие параличей в верхних конечностях. Снижаются, а затем выпадают рефлексы, развивается гипотрофия мышц. Наряду с двигательными расстройствами, появляются нарушения чувствительности. Дизентерийный полиневрит характеризуется субъективными и объективными симптомами. Из субъективных жалоб наиболее частыми бывают парестезии и боли в конечностях и туловище, сопровождающиеся общим беспокойством ребенка. В отдельных случаях эти расстройства могут преобладать над двигательными выпадениями. Последние встречаются в виде дистальных парезов и реже параличей. При дизентерийном полиневрите чаще, чем при других формах, наблюдаются вегетативные расстройства: повышенная потливость, выраженные вазомоторные реакции, изменяется трофика кожи. Течение и исход зависят от динамики дизентерийной инфекции. При своевременном лечении основного заболевания вместе с улучшением общего состояния исчезают и симптомы поражения нервной системы. Для дифтерийного полиневрита характерно поражение черепных нервов. Нарушается функция глотания, появляется носовой оттенок голоса. К этим симптомам присоединяется паралич аккомодации, что выражается в расстройстве чтения и фокусировки вообще. Поражение периферических нервов негрубо выражено, двигательные нарушения достигают степени парезов со снижением коленных и ахилловых рефлексов. Нарушения чувствительности проявляются в виде парестезий в кистях и стопах, легкой гиперестезии, снижения температурной и тактильной чувствительности. Неврологические осложнения возникают, как правило, спустя 2–3 недели после окончания острого периода дифтерии. Парезы и чувствительные нарушения имеют более стойкий характер и могут оставаться в течение многих месяцев или лет. Септический полиневрит встречается у детей разного возраста. В раннем детстве иногда может наблюдаться септический полиневрит на почве септического очага, например, пуповины, с действием токсина на нервную систему. Полиневрит может возникать при септицемии, вызванной стрептококковой инфекцией. Клиническая картина в таких случаях характеризуется обычными чувствительными и двигательными симптомами полиневрита. Течение зависит от основного страдания. Токсический полиневрит наблюдается при отравлении мышьяком, длительном лечении мышьяковыми препаратами. В таких случаях на фоне общих симптомов отравления (боли в животе, рвота) выявляются симптомы полиневрита. Это чаще чувствительный тип неврита с наличием болей и расстройств чувствительности, преимущественно в ногах, со снижением сухожильных рефлексов. Прогноз обычно благоприятный, но восстановление функций может длиться несколько месяцев и даже лет. Лечение детей в остром периоде заболевания проводится в соответствии с первым режимом реабилитации. Основной принцип – щажение, создание оптимальных условий для уменьшения болевого синдрома, предупреждение прогрессирования заболевания, а также перерастяжения мышц и ретракций сухожилий. Больного даже при легких проявлениях заболевания укладывают на твердую постель без подушки (или с очень низкой подушкой). С помощью валиков, мешочков с песком конечностям придается среднефизиологическое положение, которое сводит к минимуму натяжения нервных стволов, способствуя, с одной стороны, уменьшению болевого синдрома, с другой – предупреждению развития деформаций. Назначают анальгезирующие и десенсибилизирующие средства, а при тяжелом течении заболевания – гормональные препараты. Гормональная терапия проводится осторожно. Обычно острый период заболевания длится 1–2, в тяжелых случаях 3–4 недели и более. О начале восстановительного периода свидетельствуют нормализациия температуры, уменьшение болей, улучшение общего состояния, стабилизация, а затем и регресс неврологических симптомов. У больных появляются движения, утраченные в связи с болезнью, уменьшаются чувствительные расстройства, оживляются или появляются отсутствующие рефлексы. С начала стабилизации симптомов заболевания дети переводятся на второй режим реабилитации. Основной задачей в этом периоде является максимальная стимуляция восстановительных реакций. Назначают массаж, лечебную физкультуру в виде сначала пассивных, затем активных движений, теплые ванны, продольную гальванизацию конечностей, электрофорез йода, витаминотерапию, препараты, улучшающие нервно-мышечную проводимость. В зависимости от степени снижения силы мышц конечностей, больных постепенно приобщают к выполнению функций по самообслуживанию. Регресс симптомов в начале заболевания более отчетливый, затем несколько замедляется, однако в ряде случаев в течение 2–3 месяцев нарушенные функции могут полностью восстановиться. В этих случаях для ликвидации астенического состояния показано санаторное лечение, где больному назначают общеоздоровительное лечение, а при необходимости аппаратную физиотерапию – электрофорез, индуктотермию, парафиновые или озокеритовые аппликации, массаж, лечебную физкультуру, медикаментозное лечение. Мононевриты Мононевриты составляют основную массу периферических болезней нервной системы у детей (свыше 75 %). Поражаться может любой периферический нерв, но преимущественно лицевой (до 90 %). Неврит лицевого нерва – одно из самых частых заболеваний периферических нервов. Это связано с особенностями анатомических взаимоотношений лицевого нерва с образованиями, окружающими его. Клинически неврит лицевого нерва проявляется параличом мимической мускулатуры на стороне его поражения. Благодаря гипотонии мышц, складки половины лица сглажены, глазная щель в связи с отвисанием нижнего века расширена, угол рта опущен. При зажмуривании глаз веки не смыкаются, глазное яблоко закатывается вверх и кнаружи. При жевании твердая пища западает в пространство между щекой и десной, жидкая выливается из угла рта пораженной стороны. Становится невозможным надувание щек, не удается свист. Неврит лицевого нерва в большинстве случаев развивается остро среди кажущегося здоровья. Регресс симптомов обычно начинается к концу первой недели заболевания. Восстановление зависит от тяжести процесса и в меньшей степени – от локализации. Медленнее и менее полно восстанавливается функция нерва при поражении ствола. В ряде случаев (7 %) невриты лицевого нерва могут рецидивировать. Рецидивы обычно наблюдаются при врожденной узости костного канала лицевого нерва. Тяжелым осложнением заболевания являются постневротические контрактуры. Они могут возникнуть после неврита любой этиологии. Клинически на стороне развившихся контрактур глазная щель сужена, отчетливо выражена носогубная складка, выявляются фибрилляции, спазматические сокращения. Лечение неврита лицевого нерва у детей в остром периоде лучше проводить в стационарных условиях. Оно должно быть комплексным и включать медикаментозную терапию и физиотерапевтические методы лечения. Рекомендуются сосудорасширяющие средства, спазмолитическая, десенсибилизирующая терапия. Одновременно целесообразно проведение тепловых процедур – УВЧ-терапия, соллюкс. Через 7-10 дней назначают процедуры, направленные на восстановление нервно-мышечной проводимости, предупреждение трофических расстройств в денервированных мышцах. В период реабилитации лечебные мероприятия складываются из общеукрепляющей терапии, лечебной физкультуры, применения более энергичных тепловых процедур, широкого использования медикаментозных средств. Большое значение имеет лечебная гимнастика. Она проводится с учетом общих закономерностей лимфообращения. Больной делает комплекс упражнений, направленных на улучшение общего крово– и лимфообращения, затем упражнения для мышц шеи с целью улучшения лимфооттока по магистральным сосудам из района поражения. Упражнения выполняются в медленном темпе в положении сидя или стоя. Процедура проводится ежедневно в течение всего периода болезни, длительность сеанса 10–15 мин. Старших детей рекомендуется обучать гимнастике для лица, с тем, чтобы проводить ее дополнительно (1–2 раза в день) самостоятельно. Помимо улучшения лимфооттока, в задачу лечебной гимнастики должны входить тренировка мимических мышц. С этой целью рекомендуется комплекс упражнений, которые больной выполняет перед зеркалом, контролируя правильность движений. Комплекс включает приведенные ниже упражнения. 1. Нахмурить брови («рассердиться»). 2. Поднять брови, сморщив брови, сморщив нос, «удивиться». 3. Зажмурить оба глаза. 4. Поочередно прищурить глаза. 5. Потянуть воздух носом в себя, наморщив нос (с закрытым ртом). 6. Оскалить зубы. 7. Подуть, сложив губы трубочкой («погасить спичку»). 8. Отвести губы с закрытым ртом влево и вправо. 9. Посвистеть. 10. Поочередно закусить губу. 11. Поочередно произнести звуки [а], [о], [у], [и], [ю], [в], [ф]. 12. Произносить слова по слогам с акцентом на гласные буквы. Каждое из этих упражнений рекомендуется повторять 8-10 раз в день. Большое значение имеет использование тепловых процедур. Это УВЧ-терапия, индуктотермия, аппликация озокерита, парафина на область пораженного нерва (половину лица) и др. Дополнительно к тепловым процедурам больным назначают электрофорез антихолинэстеразных препаратов. При уменьшении симптомов заболевания больного переводят на амбулаторное лечение до полного восстановления нарушенных функций. Наличие косметического дефекта, связанного с параличом мимических мышц у ребенка, накладывает определенный отпечаток на формирование его личности. В этих случаях спустя 2 месяца после острого периода заболевания ребенка следует направить на грязевой курорт. Курортное лечение является наиболее активным в системе реабилитации. Кроме общеоздоровительных мероприятий, лечебной физкультуры и массажа, основное значение имеет здесь использование грязевых аппликаций. Грязевые аппликации накладывают на пораженную половину лица, область сосцевидного отростка и верхнюю половину шеи. Процедуры назначают через день, температура грязевой аппликации 38–40 °C, продолжительность 12–15 мин. На курс лечения 10–15 процедур. Комплекс I назначается при неврите лицевого нерва и его последствиях. 1. Общеукрепляющие мероприятия (лечебный режим, рациональное питание, климатолечение). 2. Лечебная физкультура. 3. Грязевые аппликации на пораженную половину лица (температура 38–40 °C, продолжительность 12–15 мин, 10–15 процедур) или гальваногрязь (15–20 процедур). 4. Медикаментозное лечение (витамины группы В, антихолинэстеразные препараты, алоэ и др.). Комплекс II назначается детям с невритом лицевого нерва в случаях, осложненных неврастеническим синдромом. 1. Общеукрепляющие мероприятия. 2. Лечебная физкультура. 3. Грязевые аппликации (температура 38–40 °C, продолжительность 12–15 мин, 10–15 процедур) или гальваногрязь (15–20 процедур). 4. Радоновые ванны (10 процедур в чередовании с грязевыми аппликациями при условии приема не более четырех процедур в неделю). 5. Медикаментозное лечение. Комплекс III назначается детям с постневротической контрактурой лицевого нерва. 1. Общеукрепляющие мероприятия. 2. Лечебная физкультура, легкий массаж. 3. Грязевые аппликации на пораженную половину лица (температура 37–38 °C, продолжительность 12–15 мин, 10–15 процедур). 4. Радоновые ванны в чередовании с грязевыми аппликациями при условии приема не более четырех процедур в неделю. 5. Медикаментозное лечение. Очень важным является правильная организация досуга ребенка, привлечение его к участию в работе кружков, к общественной деятельности, отвлекающей его от мыслей о косметическом дефекте, что особенно болезненно переживают дети среднего школьного возраста и подростки. ПОЯСНИЧНО-КРЕСТЦОВЫЙ РАДИКУЛИТ Среди причинных факторов возникновения пояснично-крестцового радикулита у детей можно отметить ангину, ревматизм, грипп и другие вирусные инфекции. Имеют также значение токсикоинфекционные очаги хронического характера: процессы в ухе (отиты), ротовой сепсис, желудочно-кишечные заболевания. В этиологии пояснично-крестцовых болей существенную роль играют различные изменения позвоночника: спондилоартрит, спондилоз, спондилит, травматические поражения (переломы и др.) позвоночника, опухоли позвоночника, люмбализация. Причина частого поражения корешков пояснично-крестцовой области кроется в том, что она представляет наиболее ранимую часть позвоночника. Сами по себе врожденные аномалии не играют важной роли. В зависимости от основного этиологического фактора (инфекция, травма), радикулит может начинаться при наличии или отсутствии общих симптомов. Если заболевание возникает непосредственно в связи с инфекцией, начало обычно сопровождается повышением температуры, обычно в пределах 37,5-38,5 °C. Если радикулит возникает на почве таких инфекций, как грипп или ангина, температура может быть и высокой. Из других общих симптомов при инфекционных радикулитах отмечается чувство недомогания, общая слабость, головная боль, но эти симптомы чаще бывают слабо выражены и могут быть проявлением основного заболевания. На фоне этих общих симптомов появляются неприятные ощущения в пояснично-крестцовой области: чувство «стягивания», «покалывания», «онемения», парестезии. Рано наступают болевые ощущения в ногах. Заболевание чаще возникает внезапно. Для больного ребенка характерна поза: щадя пораженную ногу, он откидывается в противоположную сторону, а больная нога почти всегда несколько согнута. При исследовании больного в кровати можно заметить, что он лежит на здоровой стороне, держа больную ногу в согнутом положении. Движения совершаются с трудом. У части больных можно отметить сколиоз в поясничной области. Если сколиоз обращен выпуклостью в сторону больной конечности, то он называется гомологическим, если же он обращен в здоровую сторону, то гетерологическим. Чаще встречается гомологический сколиоз. Лечение. Если точно установлен диагноз пояснично-крестцового радикулита в остром периоде или же имеется обострение при хроническом течении болезни, то для успешного лечения прежде всего необходимо обеспечить больному покой. В некоторых случай покой и ограждение ребенка от физического напряжения быстро дают благоприятный эффект. Если присоединить к такому режиму тепловые процедуры и болеутоляющие средства, больной быстро поправляется. При тяжелых радикулитах приходится применять различные формы физиотерапии. При выборе лечения необходимо учитывать этиологический момент, который лежит в основе заболевания, форму радикулита (острая, хроническая), стадию заболевания, давность его и индивидуальные особенности больного. Из физиотерапевтических болеуспокаивающих мероприятий следует упомянуть ультрафиолетовые облучения эритемными дозами области поясницы, крестца и ягодиц, а также кожи задней поверхности бедер и голени по ходу седалищных нервов. При заболеваниях ревматической этиологии, в особенности когда установлены изменения позвоночника, рекомендуется выбирать такой курорт, где больной может провести и грязелечение. Лучше всего посылать таких больных на специальные курорты (Пятигорск, Одесские лиманы, Саки, Евпатория). ЭПИЛЕПСИЯ Эпилепсия – это хронически, длительно текущее заболевание, вызываемое различными поражениями центральной нервной системы и проявляющееся в приступообразных состояниях, а впоследствии и характерных изменениях личности. Причины и механизм развития заболевания В отношении эпилепсии не установлены окончательно. В зависимости от внешних условий эпилептический припадок может развиться практически у каждого человека. Любой человек характеризуется определенным порогом судорожной активности, который определяет необходимую для развития приступа силу воздействия на мозг. У подавляющего большинства людей данный порог достаточно высокий, благодаря чему в нормальной повседневной жизни припадков у них никогда не случается. Однако, у небольшой группы людей данный порог находится на довольно низком уровне, настолько, что припадки возникают с определенной периодичностью спонтанно без вмешательства извне. Наиболее распространенные причины заболевания. 1. Наследственные факторы. 2. Нарушения развития мозга. 3. На втором месте среди причин заболевания детского населения являются различные инфекции. 4. Немаловажное значение имеет также травма головного мозга. 5. Нарушение кровоснабжения головного мозга вследствие различных сосудистых заболеваний. 6. Опухоли мозга. Под влиянием всех вышеперечисленных факторов изменяется биоэлектрическая активность головного мозга. Она становится неправильной, непостоянной и периодически слишком сильной. Для такого мозга характерно неожиданное возникновение сильного возбуждения в тех или иных отделах его коры. Оно может быть ограничено отдельным сравнительно небольшим участком либо захватывать оба полушария. В основе всего заболевания лежит дисбаланс, выражающийся в преобладании процессов возбуждения над процессами торможения в нервной системе. Приступ всегда приводит к кислородному голоданию мозга и еще большим нарушениям его функций. Клинические проявления Так же весьма разнообразны, как и причины, их вызвавшие. Основным и наиболее характерным признаком является классический эпилептический припадок, который развивается внезапно и чаще всего без видимых причин. Припадок – это неожиданно возникшее непродолжительное по времени, как правило, много раз повторяющееся, имеющее точные временные границы болезненное состояние. Припадки являются классическим, наиболее характерным и ярким проявлением болезни. Судорожный припадок всегда развивается неожиданно, внезапно. Наиболее характерен так называемый большой судорожный припадок. В его течении принято выделять ряд последовательных стадий: стадия предвестников, ауры, фазы тонических и клонических судорог, постприпадочной комы и, наконец, сна. Предвестники возникают у больного, как правило, за несколько дней или даже часов до наступления самого приступа. Проявляются они в виде возникновения головной боли, чувства неудобства, неудовлетворения собственным состоянием, раздражительности, снижения настроения, понижения работоспособности. Аура (в переводе – «дуновение») является непосредственно началом самого припадка, при этом сознание больного еще не отключается, все происходящее в эту фазу впоследствии достаточно хорошо припоминается. У различных больных аура может быть совершенно различной, однако, у одного и того же больного она всегда одинакова. Это явление непостоянно и наблюдается в среднем у половины больных. Тоническая фаза припадка. Неожиданно больной теряет сознание, все мышцы сильно напряжены. Но при этом судорог еще не возникает. Больной резко падает на пол, почти всегда прикусывает себе язык. Во время падения издается весьма характерный крик, который возникает вследствие прохождения воздух через голосовые связки, которое происходит при сдавлении грудной клетки дыхательной мускулатурой вследствие ее тонического напряжения. Больной перестает дышать, кожа сначала бледнеет, а затем приобретает синюшный оттенок. Происходит непроизвольное мочеиспускание и дефекация. Реакция зрачков на свет совершенно отсутствует. Данная фаза продолжается не более одной минуты, так как при более продолжительном течении может наступить смертельный исход от остановки дыхания. Клоническая фаза. Данная фаза характеризуется развитием классического судорожного припадка. Судороги при этом могут быть различными в зависимости от распространенности и местоположения очага патологической импульсации в головном мозге. Дыхание полностью восстанавливается. Изо рта больного выходит пена с примесями небольшого количества крови. Фаза продолжается в течение 2–3 минут. После постепенного стихания судорог больной погружается в коматозное состояние, которое, в свою очередь, затем переходит в глубокий сон. После пробуждения больной утрачивает память на все события, происходившие во время приступа. В дальнейшем сохраняются некоторые нарушения в виде нарушения ориентации в пространстве, некоторого нарушения речи. Наряду с классическими большими эпилептическими припадками (Grand mal) встречаются также так называемые малые припадки (Petit mal), которые проявляются в непродолжительном по времени, до нескольких секунд, отключении сознания. Больной при этом на пол не падает. Судороги выражены незначительно. Приступ сопровождается бурной реакцией со стороны внутренних органов и кожи. По своим проявлениям очень похож на малый припадок другой вид эпилептиформной реакции – абсанс. Это весьма непродолжительная потеря сознания, при которой никогда не возникают судороги. Лечение Все лечебные мероприятия при эпилепсии, как и при других заболеваниях, можно поделить на группы. 1. Немедикаментозная терапия. Правильная организация режима дня и рациональное питание. Данная группа мероприятий для лечения больных эпилепсией имеет весьма немаловажное значение. Диета больного может быть построена по одному из типов: голодная, бессолевая, с резким ограничением потребления жидкости. 2. Медикаментозная терапия. В настоящее время в продаже имеется огромный спектр различных средств как для выведения больного из приступа, так и для постоянного лечения заболевания. Препарат всегда назначают с меньших доз, которые впоследствии увеличивают. Отмена препарата также всегда происходит постепенно. Решение о применении комбинации препаратов также принимается для каждого больного индивидуально, желательно, специалистом-эпилептологом. В большинстве случаев при длительном постоянно прогрессирующее течение прогноз для больных является неблагоприятным. Однако, в ряде случаев процесс может полностью прекратиться самостоятельно. Вот ряд признаков, по которым можно сделать вывод о том, что исход скорее всего будет неблагоприятен: начало заболевания в раннем возрасте, когда большим генерализованным припадкам предшествуют малые припадки, тенденция приступов к частому повторению, когда у больного в истории заболевания были эпилептические статусы, значительное продолжительное нарушение сознания в промежутке между приступами, наличие приступов не только в дневное, но и в ночное время суток. Доброкачественность и злокачественность течения заболевания определяется еще и распространенностью и местоположением патологического очага в головном мозге. Наиболее благоприятно для больного протекает заболевание с поражением задних отделов правого полушария и наименее благоприятно – передних отделов левого. Прогноз может быть неблагоприятным не только для непосредственно личности больного в плане развития эпилептического слабоумия, но зачастую и для жизни больного. ГЛАВА 13. ДЕТСКИЙ ТРАВМАТИЗМ Сегодня в условиях широчайшего распространения и чрезвычайно обширного спектра антибактериальных препаратов, а также повсеместного проведения профилактических прививок, охватывающего почти 100 % населения, детская смертность от таких заболеваний, как скарлатина, дифтерия, коклюш, корь и т. д. практически сведена к нулю. Это обстоятельство привело к тому, что в структуре летальности среди детского населения на одно из первых мест вышел травматизм. Каждый год от различных травм, аварий, несчастных случаев и дорожно-транспортных происшествий страдает и погибает в несколько раз больше детей, нежели от инфекционных заболеваний, превалировавших в этой категории в прошлых столетиях. Строго говоря, в полной мере детского травматизма избежать невозможно, так как он в известной мере является обратной стороной процесса изучения и познания ребенком окружающего мира и своих собственных возможностей. В наших силах лишь сведение этого явления к минимуму, насколько это возможно, и своевременное оказание пострадавшему ребенку необходимой медицинской помощи для предупреждения развития осложнений и скорейшего восстановления целостности и функций организма. При анализе многочисленных случаев детского травматизма можно заметить его зависимость от пола (мальчики подвергаются воздействию различных травмирующих агентов чаще, чем девочки) и возраста: здесь подразумевается качественный состав всех случаев травматизации. Так, установлено, что у детей первого полугодия жизни значительно чаще, чем у детей других возрастов, отмечаются случаи попадания в дыхательные пути инородных тел и ранения тканей ротовой полости; это объясняется тем, что в этот период рецепторный аппарат слизистой оболочки ротовой полости является доминирующим, и ребенок тянет в рот все, что ему попадается под руку. В годовалом возрасте большинство детей начинает самостоятельно ходить, что создает предпосылки для падений с невысоких предметов и на ровном месте. В позднем дошкольном возрасте с развитием некоторой самостоятельности и повышением уровня любопытства значительно возрастает и вероятность не только механических травм, но и электрических, термических, химических ожогов, а также ранений. В младшем школьном возрасте с изменением образа жизни (школа, прогулки на улице без присмотра родителей) повышается риск попадания ребенка в дорожно-транспортные происшествия, падения с большой высоты. По характеру обстоятельств получения травм и в зависимости от их причин, уместно деление детского травматизма на следующие виды. 1. Родовой травматизм – повреждения костей и мягких тканей новорожденного в процессе родов: часто при неправильном положении, тазовом предлежании плода, наличии у матери общеравномерно суженного таза, наложении акушерских щипцов, выполнении ручных пособий, реанимационных мероприятий. Наиболее часто в ходе патологических родовых актов имеют место переломы ключиц, черепа, плечевых и бедренных костей, может пострадать и головной мозг. Предотвращение родовых травм является задачей врачей родильных домов и акушеров. 2. Бытовой травматизм – повреждения, получаемые в домашних условиях (дом, квартира, лестничная площадка, двор); этот вид травматизма у детей лидирует по частоте и составляет 70 % от всего количества случаев травматизации. Основная ответственность за предотвращение повреждений в быту лежит на родителях ребенка; рациональная организация ухода за детьми, осторожность, ответственность, самодисциплина должны играть ведущую роль в сохранении, укреплении здоровья и предупреждении опасных ситуаций. 3. Уличный травматизм – подразделяется также на транспортный и нетранспортный. 4. Школьный травматизм – получение ребенком повреждений в школе во время перемен из-за нарушения правил внутреннего порядка. 5. Спортивный травматизм – развивается во время спортивных мероприятий; в профилактике этих повреждений особое место занимает организация проведения занятий по физической культуре, соревнований, соблюдение техники безопасности, обучение правилам падения, организация страховки, надежное и исправное состояние спортивного оборудования и инвентаря, благоприятные условия в помещениях для занятий. 6. Прочий травматизм (последствия контакта с взрывоопасными веществами и предметами). По патофизиологическому принципу можно выделить механические поражения (переломы, ушибы, вывихи, растяжения, ранения и т. д.), термические поражения (ожоги и отморожения), электротравмы и отравления. МЕХАНИЧЕСКИЕ ПОВРЕЖДЕНИЯ Переломы Одними из самых частых повреждений в детском возрасте являются переломы, они составляют, по разным данным, от 20 до 25 % среди всех поражений, с которыми пациенты поступают в травматологические пункты. Природой предусмотрены некоторые механизмы предохранения ребенка от переломов: это и развитый, плотный покров мягких тканей, который, как подушка, ослабляет силу удара при падении, и более гибкая и эластичная, чем у взрослых, структура костной ткани из-за меньшего содержания в ней минеральных солей, и некоторые особенности надкостницы, и расположение между метафизом и эпифизом кости эластичного росткового хряща, служащего своего рода аммортизатором. В структуре переломов у детей преобладают нарушения целостности верхней конечности, они составляют 52–57 % всех случаев, за ними следуют повреждения нижних конечностей – 40–45 %, около 10 % составляют переломы костей черепа, 5 % приходится на кости туловища (грудину, ребра и позвоночник). Кроме того, перечисленные выше анатомические особенности костной системы ребенка обуславливают возникновение повреждений, встречающихся исключительно в детском возрасте. На амбулаторное лечение направляются дети с переломами без смещения отломков либо с небольшим смещением, а также с вколоченными переломами. В случае травмы со значительным смещением отломков, повреждением сосудисто-нервных пучков, наличием открытых ранений, тяжелыми повреждениями суставов, множественными и сочетанными повреждениями, пострадавшие подлежат госпитализации в профильное отделение. Важное внимание уделяется адекватному проведению иммобилизации и противошоковым мероприятиям при транспортировке ребенка. В лечении переломов у детей предпочтение отдается консервативному методу ведения, и только в тяжелых случаях прибегают к оперативным вмешательствам. Основным принципом при оказании помощи пострадавшим является скорейшая и максимально точная репозиция отломков. Затем выполняется их фиксация с помощью повязок, гипсовых лангет, возможно применение скелетного вытяжения. Переломы ключицы возникают чаще в ее наружной или средней трети. Как правило, в более раннем возрасте встречаются поднадкостничные переломы, обычно без значительного смещения отломков. У детей старше ясельного возраста чаще происходят полные переломы, и отломки (особенно наружный) под действием мышц и тяжести плечевой кости смещаются. В месте повреждения может отмечаться небольшой отек и покраснение, чтобы уменьшить болевые ощущения или избежать их, ребенок старается щадить руку на стороне повреждения. Первая помощь при переломе ключицы заключается в наложении косыночной или бинтовой повязки для поддержания руки с целью обездвижения ключицы. После проведения репозиции отломки фиксируются восьмиобразной повязкой на 7-10 дней для детей младшего возраста, на 2–3 недели для детей старшего возраста. Манипуляция проводится под местной анестезией. Как правило, заживление и восстановление функций проходит без осложнений. Примерно 1/5 всех переломов верхней конечности составляют повреждения плечевой кости. Они локализуются преимущественно под бугорком, т. е. в области хирургической шейки плеча, что не характерно для аналогичных переломов у взрослых. Травма сопровождается большой болью, конечность может быть укорочена, чаще практически не двигается, хотя некоторые движения возможны при вколоченных переломах. Для определения характера и тяжести повреждения важное диагностическое значение имеет рентгенография в двух проекциях. Суть лечения – фиксация поврежденной конечности с помощью задней гипсовой лонгеты, накладываемой на всем протяжении от лопатки на здоровой стороне до пальцев на пораженной руке. Иммобилизующая повязка снимается через 2 недели у дошкольников и через 2,5–3 недели у детей старшего возраста. Эпифизиолиз возникает только до срока завершения окостенения, обычно у детей младшего возраста. При действии повреждающего фактора эпифиз отрывается и смещается из-за наличия в этом месте зоны рыхлого росткового хряща. Характерно развитие тех же симптомов и признаков, что наблюдаются в случае подбугорковых переломов плечевой кости. В ходе лечения конечность фиксируется гипсовой повязкой Турнера на срок до 2,5–3 недель. В случае значительного смещения отломков их сопоставление проводится в стационаре под общим обезболиванием. На более длительный срок – до 3,5 недель – иммобилизуется конечность при переломе диафиза, который, впрочем, встречается редко; по клинике он схож с эпифизиолизом, однако смещение отломков обычно более резко выражено и представляет большие трудности для их сопоставления и фиксации. На конечность накладывается тыльная гипсовая лонгета от надплечья до основания пальцев. При оказании помощи пострадавшим с переломами верхней и средней трети плечевой кости необходимо предусмотреть возможность травматизации сосудисто-нервных пучков, в частности, лучевого нерва. С этой целью при осмотре, наложении повязок и в ходе дальнейшего ведения обязательно следует проверить пульс, подвижность и чувствительность всей конечности. Три четверти всех переломов плечевой кости составляют повреждения ее дистального конца. Анатомия локтевого сустава, наличие хряща осложняют диагностику и представляют некоторые трудности в лечении. Для уточнения характера повреждения нередко требуется производить дополнительно рентгенограмму здорового сустава. Мыщелковые переломы сопровождаются всеми характерными признаками (боль, отечность, покраснение), но более ярко выраженными, активные движения в этом случае невозможны, пассивные – минимальны. Для лечения накладывается фиксирующая повязка по верхней поверхности плеча до его верхней трети на срок до трех недель, при этом предплечье должно быть согнуто под прямым углом. В течение всего периода лечения важно проведение физиотерапевтических процедур – «соллюкс», УВЧ-терапия, массаж (противопоказан в области локтевого сустава) и лечебная гимнастика для пальцев рук. Часто у детей встречаются переломы головчатого возвышения плечевой кости, они сопровождаются теми же признаками и симптомами, что и мыщелковые повреждения, поэтому заключительным аргументом в постановке диагноза является рентгенологическое исследование. Весьма важным элементом лечения в этих случаях становится точное сопоставление костных фрагментов, так как даже незначительное их смещение чревато впоследствии развитием множества осложнений: аваскулярный некроз, псевдоартроз, воспаления локтевого нерва, деформациия сустава, наличие в нем боковой подвижности, артроз. Если осложнение все же развилось, то необходимо проводить оперативное вмешательство, но не ранее полутора лет после получения травмы. Распространенным видом повреждений является отрыв внутреннего надмыщелка, часто сопровождающийся подвывихом или вывихом в локтевом суставе. Обычно в этом случае боль умеренная, внешне область сустава не изменена, при ощупывании отмечается острая боль и подвижность отломка. Особую осторожность необходимо проявлять при вправлении вывиха: недопустимо ущемление отломка в щель сустава. Лечение – наложение гипсовой лангеты на 2–2,5 недели с последующим назначением физиотерапевтических процедур и лечебной физкультуры. Распространенным осложнением переломов в локтевом суставе являются повреждения нервов, ведущие к нарушению кровоснабжения, питания и развития соответствующих зон и тканей конечности. В 17–20 % случаев при переломах области локтевого сустава отмечается развитие контрактуры Фолькмана: нарушение подвижности пальцев, чувствительности, наличие болезненности и отечности. Контрактуру Фолькмана лечат консервативно и рассматривают ее как подготовку к оперативному вмешательству, назначают физиотерапевтические процедуры, занятия лечебной физкультурой, массаж, внутримышечное введение витаминов группы В, АТФ, галантамина, прозерина; для удержания кисти в положении максимальной коррекции используют наложение специальных шин. Если восстановить форму и функциональную активность кисти таким образом не удается, то прибегают к хирургическим методам лечения: операции Чаклина, Эпштейна-Розова, пластике нервов, укорочению локтевой кости и др. В последующем продолжают применение физиороцедур, массажа. Переломы диафизов костей предплечья являются самыми распространенными – 40 % среди всех переломов. В большинстве случаев повреждаются сразу обе кости (около 70 %). Диагностика таких переломов не представляет особых затруднений: имеют место все характерные признаки повреждения – боль, патологическая подвижность (может отсутствовать при поднадкостничном переломе), хруст. Лечение: под местной анестезией (подкожно введение 10 мл 2%-ного раствора новокаина) проводится сопоставление отломков и иммобилизация на три недели. При качественно проведенной репозиции отломков и фиксации места перелома, постоянном наблюдении за ребенком, контроле пульса, чувствительности и подвижности кисти осложнения развиваются редко. При изолированных повреждениях лучевой кости клиника существенно не меняется, характерно смещение кисти относительно оси предплечья, конечность перегибается в дистальном отделе и принимает форму штыка, вращения кисти вокруг оси предплечья ограничены или невозможны. После сопоставления отломков осуществляется фиксация гипсовой лонгетой в течение 2–3 недель. Перелом-вывих Монтеджа отличается сочетанием перелома локтевой кости и вывихом головки лучевой кости, который очень часто остается незамеченным и распознается только на рентгенограммах локтевого сустава. Репозиция отломков кости и вправление вывиха осуществляются под общим обезболиванием в условиях стационара. В случае развития деформаций, ограничения подвижности, что наблюдается нередко, и при выявлении давнего невправленного вывиха головки лучевой кости необходимо хирургическое вмешательство, которое должно проводиться не ранее, чем через полтора-два года после получения травмы. В течение времени до операции ребенок должен находиться на диспансерном наблюдении с целью отслеживания самопроизвольной коррекции. Травматические повреждения кисти встречаются в 5–6% случаев у детей и расцениваются специалистами как легкие повреждения, однако отношение к ним недостаточно серьезно, дефекты в оказании помощи могут явиться причиной потери функциональности органа. Повреждение возникает, как правило, при падении с упором на ладонь и затрагивает обычно полулунную и ладьевидную кости, нередко поражаются и пястные кости. Ввиду особенностей кровоснабжения кисти иммобилизация при переломах запястья должна продолжаться 5,5–6 недель. При повреждении пястных костей после проведения сопоставления под местной анестезией проводится фиксация от 2 до 3 недель. Для переломов бедренной кости характерны практически те же признаки, что и для повреждений верхней конечности, диагностика их не представляет сложности, однако к лечению их следует подходить очень серьезно, так как при таких травмах часто наблюдаются осложнения в виде аваскулярного некроза, деформаций, артроза тазобедренного сустава. Поэтому лечение проводится длительно (иммобилизация скелетным вытяжением или гипсовой повязкой), после выписки из стационара ребенок должен находиться на диспансерном наблюдении и проходить осмотр специалиста через каждые три месяца в течение первого года после травмы и через каждые четыре месяца в течение второго года. Клиническое течение и диагностика переломов берцовых костей аналогичны вышеописанным случаям повреждений, распознавание их не представляет затруднений, принципы лечения совпадают с таковыми при травмах бедренной кости, и при грамотном их соблюдении осложнений и деформаций не возникает. Исключение составляют остеоэпифеолизы лодыжек, при которых крепитации и отека не отмечается, и они часто не диагностируются. В этом случае происходит неправильное срастание отломков, что влечет за собой деформацию стопы из-за неправильного распределения нагрузки на нее. Травмы позвоночника у детей можно встретить нечасто, однако малая распространенность этой патологии компенсируется тяжестью возможных последствий. Поздняя диагностика переломов, нарушение правил транспортировки, выраженная тяжесть травмы являются причинами развития тяжелых осложнений вплоть до инвалидизации. Наибольшей опасностью при переломе позвоночника является возможная травма (пережатие или разрыв) спинного мозга. Прежде всего больного следует уложить на ровную, твердую поверхность и обеспечить ему покой. Категорически противопоказано положение больного сидя и тем более стоя. Транспортировку таких больных необходимо осуществлять с особой осторожностью. Наиболее подходящая и безопасная транспортировка пострадавшего – в положении на животе, под голову и плечи следует подкладывать подушки. Можно перевозить его и в положении на спине на ровном деревянном щите или досках. Перекладывание пострадавшего должны осуществлять одновременно 3–4 человека, стараясь удерживать туловище на одном уровне во избежание травматизации спинного мозга. При компрессионных переломах позвоночника клинические признаки могут развиваться с опозданием на несколько суток, поэтому целесообразно наблюдение пациента и проведение рентгенологического исследования. Лечение повреждений позвоночника проводится только в условиях стационара, для уменьшения нагрузки на мышцы спины больному придают положение реклинации (исправление деформации позвоночника воздействием силы), назначают также физиотерапевтические процедуры, массаж. По окончании основного курса лечения ребенок должен в течение двух лет находиться на диспансерном учете у травматолога, соблюдать предписанный ему ортопедический режим. Повреждения костей таза часто встречаются при падении с высоты, а также при дорожно-транспортных происшествиях. Выделяют травмы костей таза без повреждения тазового кольца, травмы с повреждением тазового кольца: переломы переднего его отдела, заднего отдела, двойные переломы; травмы вертлужной впадины, травмы с вывихом в лонном или крестцово-подвздошном сочленении. Травмы с вовлечением органов малого таза расцениваются как особо тяжелые. Первые признаки – боль и отечность в месте перелома, ко второму дню может появиться кровоподтек, ребенок не может приподнять пятку над кроватью, попытка сжать гребни подвздошных костей сопровождается резкой болезненностью в месте перелома. В случае повреждения тазового кольца присоединяются признаки шока: падение артериального давления, учащение пульса, ребенок бледнеет, его начинает мучить жажда. Для уточнения локализации и характера повреждения необходимо выполнение рентгенограммы костей таза и тазобедренных суставов. Основная задача при оказании пострадавшему первой помощи – придание ему такого положения, при котором, с одной стороны, его меньше всего будут беспокоить болевые ощущения, с другой – уменьшится возможность повреждения отломками костей внутренних органов. Необходимо уложить ребенка на спину на ровную твердую поверхность, ноги следует согнуть в коленях и тазобедренных суставах, бедра несколько развести в стороны – такую позу называют положением «лягушки», под колени нужно подложить валик из подручной материи. В таком же положении на твердом щите осуществляют транспортировку. Лечение должно проводиться только в стационаре. Больному рекомендуется постельный режим длительностью от 3 до 5 недель на жесткой кровати, ему придается «положение лягушки», под подколенные и тазобедренные суставы подкладывается валик. Если перелом неосложненный, то к 25-му дню наблюдается его консолидация. В тяжелых случаях с вовлечением органов малого таза необходимо проведение противошоковых мероприятий, инфузионной терапии, введение обезболивающих средств, витаминов и других препаратов. При выраженной болезненности проводят блокаду по Школьникову-Селиванову. При разрывах симфиза, переломах с большим расхождением отломков, нарушениях целостности внутренних органов прибегают к оперативному вмешательству. В списке травм, при которых необходима скорейшая госпитализация ребенка, на первом месте стоит черепно-мозговая травма. В младенчестве еще не выработана координация движений, недостаточно развиты защитные рефлексы, поэтому ребенок во время перемещений часто падает, не успевая сгруппироваться, вниз головой, тяжелой относительно тела. В младшем школьном возрасте возможно получение черепно-мозговой травмы при падении с большой высоты (дерево, окно), во время подвижных игр, в дорожно-транспортных происшествиях. Среди анатомических особенностей, играющих роль в состоянии ребенка, получившего такую травму, можно отметить эластичность костей черепа в связи с низкой минерализацией, наличие родничков и резервных пространств в черепе, большой объем субарахноидального пространства и другие. Характерной особенностью при получении ребенком травмы головы является то, что его организм реагирует на повреждение более выраженно по сравнению с организмом взрослого, поэтому после воздействия травмирующего фактора состояние ребенка быстро возвращается к норме, через несколько часов симптомы неврологических нарушений перестают проявляться. Закрытые черепно-мозговые травмы: к этой группе относят травмы без повреждения мягких тканей головы или с повреждениями, не совпадающими проекционно с переломом костей черепа. 80 % всех черепно-мозговых травм у детей приходится на сотрясение головного мозга – одну из наиболее легко протекающих травм. Обязательным признаком сотрясения мозга является нарушение сознания от нескольких секунд до нескольких минут тотчас после воздействия травмирующего фактора. Степень нарушения сознания может быть разной – от легкой оглушенности до сопорозного состояния. В этот период ребенок бледнеет, покрывается потом, нередко бывает рвота (в младенческом возрасте – многократная). Когда сознание восстанавливается, пострадавшие отмечают слабость, головокружение, головную боль, жалуются на сонливость, звон и шум в ушах, при воздействии яркого света появляется или усиливается имеющаяся боль в глазных яблоках, сохраняется тошнота. Потеря памяти на события, предшествовавшие травме, встречается чаще, чем амнезия на события после нее. Чаще отмечается тахикардия и повышение артериального давления, температура остается нормальной. Неврологическая симптоматика вариабельна. Чем меньше возраст ребенка, тем сложнее выявить признаки, подтверждающие наличие сотрясения мозга. При госпитализации (если есть возможность, то сразу же) к месту травмы прикладывают лед, назначают увлажненный кислород, димедрол, витамины группы В, аскорбиновую кислоту. Измеряется давление цереброспинальной жидкости, если оно превышает 180 мм рт. ст., то люмбальную пункцию повторяют через день и проводят дегидратацию. Для этого используют петлевые диуретики (фуросемид), гипертонические растворы, назначают также 25 %-ный раствор магнезии. В течение всего времени пребывания в стационаре должен проводиться контроль гемодинамических показателей. Если через неделю после нагрузки в виде нескольких приседаний не отмечается их отклонения от нормальных ортостатических показателях и состояние пострадавшего не ухудшается, то ребенка выписывают домой и рекомендуют полупостельный режим еще на неделю. Посещение школы разрешается после соответствующего заключения невропатолога. На несколько месяцев ребенок освобождается от посещения уроков физической культуры, также должны быть исключены любые другие тяжелые нагрузки. От 12 до 15 % черепно-мозговых травм составляют очаговые ушибы головного мозга. При этой форме поражения в головном мозге микроскопически определяются очаги размозжений и кровоизлияний. Первое проявление очагового ушиба головного мозга – продолжительная потеря сознания в среднем до часа. Так как фактически развитию признаков ушиба мозга предшествует его сотрясение, то клинические проявления сходны с таковыми при сотрясении головного мозга, только выражены значительнее. Так, при ушибе легкой степени после восстановления сознания в течение недели сохраняются слабо выраженные неврологические симптомы, имеется риск развития субарахноидального кровотечения, деятельность жизненно важных органов не нарушена. При ушибе средней степени тяжести отмечается выраженная неврологическая симптоматика, они сопровождаются легким периодическим нарушением функций жизненно важных органов, острый период протекает тяжело. При ушибе тяжелой степени сознание угнетено вплоть до коматозного состояния, может не восстанавливаться несколько суток, характерны грубые нарушения дыхания, кровообращения и других витальных функций, мозговая симптоматика ярко выражена. При этом часто наблюдается подергивание глаз и головы в сторону, противоположную пораженной стороне, возможно развитие моторной афазии, слуховые галлюцинации и сенсорная афазия встречаются при поражении височной доли головного мозга. При оказании неотложной помощи необходимо обеспечить больному максимальный покой: транспортировать его следует исключительно в положении лежа, нелишним будет назначение успокоительных средств, например, валерианы в таблетированной форме; к голове необходимо приложить холод (грелку со льдом, пакет со снегом, влажную холодную ткань). Если пострадавший без сознания, необходимо освободить полость рта от слизи, рвотных масс, инородных тел. При нарушении дыхания и сердечной деятельности необходимо незамедлительно начать проведение искусственного дыхания. Во время транспортировки возможна повторная рвота, за которой может последовать аспирация рвотных масс и асфиксия, поэтому в течение всего времени транспортировки должен проводиться постоянный контроль состояния ребенка. Транспортировать пострадавших следует в положении лежа, голову нужно обложить ватно-марлевыми подушками или использовать транспортные шины. Иногда пострадавших детей, которые находятся в бессознательном состоянии, фиксируют к носилкам, чтобы предупредить их смещение и вторичную травматизацию во время транспортировки. Другой разновидностью ушиба головного мозга является его диффузно-аксональное повреждение, при этом на микроскопии биоптата можно увидеть разрывы аксонов нейроцитов белого вещества, подкорковых структур, что часто сопровождается точечными кровоизлияниями. Такая травма отличается грубыми и длительными нарушениями сознания (коматозные состояния могут продолжаться несколько суток с момента получения повреждения), тяжелым течением и выраженными симптомами повреждения ствола мозга: может нарушаться реакция зрачков на свет, глаза могут находиться на разном уровне по вертикальной оси. Нередко этим проявлениям сопутствуют нарушения деятельности жизненно важных органов и систем различной степени выраженности: расстройства дыхания (нарушения частоты, ритма и глубины), дисфункция сердечно-сосудистой системы может проявляться гипертензией, отмечается повышенное потоотделение, слюнотечение, нарушается терморегуляция. Коматозное состояние сменяется затем вегетативным: ребенок открывает глаза, но не фиксирует взор на чем-либо, отсутствует слежение за передвижением объектов; эта стадия продолжается несколько месяцев, после чего постепенно наступает некоторое восстановление функций. Тем не менее даже при благоприятном течении могут наблюдаться апатия и безразличие к происходящему вокруг, бездеятельность, неопрятность, нарушения памяти, эмоциональная лабильность, проявляющаяся внезапными вспышками гнева, раздражительностью. Нарушения в экстрапирамидной системе проявляются гиперкинезиями или скованностью, нарушением координации движений. При ушибах головного мозга проводится патогенетическое лечение, направленное на восстановление функций жизненно важных органов, борьбу с шоком. Для устранения явлений дыхательной недостаточности проводится оксигенотерапия, возможно, с интубацией трахеи, сердечную деятельность восстанавливают введением строфантина при сердечной недостаточности. Введение оксибутирата натрия в дозе 50-100 мг/кг показано при психомоторном возбуждении ребенка, возможно также применение 2 %-ного раствора хлоралгидрата per rectum в виде клизмы (15–50 мл, в зависимости от возраста). Отек головного мозга устраняется введением гипертонических растворов глюкозы, магнезии, хлорида кальция или диуретическими препаратами (лазикс – 3–5 мг/кг, новурит – 0,1 мл на каждый год жизни пострадавшего, маннитол для внутривенного введения – 20 %-ный раствор), действие которых более продолжительно. С целью стабилизации гемодинамики и достижения ангиопротективного эффекта сосудов мозга парентерально вводят глюкокортикостероиды (преднизолон – 2 мг/кг, гидрокортизон – 3–5 мг/кг), растворы антигистаминных препаратов: 1 %-ный раствор димедрола, 2 %-ный раствор супрастина, 2,5 %-ный раствор дипразина. Нарушения обменных процессов в тканях головного мозга корригируют применением витаминов группы В, аскорбиновой кислоты, кокарбоксилазы, аденозинтрифосфата. Тщательно контролируется количество полученной (не более одного литра в остром периоде) и выделенной жидкости. Для снижения внутричерепного давления и с диагностической целью периодически выполняется люмбальная пункция. Так как чаще сознание у пострадавшего отсутствует, то питание проводится через зонд. Первые 3–4 недели больной находится на строгом постельном режиме, потом ему разрешается сидеть на кровати, затем через неделю – ходить. Общая продолжительность лечения составляет до полутора месяцев. Распространенным посттравматическим осложнением является сдавление мозга гематомами, течение которых по времени появления клинических признаков разделяют на острое – появление симптомов в течение 3 суток с момента травматизации; подострое – манифестация на 4-14 день с момента получения травмы; хроническое – клинические признаки развиваются в срок от 2 недель до нескольких лет после травмы. Течение сдавления головного мозга тесно связано с предшествующей травмой и требует пристального внимания. Если после временного улучшения и удовлетворительного самочувствия пациента вновь отмечается потеря сознания, возобновляются и прогрессируют неврологические симптомы, следует заподозрить наличие гематомы и тщательно контролировать состояние ребенка, чтобы своевременно принять соответствующие лечебные меры. При разрыве крупных сосудов головного мозга кровь может изливаться в пространство между внутренней поверхностью костей черепа и твердой мозговой оболочкой, где, накапливаясь, она будет поджимать вещество мозга – такие гематомы называют эпидуральными. Они проявляются распирающими головными болями, головокружением, тошнотой и рвотой, затем присоединяются нарушения сознания, неврологическая симптоматика, параллельно нарастают явления геморрагического шока, снижается выраженность рефлексов, в том числе зрачкового. При эпидуральных гематомах по жизненным показаниям выполняется хирургическое вмешательство. При разрыве вен мягкой оболочки и кровоизлиянии в пространство между твердой и паутинной мозговыми оболочками формируется субдуральная гематома. Она может формироваться также при патологии свертываемости крови, резких колебаниях внутричерепного давления после совсем, на первый взгляд, легких повреждений. От эпидуральной гематомы субдуральная отличается более продолжительным периодом восстановления сознания после травмы. Отдифференцировать эти два типа гематом помогают такие методы диагностики, как электро– и эхоэнцефалография, компьютерная томография и каротидная ангиография. Лечением является экстренное оперативное вмешательство. Если наличие или локализация гематомы вызывает сомнения, то для уточнения выполняют фрезерные отверстия. После операции в течение месяца должен соблюдаться постельный режим, в это время проводятся дегидратационная терапия диуретическими препаратами, противовоспалительные мероприятия, коррекция гемодинамических, кислотно-основных, водно-электролитных нарушений, антибактериальная терапия для предупреждения инфекционных осложнений. Кровоизлияния под паутинную оболочку (субарахноидальные) развиваются при разрывах мелких сосудов в месте ушиба мозга о кость, вен субарахноидального пространства, которые идут к продольному синусу. Травма проявляется выраженными менингеальными симптомами, психомоторным возбуждением, спутанностью сознания; при повышении давления спинномозговой жидкости нарастает головная боль, появляется рвота, нарушается деятельность дыхательной и сердечнососудистой систем. Лечение проводят в условиях строгого постельного режима, начинают с прикладывания холода к голове. Затем проводят гемостатические мероприятия – парентеральное введение викасола, 10 %-ного раствора хлорида кальция, эндолюмбальное введение кислорода по 5, затем 10 и 15 мл через 2 дня. Для уменьшения болевых ощущений назначают парентеральное введение от 20 до 30 мл 0,25-0,5 %-ного раствора новокаина. С целью предупреждения инфекционных осложнений применяют антибактериальные препараты. Клинические проявления переломов свода черепа у детей вариабельны и могут даже не манифестировать, однако чаще они выражаются в нарастании неврологической симптоматики, особенно сопровождаемые разрывами сосудов и формированием гематом. Особую опасность представляет внутричерепное смещение костных отломков, наличие которых подтверждается только рентгенологически. Поэтому при констатации у ребенка перелома необходима его срочная госпитализация и операция (срочная в случае смещения отломков в полость черепа более, чем на 1 см, отсроченная на 3 дня с целью обследования и санации цереброспинальной жидкости при смещении отломков от 0,5 до 1 см). При переломах основания черепа, кроме общемозговых симптомов вследствие повреждения твердой мозговой оболочки, имеет место кровотечение и выделение ликвора из носовых и ушных ходов, жидкость накапливается в передней черепной ямке и клетчатке глазницы, образуются гематомы. Такой признак получил название «симптома очков». Проведение рентгенографии в двухнедельный период с момента травмы противопоказано из-за опасности развития стволовых нарушений. Лечение проводится в стационаре консервативными методами: дегидратация, антибиотики широкого спектра. Длительность лечения составляет до полутора месяцев с последующим освобождением от физических нагрузок на срок от 6 до 8 месяцев. Если при травме область нарушения целостности мягких тканей соответствует месту повреждения костей черепа, то такую травму называют открытой; при повреждении только костей она является непроникающей, в случае же травмы твердой мозговой оболочки она будет являться проникающей. Открытые черепно-мозговые травмы возникают чаще при падении с большой высоты головой вниз, в дорожно-транспортных происшествиях, при воздействии самодельного взрывного оружия. Состояние ребенка при такой травме чаще всего тяжелое, сознание отсутствует, жизненно важные функции угнетены, наблюдаются расстройства глотания, терморегуляции, снижены рефлексы. Оказание помощи начинается с первичной хирургической обработки раны, иссечения нежизнеспособных тканей; это мероприятие не проводится в случае коматозного состояния больного, шока, наличия повреждений, несовместимых с жизнью. Затем рану ушивают и на двое суток оставляют резиновый выпускник. Проводится антибактериальная, инфузионная, противовоспалительная терапия. Лечение продолжается в течение 1,5–2,5 месяцев. Затем необходимо длительное диспансерное наблюдением с обязательным посещением невропатолога, окулиста, нейрохирурга и других специалистов. Вывихи В целом вывихи у детей встречаются редко. Чаще всего это повреждение затрагивает локтевой сустав в силу его анатомии. Область сустава деформирована, отечна, болезненна при ощупывании, часто определяется гематома. Необходимо уделять внимание контролю пульса и чувствительности кисти ввиду возможного пережатия между костями сосудисто-нервных пучков. Вправление неосложненного вывиха не представляет для специалиста трудностей, проводится после введения внутрь сустава 1 %-ного раствора новокаина. Если в течение двух недель после получения травмы вывих не вправлен, то ввиду наличия уже сформировавшихся рубцовых изменений в капсуле сустава эффективной может быть только хирургическая помощь в условиях стационара. Вывих плечевого сустава встречается редко, его осложнением может стать эпифизиолиз. Клинические проявления этого состояния аналогичны симптомам при вывихах других локализаций. Вправление вывиха лучше проводить под общим обезболиванием, возможно применение 1 %-ного раствора промедола. После манипуляции рекомендуется произвести рентгенологический контроль и на 2,5–3 недели иммобилизовать руку с помощью гипсовой лонгеты в среднефизиологическом положении. По истечении этого срока показаны физиотерапевтические процедуры и посещение занятий лечебной физкультурой, физические упражнения с упором на руки следует исключить на несколько месяцев. Наряду с вывихом локтевого сустава в возрасте до 5 лет также широко распространен подвывих головки лучевой кости. При этом рука свисает пассивно, попытка активных или пассивных движений вызывает резкую болезненность, чего не наблюдается при ощупывании, внешне область сустава мало изменена. Вправление сложности не представляет и может быть выполнено без обезболивания, в течение 2 дней рекомендуется носить руку на косынке. Вывихи пальцев встречаются редко, чаще всего страдает I палец. Вывих сопровождается сглаженностью контуров сустава, движения минимальны и болезненны. Вправление такого вывиха не представляет сложности и дополнительных манипуляций. Также редко наблюдаются и вывихи в суставах нижних конечностей. Среди наиболее частых – травматический вывих бедренной кости. По направлению смещения головки бедра выделяют передневерхний (надлонный) вывих, задневерхний (подвздошный), передненижний (запирательный), задненижний (седалищный). Основным симптомом является резкая боль, усиливающаяся при пассивных движениях, активные движения невозможны. Для подвздошного и надлонного вывихов характерен симптом «прилипшей пятки» (больной не в состоянии оторвать пятку от плоскости кровати). При подвздошном и седалищном вывихах нижняя конечность ротирована кнутри, при надлонном – кнаружи. При подвзхдошном вывихе за счет смещения головки относительно укорачивается бедро. При надлонном вывихе существует риск пережатия головкой бедра сосудистого пучка, проходящего в пупартовой связке. После вправления вывиха под общей анестезией на 2–3 недели проводится иммобилизация с лейкопластырным вытяжением с применением функциональной шины Балера. Затем в течение полутора лет необходим контроль травматолога для выявления возможного некроза головки бедра. Грудная клетка у детей повреждается только в 3 % всех случаев травматизма. Выделяют закрытые и открытые повреждения (по тому же принципу, что и при классификации черепно-мозговых травм), с преимущественным поражением внутренних органов или костных структур. При падении с большой высоты, в уличных и дорожно-транспортных происшествиях наиболее вероятно получение ребенком травмы грудной клетки и ее органов; в иных случаях такие повреждения имеют место значительно реже. Вследствие нарушения целостности плевры при проникающем ранении грудной клетки острыми предметами либо при сильном ударе о тупую поверхность во время падения, происходит ее разгерметизация. При этом внутрь плевральной полости поступает воздух, легкое на пораженной стороне сжимается и выключается из акта дыхания, что в значительной степени осложнят состояние пострадавшего и может привести к летальному исходу. Такое осложнение называется пневмотораксом. Если раневой канал прямой, воздух свободно поступает внутрь в плевральную полость и наружу, то такой пневмоторакс называют открытым. Его характерные симптомы – кашель (при этом из раны выбрасывается пенистая кровь), синюшность из-за дыхательной недостаточности, дыхание частое, с вовлечением вспомогательной мускулатуры, сердечный ритм сначала урежается, потом с падением артериального давления сменяется тахикардией. Закрытым пневмотораксом называют состояние, когда воздух, проникший в плевральную полость при ранении грудной клетки, из-за плотного спадения внешних тканей не может выйти наружу, при этом характерные признаки выражены неярко. В случае, если направление раневого канала имеет косой ход и воздух проникает в плевральную полость с каждым вдохом, а из-за смыкания тканей при выдохе не может выйти наружу, развивается открытый клапанный пневмоторакс. Опасность его состоит в прогрессивном накоплении воздуха, что приводит к все большему спадению легкого на пораженной стороне и даже смещению органов средостения в сторону здорового легкого, что является весьма неблагоприятным прогностическим признаком. При целостности внешних покровов, но с повреждением тканей легкого и стенки бронха может развиться аналогичное состояние, называемое закрытым клапанным пневмотораксом. При всех видах пневмоторакса во время объективного обследования будет отмечаться в той или иной степени ослабление дыхания над легочными полями с пораженной стороны, перкуторно-гулкий коробочный оттенок или тимпанит. При оказании помощи пострадавшим с открытым пневмотораксом необходимо в первую очередь остановить поступление воздуха в плевральную полость извне, т. е. перевести его в закрытый. Для этого края раны стягивают и плотно смыкают с помощью лейкопластыря, тугого бинтования, накладывают асептическую повязку. Возможно также устремление воздуха в подкожно-жировую клетчатку – такое состояние называется подкожной эмфиземой. Оно определяется при ощупывании, которое сопровождается крепитацией. Неблагоприятным прогностическим признаком является распространение подкожной эмфиземы на область средостения, шеи и лица, что может говорить о поступлении воздуха из травмированного бронха. Нередко в плевральную полость поступает кровь из поврежденных сосудов. Скапливаясь в ней, она также выключает легкое из акта дыхания. Такое состояние называется гемотораксом, характеризуется также ослаблением дыхания в нижних отделах легких (если выслушивание проводится в положении стоя), и, в отличие от пневмоторакса, притуплением перкуторного тона в этой же области. Наряду с характерными явлениями дыхательной недостаточности, свойственными и пневмотораксу, при гемотораксе имеются и признаки нарушения кровообращения в силу уменьшения объема циркулирующей крови при продолжающемся кровотечении. К ним относятся: падение артериального давления, частый нитевидный пульс слабого наполнения, цианоз губ, бледность кожных покровов, головокружение и тошнота, жажда, снижение температуры конечностей. Все вышеописанные проявления, характерные как для пневмо– и гемоторакса, так и для их сочетанной формы (гемопневмоторакса), при яркой степени выраженности в совокупности формируют состояние, называемое плевропульмональным шоком. Редко при мощном воздействии тяжелых предметов исключительно в область грудины возможен ее перелом, затрагивающий обычно место соединения ее рукоятки и тела. Отмечается выраженная острая болезненность в области грудины, подвижность отломков, отечность кожи над местом повреждения; уточняет локализацию и характер поражения рентгенологическое исследование грудной клетки. После местной анестезии 2 %-ным раствором новокаина проводят сопоставление отломков, как правило, без последующей фиксации повязками. В тяжелых случаях, осложненных ранением внутренних органов отломками, значительным их смещением, прибегают к хирургическому вмешательству и скреплению костных фрагментов скобами или шовным материалом. Переломы ребер, в силу их эластичности и упругости благодаря наличию неокостеневшей хрящевой ткани, случаются чрезвычайно редко и являются следствием приложения очень большой силы (падение крупного тяжелого предмета на ребенка, падение ребенка с большой высоты, автомобильные инциденты). В основном, при прорыве сломанным ребром плевры развивается пневмо– или гемоторакс, симптомы которых в клинической картине травмы выходят на первый план, сопровождаемые резкой локальной болезненностью в месте поражения, боль усиливается во время движения, глубокого вдоха, чихания и кашля, поэтому ребенок инстинктивно щадит пораженную половину грудной клетки, пальпация ее тоже болезненна. Все спорные вопросы относительно локализации, характера и тяжести поражения позволяет разрешить рентгенография грудной клетки. При неосложненном варианте течения лечение сводится к купированию боли введением спиртоновокаиновой смеси или проведением межреберной блокады новокаином. Для устранения явлений плевропульмонального шока проводят вагосимпатическую блокаду по А. В. Вишневскому. Если травма осложнена пневмо– или гемотораксом, необходимо проведение плевральной пункции для эвакуации содержимого. В зависимости от пневмоторекса лечение может быть различным. Во избежание развития поздних осложнений повязки не накладывают. Полное выздоровление наступает через несколько недель. Сдавление грудной клетки наблюдается при стихийных бедствиях и других чрезвычайных происшествиях, когда ребенок оказывается зажатым (на уровне грудной клетки) между предметами огромной массы и не может самостоятельно выбраться. В этом случае при сильном давлении на грудь и невозможности сделать нормальный вдох на фоне выраженных явлений стресса отмечается повышение давления в грудной полости и развивается легочная гипертензия. Вследствие этого повышается кровяное давление в венах верхней половины грудной клетки, шеи и головы, часто наблюдаются их разрывы: мелкие кровоизлияния появляются на слизистых оболочках, конъюнктиве глаз, в барабанной перепонке. Не исключено развитие пневмо– и/или гемоторакса, которые в совокупности с асфиксией, стрессовым состоянием могут привести к развитию проявлений шока. При этом необходимо скорейшее оперативное вмешательство. При повышении внутрибрюшного давления может происходить разрыв диафрагмы. Чаще это повреждение возникает с левой стороны, так как справа под диафрагмой расположена плотно фиксированная собственным связочным аппаратом печень. Неосложненный разрыв диафрагмы проявляется, как правило, сильными болями неопределенной локализации, выраженными признаками дыхательной недостаточности. Однако в диафрагмальном дефекте нередко могут быть ущемлены петли тонкого кишечника и даже желудок. Такое состояние сопровождается усилением болей, развитием кишечной непроходимости. Рентгенологическими признаками, помогающими установить топику поражения, являются: нечеткость контуров диафрагмы, смещение органов средостения в сторону здорового легкого, наличие петель кишечника в плевральной полости. Такое состояние требует экстренной операции по низведению поврежденных органов в брюшную полость и устранению дефекта в диафрагме. Закрытая травма органов брюшной полости встречается у детей в 3 % случаев обычно при падении с большой высоты, столкновением с крупным тяжелым объектом, сильном ударе по животу. Такое повреждение при несвоевременной диагностике может стать причиной нарушения функционирования жизненно важных органов, развития перитонита, возникновения внутреннего кровотечения с последующим развитием шока, и привести к летальному исходу. Повреждения могут встречаться в форме: подкапсульных и капсульных разрывов, внутриорганных гематом, размозжения или отрывов органов частично или целиком. Ведущим клиническим симптомом является боль, которая может быть разлитой в случае кровоизлияния в брюшную полость (такое состояние называют гемоперитонеум) или локализованной (в этом случае по ее проекции можно косвенно определить пораженный орган). Для повреждения того или иного органа характерна соответствующая картина: при поражении поджелудочной железы боли носят опоясывающий характер, положителен симптом Мюсси-Георгиевского слева, при разрыве желчного пузыря этот симптом наблюдается справа, возникает болезненная рвота с примесью желчи, при поражении селезенки имеет место признак Вейнерта (локальная болезненность и ригидность мышц в левом боку), при повреждении печени надавливание на пупок резко болезненно из-за натяжения в этот момент круглой связки печени (симптом пупка), при внутреннем кровотечении отмечается бледность кожных покровов, прогрессирующее снижение артериального давления, учащение пульса, сухость языка, при нарушении целостности брюшины и развитии гемоперитонеума отмечаются перитонеальные симптомы (положительный симптом Щеткина-Блюмберга), притупление тонов в отлогих местах живота во время перкуссии, отсутствие перистальтических шумов. Частым общим признаком является снижение подвижности грудной клетки при дыхании и принятие ребенком положения, в котором наименее выражена боль. Необходимо проведение рентгенологического исследования органов брюшной полости с целью определения локализации и характера повреждения, данные лабораторных анализов в первые часы после травмы малоинформативны. Если конкретный диагноз не оставляет сомнений, то незамедлительно проводят оперативное вмешательство. В случае необходимости уточнения диагноза пациент остается под наблюдением, во время которого проводятся противошоковые мероприятия, на живот помещается грелка со льдом. Реже при падениях и столкновениях встречаются повреждения почек, они могут быть проникающими (с разрывами чашечно-лоханочной системы, паренхимы и капсулы), в этом случае моча изливается в прилежащее к поврежденной почке пространство, и непроникающими (капсула не повреждается). Поражение почек характеризуется тремя основными симптомами: болью тупого приступообразного характера по типу колики, появлением крови в моче (гематурия), что может сохраняться до полутора недель после травмы, и припухлость области поясницы. Как можно быстрее при подозрении на повреждение почек следует выполнить внутривенную урографию, почечную ангиографию, если эти методы оказались неинформативными, выполняют ультразвуковое исследование почек. В общем анализе крови в первые часы можно обнаружить увеличение количества лейкоцитов, которое значительно увеличивается при развитии урогематомы (излитии мочи и крови в близлежащие ткани). При непроникающих травмах с сохранением целостности капсулы почки лечение консервативное с назначением постельного режима, проведением гемостатической терапии и применением антибактериальных препаратов для предупреждения присоединения инфекции. При проникающих повреждениях почек необходимо хирургическое вмешательство с целью ликвидации урогематомы, иссечения нежизнеспособных тканей и ушивания органа с обязательным дренированием паранефральной клетчатки. При разрывах мочевого пузыря мочеиспускание чаще отсутствует, больной испытывает сильнейшую боль. При внебрюшинных разрывах, возникающих в основном вторично при переломах костей таза, может наблюдаться выбухание над лоном и в паху, обусловленное излитием мочи в полость малого таза и забрюшинное пространство. При внутрибрюшинных разрывах мочевого пузыря, встречающихся чаще при столкновениях и падениях и полном пузыре, к боли присоединяются явления перитонита: напряжение мышц брюшной стенки, положительные симптомы раздражения брюшины. Перед операцией проводят цистографическое исследование; после ушивания стенки пузыря и санации брюшной полости (если имелся перитонит) проводят постановку уретрального катетера для отвода мочи или накладывают цистостому. Разрывы уретры случаются чаще у мальчиков, когда сила удара или столкновения приходится на область промежности. Если произошел разрыв только слизистой оболочки, а внешние слои уретры не повреждены, то такой разрыв называют непроникающим, для него характерны частые позывы к мочеиспусканию, которое сопровождается болью; при нем показано консервативное лечение: постельный режим и пункционное опорожнение пузыря, либо капиллярная цистостомия. Для проникающих повреждений уретры, когда разрыв происходит по всей толщине ее стенки, кроме сильной боли, типично выделение крови из нее (уретроррагия), наличие гематомы в промежности и задержка мочи. Излитие мочи в клетчатку малого таза чревато развитием флегмоны. Для предотвращения этого осложнения после ушивания уретры и наложения цистостомы проводят дренирование близлежащих клетчаточных пространств. ОТМОРОЖЕНИЯ Поражения, обусловленные воздействием низких температур, могут встречаться не только в северных районах и не только зимой, но и в другие времена года и в южных широтах (например, при воздействии сухого льда). Ведущую роль в процессе развития отморожений играет продолжительный спазм артериол вследствие воздействия низких температур, затем в них развивается тромбоз, что усугубляет тяжесть нарушения местного кровообращения в тканях и может привести к некрозу. Изменения в тканях под влиянием холода носят неравномерный характер: участки некроза чередуются с зонами относительно неизмененных тканей, это обуславливает мраморный оттенок поверхности кожи. Только спустя некоторое время после согревания можно определить глубину и площадь поражения тканей. Это приводит к необходимости выделения в развитии отморожений II периодов. I – латентный (дореактивный) – для этого периода поражения характерно побледнение кожи, снижение температуры (гипотермия) части тела, наиболее подвергшейся воздействию низкой температуры, вследствие прекращения кровообращения и нарушения обменных процессов в пораженных тканях теряется их тактильная и температурная чувствительность, значительно притупляется болевая. Тяжесть описанных проявлений тем выше, чем больше продолжительность действия поражающего фактора. II – реактивный – этот этап начинается после согревания тканей и сопровождается возникновением отеков пораженных участков, довольно быстро там развивается воспаление и может присоединиться вторичная инфекция, тяжесть состояния при отсутствии своевременной помощи быстро нарастает. По характеру ответных патофизиологических процессов в отмороженных тканях при согревании можно более точно судить о глубине и площади повреждений. После согревания клиническая картина может проявляться по-разному, и степень ее варьирует в соответствии с продолжительностью тканевой гипотермии. Отморожения классифицируют в соответствии с характером вызвавшей их причины на 4 класса, каждый из них имеет свои клинические особенности. 1. Отморожение, развивающееся при воздействии сухого мороза: при этом страдают преимущественно открытые или периферические участки тела, где происходит застывание клеточной протоплазмы, а затем развивается некроз или дегенерация тканей. 2. При долговременном воздействии чередования сухого тепла и влажного холода возможно развитие повреждений тканей по типу «траншейной стопы», в таких условиях из-за нескоординированных сосудистых реакций значительно увеличивается отдача тепла, и происходит отморожение тканей даже при температуре воздуха выше нуля. Такой феномен встречается в весеннее время при прогулках в легкой непрочной обуви по еще не прогревшейся сырой почве, длительной работе в саду и т. д. При этом вазомоторные и нервно-трофические расстройства способны привести к развитию некроза тканей, влажной гангрены и сепсиса. 3. При локальном воздействии на тело предметов с низкой температурой имеют место контактные отморожения, возникающие во время непосредственного контакта с различными металлическим предметами: инструменты, ключи, замки, трубы, полозья саней, пряжки на одежде и т. д., поражаются в основном покровы верхних конечностей, но возможны и контактные отморожения других участков и даже слизистых (например, языка). 4. Синдром ознобления. Он подразумевает под собой совокупность симптомов хронического отморожения в основном открытых частей тела (пальцы кистей рук, щеки, нос, губы, уши), возникает часто в ходе систематического непродолжительного воздействия нерезких охлаждении. Основные проявления этого синдрома – отеки, синюшность, чувство покалывания, зуда, бегания мурашек на участке пораженной кожи. В далеко зашедших, запущенных вариантах течения на коже развиваются трещины и язвы, присоединяется вторичная инфекция. Часто ознобление развивается у людей, уже перенесших отморожения в прошлом. Классификация отморожений по степеням I степень: при непродолжительном воздействии низких температур вследствие нарушения кровоснабжения изменяется активность метаболических процессов в тканях, происходит нарушение иннервации и чувствительности, однако явления эти выражены умеренно, и омертвения тканей не происходит. Из-за поражения нервных окончаний больные часто ощущают покалывание, жжение, зуд, возможны колющие боли в участках, подвергшихся поражению, эти участки становятся мраморно-белыми и холодными из-за нарушения притока крови. Описанные явления при своевременном согревании быстро подвергаются обратному развитию и проходят через несколько дней, более длительно сохраняется расстройство чувствительности в пораженных зонах по типу гиперестезии. II степень: типично развитие отека и омертвения кожи вплоть до росткового слоя. На синюшной коже прогрессируют отечные явления, которые позже преобразуются в пузыри, заполненные прозрачной или белесоватой жидкостью. Чем больше выраженность отеков, тем более сильные боли испытывает пострадавший. Лечение отморожений II степени длится не менее трех месяцев. III степень: в ходе продолжительного воздействия низких температур на ткани в них происходят необратимые изменения, разрушаются клеточные структуры и стенки сосудов, развивается омертвение всех слоев дермы и подкожно-жировой клетчатки. При этом содержимое пузырей на коже принимает геморрагический характер, болевая симптоматика менее выражена по силе и продолжительности из-за быстрого отмирания нервных окончаний. Кроме того, омертвевшие участки тканей могут вторично инфицироваться и нагнаиваться, что значительно утяжеляет состояние пострадавшего. Дефекты тканей при некротизации заживают в течение 1–2 месяцев. IV степень: в ходе чрезвычайно длительного воздействия очень низких температур необратимые разрушения тканевых структур затрагивают не только все покровные слои, но и подлежащие ткани и кости. В основном отмораживаются периферические части тела, в которых негусто развита сеть кровеносных сосудов, небольшое содержание жировой ткани, но высокое содержание воды (лицо, стопы, уши, нос и т. д.). Отморожения I пальца стопы занимают первое место в списке холодовых повреждений по частоте, за ними следуют отморожения пальцев кисти. К факторам, способствующим развитию отморожений и увеличивающим их тяжесть, следует отнести: 1) продолжительность действия холода; 2) повышенная влажность воздуха; 3) ветреная погода в холодное время года; 4) промокшая одежда и обувь; 5) повышенная потливость ног; 6) наличие кровоостанавливающего жгута, перетягивающего конечность; 7) сдавливание тесной обувью (одеждой) конечностей, что ведет к нарушению кровообращения в них; 8) истощение; 9) физическое утомление; 10) нервно-психическая подавленность; 11) кровопотеря; 12) шок. Диагностика. Диагностика глубины и площади поражения в реактивный период представляет значительные трудности. Более точный диагноз возможен только после появления демаркационной полосы, однако ее можно наблюдать не ранее 10-12-го дня. Для ранней диагностики возможно удалить пузырь: в случае, если раневая поверхность остается нечувствительной к болевым раздражениям и не кровоточит при уколе и насечке, значит, уже развился некроз всех слоев кожи. Поздним признаком глубоких степеней отморожения считается наличие рентгенологических признаков различных форм остеопороза, фаз секвестрации кости и изменений в суставах. Первая помощь. Основное мероприятие первой помощи при отморожениях в скрытом периоде – незамедлительное восстановление температуры и кровообращения в подвергшихся поражению тканях, согревание пострадавшего; необходимо снять влажную одежду в утепленном помещении и заменить сухой. При этом не стоит торопиться, чтобы вторично не травмировать ткани вследствие отрывания примерзшей одежды от кожи пострадавшего. Затем незамедлительно проводят мероприятия по согреванию тела больного как снаружи (прикладывание грелок, укутывание пледами, включение обогревательных приборов), так и изнутри (прием теплой пищи и жидкости). Для того чтобы восстановить кровообращение в пораженных зонах, их растирают ватой со спиртом или сухими руками, сочетая с осторожным массажем этой области. Когда кожа потеплеет и примет розовую окраску, следует наложить спиртовую или асептическую повязку с толстым слоем ваты. Ни в коем случае нельзя растирать пораженные участки тела снегом, так как из-за этого тело дополнительно охлаждается, кроме того, возможно нанесение микротравм. Активное согревание отмороженной конечности в воде проводят постепенно, погружая ее в воду не теплее 24 °C, затем в течение 20–30 мин температуру повышают до 36–40 °C, массируя конечность от периферии к центру и проводя активные движения в пострадавшей конечности. После отогревания и восстановления кровообращения на конечность накладывают утеп-ленную асептическую повязку. Применение настойки йода, красящих веществ, жиров и мазей противопоказано, так как это представляет трудности при осуществлении местного наблюдения за кожей и осложняет обработку отмороженной поверхности. Врачебная помощь. Оказывается в основном в реактивном периоде и заключается в наложении спиртовых или спиртоглицериновых, асептических повязок, иммобилизации конечности, введении столбнячного анатоксина и антибиотиков. Основная задача, преследуемая при оказании помощи в скрытом периоде – остановить воздействие низких температур, поэтому лечение носит неотложный характер и сводится к сочетанию местного и общего согревания. Операции и местные методы лечения не применяются из-за неопределенности глубины, распространенности отморожения. Чаще всего после отогревания применяют спиртовые и сухие асептические утепленные повязки. Хорошо зарекомендовало себя применение футлярных новокаиновых блокад конечностей по Вишневскому, они благотворно влияют на восстановление кровообращения и улучшают питание тканей. В реактивном периоде возможно сочетание как местного лечения, так и хирургического. На гранулирующие поверхности накладывают мазевые повязки (в том числе масляно-бальзамическую повязку по Вишневскому), которые способствуют регенерации и благоприятствуют разрастанию эпителия. Если пузыри не загрязнены и не повреждены, то их не прокалывают. Оправдано применение в ранние периоды внутривенного или внутриартериального введения спазмолитических средств, а также антикоагулянтов и декстранов. Консервативное лечение отморожений представляет собой комплекс тепловых воздействий физиопроцедур: применяют грелки и водяные ванны, электросветовые ванны, дарсонваль, индуктотерапию, электрофорез, ультрафиолетовое облучение, парафин в сочетании с лечебной физкультурой и массажем. При отморожении IV степени и иногда и при отморожении III степени основным методом лечения является хирургическое вмешательство: выполняется рассечение, иссечение нежизнеспособных тканей. Иссечение производят с небольшим отступом от демаркационной линии. Иногда при отморожении IV степени для того, чтобы сохранить конечность или увеличить длину культи при ампутации, предварительно применяют тангенциальную остеонекрэктомию (по плоскости). Первичные ампутации при отморожениях противопоказаны. Экстренные ампутации проводят лишь тогда, когда развились тяжелые осложнения: анаэробная инфекция, сепсис. При необходимости в целях укорочения сроков лечения раневую или гранулирующую поверхность закрывают местными тканями, свободным кожным лоскутом или лоскутом на питающей ножке. При развитии гнойно-воспалительных процессов в отмороженном участке и интоксикации их лечат по общим правилам гнойной хирургии. К местным часто встречаемым осложнениям относятся лимфадениты, лимфагиты, абсцессы, флегмоны, рожистое воспаление, тромбофлебиты, невриты, остеомиелиты и др., их лечение проводят согласно общепринятым хирургическим методам. Общими осложнениями являются сепсис, столбняк, анаэробная инфекция и др., все эти осложнения нередко приводят к летальным исходам. ПЕРВАЯ ПОМОЩЬ ПРИ УКУСАХ ЗМЕЙ Несмотря на то, что количество пострадавших от укусов змей у нас невелико, необходимо принимать определенные меры предосторожности, следует тщательно следить за обувью, избегать хождения босиком в районах, где водятся ядовитые змеи, ибо чаще всего укус наносится в ногу. Нужно уметь отличать ядовитых змей от безвредных, уметь оказывать при необходимости пострадавшим первую помощь. Отличить ядовитую змею от неядовитой можно не только по внешнему виду пресмыкающегося, но и даже по характеру нанесенного укуса. Ядовитая змея оставляет на коже след в виде двух крупных округлых ран, куда был впрыснут яд, между которыми в два ряда располагаются маленькие точки – следы от мелких зубов. В отличие от ран, оставленных ядовитой змеей, отметины после укусов неядовитых змей (полоза, удавчика) выглядят как четыре ряда очень мелких точек. Все яды змей по механизму действия разделяют на 2 группы: 1) яды, действующие на кровь (щитомордник, степная гадюка, гюрза) – возникает сильная боль, пораженный участок тела краснеет, развивается отек, повышается или понижается температура, может отмечаться лихорадочное состояние, в моче, кале появляется кровь, больного мучают приступы рвоты. В тяжелых случаях пострадавший надолго лишается трудоспособности, а иногда и гибнет; 2) яды, действующие на центральную нервную систему (кобра): острой боли и отечности на месте укуса не наблюдается. Вскоре наступает слабость, развивается ригидность мышц, парализуются конечности, мышцы губ и горла; отнимается язык, затрудняется дыхание, возможна потеря зрения. Укусы ядовитых змей сопровождаются различными последствиями: решающими факторами, определяющими тяжесть состояния, являются состав яда и его количество, попавшее в ткань. Часто после укуса на месте поражения образуются глубокие, трудно поддающиеся заживлению раны, края которых позже изъязвляются. Кроме того, даже через несколько месяцев после выздоровления человек может испытывать сильные боли в пораженном месте. Имеет значение и место укуса. Опасно, если укус нанесен в грудь или лицо. Серьезную опасность представляет попадание яда прямо в крупный кровеносный сосуд, так как в этом случае скорость распространения яда по организму возрастет в несколько раз, и состояние больного резко ухудшится. Главное средство в лечении укусов змей – введение специальной сыворотки, которую приготавливают из крови лошади. Однако далеко не всегда есть возможность ее использования, поэтому первостепенную важность принимает первая помощь: 1) перетянуть жгутом пораженную руку или ногу, жгут накладывается значительно выше места укуса, необходимо успеть поизвести его наложение максимум за 20 мин, в противном случае эффективность его резко уменьшается; 2) промыть рану, смыть яд на ее краях спиртом, водкой или водой, рассечь место укуса крестообразным разрезом для того, чтобы яд вышел из раны, предварительно следует прокалить на спичке лезвие бритвы или перочинного ножа; 3) отсосать кровь, выдавить яд путем сжимания краев раны между пальцами. Не следует отсасывать кровь из ранки в том случае, если во рту имеются какие-либо ранки, царапины, язвочки, повреждения слизистой и т. п., так как в этом случае сам пострадавший или человек, пришедший ему на помощь, отравится ядом; 4) забинтовать рану, снять жгут. Затем пострадавшему следует обеспечить полный физический и эмоциональный покой. Для того чтобы удалить из организма остатки яда, следует поить больного чаем или кофе, это поддерживает также деятельность сердца. В лечебном учреждении необходимо как можно скорее ввести пострадавшему антизмеиную сыворотку, ее инъекция эффективна в течение 8 ч с момента укуса. Медикаментозная терапия включает в себя поддержание работы сердца, дыхания. Проводят подкожные инъекции 0,1 %-ного раствора адреналина с 1 %-ным раствором новокаина. Иногда применяется для подкожного впрыскивания 5 %-ный раствор эфедрина. Возможно также введение внутривенно 1 %-ного раствора пилокарпина, 10 %-ного раствора хлористого кальция. При тяжелом отравлении змеиным ядом показано проведение гемотрансфузии. Исследователь Г. И. Ишунин сообщает, что, помимо указанных выше лекарственных средств, под кожу или внутривенно нужно ввести 500-1000 кубических сантиметров изотонического раствора хлористого натрия – это будет способствовать усилению мочеотделения и, следовательно, удалению яда из организма. Большое значение при лечении укушенных ядовитыми змеями имеет и своеобразная психотерапия, заключающаяся в успокоении больного и заверении в благоприятном исходе. ПОВРЕЖДЕНИЯ ОРГАНА ЗРЕНИЯ Глаза в силу своего поверхностного расположения чрезвычайно уязвимы, а тяжесть их поражения во многом определяется потребностью их постоянного функционирования. Если у пострадавшего имеется большое количество различных повреждений, но ни одно их них не может быть признано непосредственно угрожающим жизни, травмы, потенциально влекущие за собой потерю зрения, определяются как основные ввиду того, что слепота – наиболее тяжелая форма инвалидности. Повреждения глаз по степени тяжести разделяются на три категории. К поражениям легкой степени относятся: 1) попадание инородного тела на конъюнктиву или в поверхностные слои роговицы; 2) ожоги век и глазного яблока I–II степеней; 3) гематомы и несквозные ранения век (без повреждения свободного края); 4) миотическая форма легкого поражения ФОВ; 5) нерезко выраженный конъюнктивит после действия отравляющих или радиоактивных веществ; 6) временное ослепление или офтальмия при воздействии светового излучения ядерного взрыва, лазерных дальномеров. Поражениями средней тяжести считают: 1) поражения отравляющими веществами с явлениями резко выраженного конъюнктивита и незначительным помутнением роговицы; 2) разрыв или частичный отрыв века без большого дефекта ткани; 3) непрободное ранение глазного яблока; 4) ожоги век и глазного яблока II–IIIА степени; К категории поражений тяжелой степени относят: 1) прободное ранение глазного яблока; 2) контузия глазного яблока со значительным повреждением (более 50 %), понижением зрения (из-за повреждения хрусталика, разрывов внутренних оболочек, отслойки сетчатки, внутриглазных кровоизлияний); 3) ранения век со значительным дефектом ткани; 4) ранение глазницы с повреждением костей и экзофтальмом; 5) ожог глазного яблока со значительным помутнением роговицы (по типу матового стекла, фарфоровой пластинки) или поражением дренажной системы глаза и глазного дна; 6) тяжелое поражение роговицы отравляющими веществами; 7) ожог век и конъюнктивы IIIБ-IV степеней. Первая медицинская помощь 1. При поражениях глаз различными отравляющими веществами, техническими жидкостями необходимо быстро, обильно промыть глаза водой. Во время промывания необходимо раскрыть глазную щель. 2. При механических повреждениях на раненый глаз следует наложить повязку. Если имеет место прободное ранение либо тяжелое поражение глазного яблока, то с помощью повязки необходимо закрыть не только пострадавший, но и здоровый глаз. Подобная бинокулярная повязка, которая выключает из зрительного процесса здоровый глаз, обеспечивает покой поврежденному глазу. Врачебная помощь 1. Необходимо определить, нет ли деформации глазного яблока, кровоизлияний по конъюнктиву, раневых дефектов в роговице или склере, измельчения или углубления передней камеры, примеси крови к камерной влаге, деформации зрачка; если такие повреждения есть, необходимо незамедлительное оперативное лечение, которое заключается в устранении обнаруженных дефектов, устранении из глаза и полости глазницы инородных тел, некротизированных тканей (размозженный хрусталик, полувытекшее стекловидное тело), ушивании дефектов склеры и роговицы микрошвами, накладываемыми через всю их толщу. Ни в коем случае нельзя вправлять оторванные внешние оболочки в глаз спустя 6 ч после их отрыва и более – эти ткани не приживутся, кроме того, это утяжелит состояние пострадавшего из-за присоединения вторичной инфекции. Для предотвращения инфекционных осложнений целесообразно как можно более раннее местное применение антибактериальных средств, для рационального выбора препарата с учетом чувствительности к нему микроорганизмов желательно выполнение посевов из раны в ранние сроки. Эти мероприятия предотвратят нагноительные явления и будут способствовать заживлению ран. Основным методом лечения при ожогах глазного яблока является удаление нежизнеспособных тканей, в случае тяжелых ожогов – скорейшая операция по пересадке роговицы, склер или выполнение пластики собственными тканями. Отечные явления при ожоговом хемозе снимаются при надсечении конъюнктивы по косым меридианам. Неотъемлемой составляющей лечения больных с поражениями глазного яблока является терапия антибиотиками. В силу сложностей строения и функционирования зрительного анализатора, тяжести возможных последствий, ведение больных с различными травмами глазного яблока представляется нелегкой и ответственной задачей, поскольку необходимо учитывать множество факторов. Поэтому для совместного ведения пациентов целесообразно приглашать оториноларингологов, неврологов и челюстно-лицевых хирургов. 2. Для извлечения инородного тела после капельной анестезии 0,25 %-ным раствором дикаина хирург пробует снять инородное тело тампончиком, смоченным 0,2 %-ным раствором левомицетина, а если это не удается, подкапывается под него иглой от шприца. Если в роговице имеются множество инородных тел, то удаляют только самые поверхностные. После извлечения инородных тел закладывают 5 %-ную левомицетиновую мазь. Делают монокулярную повязку на 1–2 дня. 3. В случае попадания в глаза различных химических веществ тактика будет меняться в зависимости от агента по принципу нейтрализации: ожоги кислотами промывают не менее получаса с помощью 2 %-ного раствора бикарбоната натрия, при попадании в глаза щелочи пользуются 2 %-ным раствором борной кислоты. Если в глаза попали частицы фосфора, их удаляют с помощью пинцета или вымывают струей воды, затем в конъюнктивальный мешок закапывают несколько капель 1 %-ного раствора медного купороса, а примочки из его 5 %-ного раствора прикладываются на кожу век. Запрещается наложение мазей при ожогах фосфором. Для повышения эффективности промываний после предварительной капельной анестезии (0,25 %-ным раствором дикаина) веки разводят, а струю воды (или нейтрализатора) из резинового баллона или шприца направляют поочередно то в верхний, то в нижний свод конъюнктивы. 4. В случае поражения органа зрения ультрафиолетовой радиацией (офтальмии) для устранения светобоязни в глаза закапывают 0,25 %-ный раствор дикаина или 1–2%-ный раствор новокаина, процедуру повторяют несколько раз, на веки накладываются примочки с холодной водой, на 1–2 дня больному выписываются темные очки для защиты от ультрафиолетовых лучей. По истечении этого срока при правильном лечении зрение нормализуется. ОЖОГИ Термические поражения – довольно частое явление в детском возрасте, нередко они приводят к инвалидности и смертельным исходам. Ожоги составляют 1/5 среди всех бытовых травм, требующих лечения в условиях стационара. Наиболее часто ожоги у детей встречаются вследствие воздействия жидкостей высокой температуры (горячая вода, молоко, суп), ожоги от пламени встречаются реже, еще реже – химические ожоги. Чаще термические поражения получают дети в возрасте до 3 лет. Тяжесть состояния после получения ожога зависит от нескольких факторов: степени ожога – чем выше степень, больше площадь ожоговой поверхности и меньше возраст, тем тяжелее будет состояние пострадавшего и тем хуже прогноз. В клинике ожоговой болезни принято выделять IV фазы. I – фаза ожогового шока длится у детей несколько часов, возможно ее продление до двух суток. В случае, если ребенок возбужден, активно предъявляет жалобы, остро реагирует на боль, кричит, говорят об эректильной фазе течения; в противном случае, если ребенок заторможен, адинамичен, почти не реагирует на внешнюю обстановку и не жалуется, констатируют торпидную фазу. Ведущий симптом – боль, вследствие потери жидкости уменьшается объем циркулирующей крови и развиваются явления шока: понижается артериальное давление, пульс учащается, нитевидный, ребенок бледнеет, испытывает сильную жажду, снижается количество выделяемой мочи, присоединение тошноты и рвоты говорит о тяжелой интоксикации продуктами распада. Остро развившиеся явления шока при несвоевременном проведении лечебных мероприятий быстро прогрессируют и приводят к смерти в первые же сутки. II – фаза острой токсемии: ведущую роль играют признаки отравления продуктами распада поврежденных тканей, нарушения белкового и водно-солевого обменов, характерна гипертермия, типично увеличение гематокрита, повышение вязкости крови за счет потери жидкости. III – фаза септикопсемии: характеризуется тем, что к явлениям интоксикации присоединяются признаки присоединения вторичной инфекции, ожоговые поверхности нагнаиваются из-за снижения защитных сил организма, все регенеративные процессы затормаживаются, может развиться сепсис. IV – в фазу реконвалесценции начинают преобладать процессы заживления и восстановления, ожоговые раны рубцуются. Классификация ожогов по степеням I – выраженная гиперемия, отечность и болезненность кожи в месте поражения, первые два признака исчезают, если на пострадавший участок надавить пальцем. II – появление на коже пузырей с прозрачной жидкостью, плотных, напряженных, болезненных. IIIА – наблюдается коагуляция белков и гибель сосочкового слоя в верхних отделах. IIIБ – полное омертвение всего эпителиального слоя, дермы и росткового слоя. IV – глубокие поражения, обугливание мягких тканей и костей. Для определения площади ожоговой поверхности существует много методов, наиболее распространен метод девяток, согласно которому, площадь поверхности головы ребенка равна 9 %, руки – 9 %, площадь поверхности ноги равняется 18 %, спины – 18 %, груди и живота вместе – 18 %, половых органов – 1 %. Неотложные мероприятия, проводимые на догоспитальном этапе 1. Прекратить воздействие поражающего фактора (вытащить пораженного из огня или отвести подальше от источника распространения высокой температуры, потушить горящую одежду, удалить ее с поверхности тела осторожно, чтобы вторично не повредить ткани, не причинить боль. 2. На ожоговые поверхности необходимо наложить стерильные повязки, чтобы предотвратить попадание в пораженные ткани микроорганизмов, в особенности гноеродной микрофлоры, – присоединение бактериального компонента не только ухудшает состояние больного, но и затрудняет и замедляет процесс его лечения и реабилитации. Повязка может быть пропитана растворами антисептиков, например, спиртовым раствором, раствором марганцовки или риванолом, раствор фурацилина уступает им по антисептическим свойствам, но тоже может быть применен. 4. Во избежание вторичного инфицирования раневых поверхностей, нельзя прокалывать пузыри, пытаться промывать раны и смазывать пораженные участки мазями, маслами и жирами – это осложнит течение посттравматического периода. 5. Учитывая значительные потери жидкости при получении ожогов, необходимо восполнить их, до прибытия специалистов пострадавшему следует обеспечить питье (простая вода, крепкий чай, кофе). 6. Важным мероприятием в оказании помощи пострадавшему с ожогами тела является профилактика болевого шока, а именно обезболивание. С этой целью в первые минуты после получения ожогов оправдано применение наркотических анальгетиков, таких как промедол, стадол, морфин, трамал, омнопон. 7. При транспортировке пораженного следует учесть необходимость фиксации его конечностей, в особенности обожженных частей его тела во избежание их излишней травматизации и для предупреждения образования стяжек на раневых поверхностях, что в дальнейшем может стать причиной разрывов, нарушения подвижности, образования грубых рубцов, шрамов. Для этого конечности иммобилизуются в положении максимального разгибания поврежденной поверхности. Противошоковые мероприятия в условиях больницы 1. Проведение наркоза смесью кислорода и закиси азота. 2. Инфузионная терапия введением внутривенно растворов поли– или реополиглюкина из расчета 10–15 мл/кг массы тела. 3. Введение анальгина: 50 %-ный раствор 0,2 мл/кг. 4. Промедол 1 %-ный раствор 0,1 мл/кг (не более 1 мл). 5. Дроперидол 3 мг/кг/сутки, доза разделяется на 4 приема. 6. Супрастин 2 %-ный раствор 2 мл/кг. В дальнейшем продолжают инфузионную терапию, исходя из состояния пострадавшего. Показано введение глюкозоновокаиновой смеси от 100 до 200 мл в эректильную фазу и применение полиглюкина в торпидную фазу. При необходимости в тяжелых случаях лечение дополняют оксибутиратом натрия, глюконатом кальция, витаминами, кардиотониками, гепарином, антигигистаминными препаратами, анальгетиками, эуфиллином. Постоянно должен проводиться контроль кислотно-основного и водно-электролитного балансов. Все многообразные методы местного лечения ожогов можно разделить на 4 группы: 1) закрытые; 2) открытые; 3) смешанные; 4) оперативные. При избрании врачебной тактики ведения больных с ожогами тела руководствуются многими факторами: это и сроки получения травмы, и тяжесть поражения, и площадь обожженной поверхности кожи, и объем и качество оказания первой помощи, и возможности лечебного учреждения. Существует два основных метода ведения пораженных с ожогами тела: открытый и закрытый. Закрытый метод ведения предполагает наложение на ожоговые поверхности антисептических повязок с различными лекарственными препаратами, например, синтомицина в эмульсии, диоксидиновой мази и других, или закрытие дефектов на коже специальными инертными или фибриновыми пленками, под которые вводятся антибактериальные вещества широкого спектра действия. Такой способ лечения удобен тем, что может проводиться в учреждениях практически любого уровня, вероятность попадания в рану инфекционных агентов невелика, однако перевязки при этом болезненны, а постоянный визуальный контроль за состоянием ран невозможен. Целью ведения больного открытым методом является создание условий для формирования на коже струпа, под которым заживление будет протекать более физиологично. Для этого пострадавшего помещают на кровать под каркас из простыней, все белье должно быть стерильно. Специальными лампами температура воздуха под каркасом поддерживается в пределах 23–25 °C выше нуля. Если при этом вместо струпа на раневой поверхности развиваются нагноительные процессы, больного переводят на закрытый метод ведения. В случае значительной плазмопотери открытый метод лечения дополняется применением дубящих или коагулирующих растворов, например, 3 %-ный раствор марганцовки или 10 %-ный раствор нитрата серебра. Возможен переход от открытого метода к закрытому при развитии нагноительных явлений и от закрытого к открытому для ускорения и улучшения течения восстановительного процесса. При наличии глубоких, но небольших по площади поверхности ожогов в ходе лечения необходимо также выполнить иссечение нежизнеспособных тканей (при неосложненном течении и относительно удовлетворительном состоянии пациента эта процедура проводится на 4-й день), затем показано проведение пересадки на пораженный участок собственных тканей. Наряду с местными лечебными мероприятиями, проводится и общая терапия, включающая обезболивание, восполнение объема жидкости инфузиями плазмы, коллоидных и кристалловидных растворов, проведение кислородотерапии, введение седативных и антигистаминных препаратов. В случае развития шока любой степени, при признаках недостаточности функционирования систем организма, резко сниженном парциальном давлении кислорода в крови показана назотрахеальная интубация с искусственной вентиляцией легких и проведение кислородотерапии. Режим проведения искусственной вентиляции легких и объем дополнительных исследований выбирается врачом в каждом конкретном случае в зависимости от состояния больного и сопутствующих осложнений. При развитии шока инфузионная терапия проводится по схеме Паркланда: при шоке I степени – внутривенное введение солевых растворов и 10 %-ного раствора глюкозы в соотношении 1: 1. При шоке II и III степени, при осложненном течении проводят инфузии из расчета 30 % – солевые растворы, 30 % Ч раствор глюкозы, 40 % – плазмозаменяющий раствор. Общий объем регидратации может определяться различными формулами, наиболее распространен метод определения, согласно которому количество жидкости рассчитывается как 20 мл на килограмм массы тела пострадавшего. По данным некоторых исследований, объем инфузионной терапии должен быть равен двойному объему потери жидкости. Профилактика инфекционных осложнений проводится антибактериальными препаратами в зависимости от площади поврежденной поверхности тела. При поражении менее 2/5 площади поверхности, неосложненном течении и сроке менее суток с момента поражения предпочтительнее назначать вначале антибиотики пенициллинового ряда, защищенные клавулоновой кислотой, например амоксиклав, затем при определении чувствительности присоединившегося штамма применяют соответствующий препарат. Если поражено более 2/5 площади поверхности, сразу назначают антибиотики широкого спектра действия, например, тиенам, затем переходят на применение препаратов согласно чувствительности высеянного штамма. Нерационально применение антибиотиков класса цефалоспоринов первого и второго поколений, а также гентамицина из-за высокой вероятности развития резистентности к ним. ЭЛЕКТРОТРАВМЫ Электротравма – это поражение человека электрическим током, вызывающее глубокие функциональные изменения центральной нервной системы, дыхательной и сердечно-сосудистой систем, что сочетается с местным повреждением. Поражение электрическим током напряжением выше 50 В провоцирует тепловой и электролитический эффект. Чаще всего оно появляется вследствие несоблюдения ребенком техники безопасности при работе с электрическими приборами как в быту, так и на производстве. Тяжесть и исход поражения во многом определяются сопротивлением тела и предметов, находящихся между пострадавшим и источником электрического тока, а также общим состоянием организма (утомление, истощение, возраст). Наиболее электроуязвимы дети с хроническими заболеваниями нервной, эндокринной (гипертиреоз) и сердечно-сосудистой систем. Особенности расстройств при электротравме зависят от характера тока (постоянный, переменный), величины напряжения в точках контакта, силы тока, сопротивления кожи пострадавшего в зоне контакта, пути прохождения электрического тока в организме (петля тока) и длительности его воздействия, метеорологических (влажность воздуха) и гигиенических факторов. Электропроводность кожи имеет основное значение в механизме поражения электрическим током. Она выявляется ее целостью, толщиной, влажностью, кровоснабжением, количеством сальных и потовых желез. Наиболее уязвимыми частями тела являются лицо, ладони, зона промежности, наименее уязвимыми – поясничная область, область голеностопного сустава. Контакт при царапинах, ссадинах повышает электроуязвимость ребенка. Местно электрический ток обычно вызывает повреждения в виде «меток тока», имеющих вид беловатых или коричневых пятен, на месте которых формируется плотный струп. Особенностью электроожогов является некроз тканей по ходу прохождения тока. Постоянный ток напряжением до 40 В не вызывает смертельных поражений. При воздействии тока напряжением 220–380 В частота смертельно опасных поражений увеличивается до 20–30 %, при 1000 В – до 50 %. Воздействие тока напряжением 3000 В и более практически всегда смертельно. Переменный ток напряжением 127-220-380 В и частотой 50 Гц более опасен, чем постоянный. Наиболее опасны верхние петли тока (рука – рука, рука – голова) или полная петля (две руки – две ноги), но электрический ток может фатально воздействовать на жизненно важные органы и рефлекторным путем. Паралич жизненно важных центров продолговатого мозга может наступить не сразу, а вследствие так называемого электрического шока в течение ближайших 2–3 ч после получения травмы. В остром периоде после электротравмы отмечается резкое похолодание, синюшная окраска, пятнистость кожных покровов. При продолжительном воздействии электрического тока, не приводящем вначале к расстройству дыхания и сердечной деятельности, возможны разрывы легочных сосудов, пер-форация полых органов желудочно-кишечного тракта. Симптомы Чем выше напряжение и продолжительнее действие тока, тем тяжелее поражения, вплоть до летальных исходов. В местах входа и выхода тока (чаще всего на руках и ногах) наблюдаются тяжелые электроожоги вплоть до обугливания. В более легких случаях имеются так называемые метки тока – округлые пятна от 1 до 5–6 см в диаметре, темные внутри и синеватые по периферии. В отличие от термических ожогов волосы не опалены. Большое значение имеет то, через какие органы проходит ток, что можно выявить, соединяя мысленно места входа и выхода тока. Особенно опасно прохождение тока через сердце, головной мозг, так как это может вызвать остановку сердца и дыхания. Вообще, при любой электротравме имеется поражение сердца. В тяжелых случаях формируется картина, напоминающая кардиогенный шок. При этом отмечается частый мягкий пульс, низкое артериальное давление, ребенок бледен, испуган, отмечается одышка. Нередко наблюдаются судороги, остановка дыхания. Диагноз основывается на факте контакта с электротоком, метках тока, общих явлениях поражения электротоком, последствиях электрического разряда в окружающей среде (повреждение проводов или кабелей, оборудования, запах гари). Неотложная помощь Прежде всего пострадавшего освобождают от контакта с электротоком (если это не сделано ранее), соблюдая при этом правила безопасности. Ликвидируют источник электропитания, а если это невозможно, то сбрасывают оборванный провод деревянной сухой палкой. Если оказывающий помощь одет в резиновые сапоги и резиновые перчатки, то можно оттащить пострадавшего от электропровода. Накладывают стерильную повязку на электроожоговую рану. Лечебная тактика зависит от характера поражения электрическим током. Необходимо немедленно определить наличие дыхания и кровообращения. При остановке дыхания проводят искусственную вентиляцию легких изо рта в рот или изо рта в нос, вводят сердечные и сердечно-сосудистые средства (0,1 %-ный раствор адреналина – 1 мл, 10 %-ный раствор кофеина – 1 мл подкожно), средства, стимулирующие дыхание (1 %-ный раствор лобелина -1 мл внутривенно медленно или внутримышечно). В случае прекращения кровообращения помимо искусственной вентиляции легких проводится наружный массаж сердца. Искусственное дыхание не прекращают в течение продолжительного времени. При внезапной смерти здорового человека, как это часто бывает при случайном поражении электрическим током, реанимационные мероприятия могут оказаться эффективными даже спустя 8-10 мин после наступления остановки сердца и дыхания. Если самостоятельное дыхание не восстанавливается в течение 30 мин, по прибытии бригады скорой помощи интубируют трахею и продолжают искусственную вентиляцию легких, отсасывают содержимое дыхательных путей и транспортируют ребенка в стационар. Транспортировка осуществляется в положении лежа на носилках в ожоговое или хирургическое отделение. |
|
|||
|
Главная | Контакты | Прислать материал | Добавить в избранное | Сообщить об ошибке |
||||
|
|
||||
